母亲感知育儿自我效能量表的汉化及其在早产儿母亲中的信效度研究
郑丹丹,任静,李艳,徐倩
(襄阳市中心医院 新生儿科,湖北 襄阳441021)
我国每年早产儿出生率约为9.9%[1],近年来随着全面二孩政策开放,早产儿的发生率逐渐升高[2]。对于早产儿母亲而言,一方面产后激素水平变化,情绪脆弱,格外担忧无法顺利养育孩子,另一方面由于早产儿出生后需进入新生儿科观察和治疗,而母亲在产科病房,导致母婴分离,母亲常会出现角色转换障碍[3-4]。育儿自我效能(parenting self-efficacy)指育儿者对自己能够有效组织和实施一系列与育儿者角色相关育儿行为,在面对育儿困难时进行积极应对并施加积极影响的能力判断或信念[5]。较高的育儿自我效能有助于母亲尽快进入角色,从医院顺利过渡到家庭,完成育儿任务,促进母婴健康[3-4]。现有育儿自我效能量表大多是普适性量表,对于婴幼儿的年龄划分模糊,未针对早产儿母亲,且较少直接评估育儿具体行为[5]。Barnes等[6]于2007年针对住院早产儿母亲的特点开发了特异性的自我效能评估工具,即母亲感知育儿自我效能量表(Perceived Maternal Parenting Self-Efficacy,PMPS-E),用于评估住院健康早产儿母亲的育儿自我效能状况。该量表于2017年和2018年被翻译为意大利语和西班牙语[7-9],但目前尚无中文版。本研究拟引进母亲感知育儿自我效能量表,并在早产儿母亲中检验其信度和效度,旨在为评估住院早产儿母亲的育儿自我效能水平,提供有效的评估工具。
1 对象与方法
1.1 研究对象 采用便利抽样法,于2019年1—12月选取湖北省襄阳市3所三级医院(襄阳市中心医院、襄阳市第一人民医院、襄阳市中医医院)新生儿科早产儿的母亲作为研究对象。纳入标准:(1)早产儿出生胎龄<37周,且体质量<2 500 g;(2)早产儿出生5 min Apgar评分>7分,生命体征平稳[10];(3)早产儿出生后即进入新生儿科住院观察;(4)早产儿母亲年龄≥18岁;(5)早产儿母亲生命体征平稳,意识清楚;(6)早产儿母亲知情同意,愿意配合调查。排除标准:(1)早产儿伴先天畸形;(2)早产儿患遗传性疾病及伴重症合并症;(3)早产儿母亲患精神疾病或产科重症合并症。
1.2 研究工具
1.2.1 一般资料调查表 自行编制,共包括2部分。(1)早产儿母亲资料:年龄、受教育程度、家庭人均月收入、医疗费用支付方式、自评育儿知识学习情况、分娩方式、产次;(2)早产儿资料:包括性别、出生时胎龄、出生时体质量、已住院天数。
1.2.2 母亲感知育儿自我效能量表 Barnes等[6]于2007年在班杜拉的自我效能理论基础上研制,用于评估住院早产儿母亲感知的育儿自我效能,该量表Cronbachα系数为0.91,间隔10 d后重测信度为0.96。该量表包括照护行为(4个条目)、情绪安抚(7个条目)、理解行为(6个条目)和情境信念(3个条目),共4个维度20个条目。均采用Likert 4级评分法,从非常不同意~非常同意分别赋值1~4分。总分为20~80分,得分越高说明受试者感知的育儿自我效能水平越高。
1.2.3 育儿胜任感量表 (Parenting Sense of Competence Scale,PSCS) 由Gibaud-Wallston等[11]于1978年在自尊理论和育儿情境的基础上研制,用于评估早产儿母亲育儿自尊,量表Cronbachα系数为0.80,6周后的重测信度为0.82。杨晓等[12]于2014年翻译和跨文化调适,用于评估正常足月新生儿母亲,该中文版量表Cronbachα系数为0.82,2周后的重测信度为0.86。中文版育儿胜任感量表包括效能(8个条目)和满意度(9个条目),共2个分量表17个条目。参考吴丽娟等[13]的报道,本研究选取该量表的效能分量表作为校标,评估校标关联效度。该分量表采用Likert 6级评分法,从绝对不同意~绝对同意分别赋值1~6分。分量表得分为8~48分,得分越高说明受试对象的育儿自我效能水平越高。本研究正式调查中该分量表的Cronbachα系数为0.813。
1.3 量表汉化 通过邮件的方式取得原量表作者的授权,根据Brislin模型[14-15]对原量表进行两人翻译-回译。(1)翻译。由2名母婴护理专科护士(精通英语,均有海外交流经历)分别对量表进行独立翻译,翻译结束后比对各自译稿,针对有分歧的语句进行讨论,直至协商一致确定中文版初稿。(2)回译。由2名英语专业大学讲师分别独立将中文版初稿翻译为英文(均未接触过原量表),翻译结束后,针对有分歧的语句进行讨论,直至形成回译稿,(3)比对。由1名双语专家(大学英语教授)比对回译稿和原量表,针对存在差异的地方,再由1名护理专业大学讲师进行重新翻译和回译,直至与原量表达成一致。(4)跨文化调适。本研究邀请2名有量表翻译经验的护理学教师对量表内容和表达方式进行调整,以降低语言结构差异导致的语句晦涩难懂。最终形成中文版母亲感知育儿自我效能量表的预调查版。(5)预调查。选取15名符合研究纳入排除标准的早产儿母亲进行预调查。填写完问卷后,研究人员就量表内容的理解性,填表感受,存在问题等进行访谈。最终由研究组综合多方建议,整理形成最终的中文版母亲感知育儿自我效能量表。
1.4 正式调查 由3名经过统一培训的调查人员,在早产儿母亲前来新生儿科探视时发放问卷。首先采用统一指导语向受试对象解释研究的目的、意义及问卷填写方法,获得其知情同意后发放问卷,由研究对象独立完成。填写毕,经检查作答无遗漏,当场回收问卷。随机选取20例早产儿母亲在首次调查结束10 d后,通过微信再次进行调查,以评估量表的重测信度。共发放问卷260份,回收有效问卷253份,有效回收率为97.3%。
1.5 统计学方法 采用EpiData3.1双人双录入数据,采用SPSS 25.0和AMOS 22.0分析数据。对计量资料进行正态性检验,正态分布的计量资料采用均数±标准差描述,偏态分布的计量资料采用中位数、四分位数描述;计数资料采用频数、构成比描述。首先采用决断值法和条目相关性分析进行项目分析;之后采用内容效度指数评价量表的内容效度,采用验证性因子分析评价量表的结构效度,采用Pearson相关性分析评价量表的校标关联效度;采用Cronbachα系数和组内相关系数评价量表的内部一致性和重测信度;不同特征早产儿母亲感知育儿自我效能的比较,采用两独立样本t检验和单因素方差分析。检验水准α=0.05。
2 结果
2.1 一般资料
2.1.1 早产儿母亲一般资料 253名早产儿母亲,年龄20~42(28.53±4.16)岁;受教育程度:初中16名(6.3%),高中或中专59名(23.3%),大专72名(28.5%),本科及以上106名(41.9%);153名(60.5%)家庭人均月收入>5 000元;医疗费用支付多为医保,176名(69.6%);96名(37.9%)早产儿母亲自评积极接受了育儿知识学习;分娩方式:阴道分娩142名(56.1%),剖宫产111名(43.9%);185名(73.1%)早产儿母亲为初产妇。
2.1.2 早产儿一般资料 253例早产儿,其中男134名(53.0%),女119名(47.0%);出生时胎龄为31~36(32.21±2.63)周;出生时体质量为1 453~2 466(2275.84±533.51)g;已住院天数为7~28(12.76±6.17)d。
2.2 中文版母亲感知育儿自我效能量表的项目分析 根据量表总分进行降序排列,前27%和后27%分别形成高分组和低分组。采用两独立样本t检验比较2组各条目得分。结果显示,各条目在高分组和低分组得分的决断值为3.233~18.173,差异均有统计学意义(P=0.001~0.037)。各条目与总分、条目之间的相关性通过Pearson相关分析进行统计。结果显示,各条目得分和量表总分均呈正相关(r=0.512~0.727,P=0.003~0.015),各条目之间呈正相关(r=0.225~0.541,P=0.002~0.042)。无条目删除。
2.3 中文版母亲感知育儿自我效能量表的效度
2.3.1 内容效度 邀请6名精通中、英文双语的护理专家组成专家委员会,对中文版量表的条目与相应内容维度的关联性进行评价。专家纳入标准:研究生学历,在母婴护理方向工作年限>8年,副高及以上职称。均采用Likert 4级评分,从不相关~非常相关分别赋值1~4分。结果显示,各个条目的内容效度指数为0.830~1.000,量表总内容效度指数为0.914。
2.3.2 结构效度 对样本进行验证性因子分析。采用最大似然法进行估计,模型拟合优度检验结果显示,卡方自由度比(χ2/df)为1.427<3[16],近似误差均方根为0.036<0.08[16],标准化拟合指数、非标准化拟合指数、比较拟合指数和增值拟合指数的值分别为0.913、0.924、0.913和0.927,均>0.9[16]。
2.3.3 校标关联效度 本研究采用同时效度进行校标关联效度的评价。本组受试对象育儿胜任感量表的效能分量表得分为(32.41±0.69)分,Pearson相关性分析结果显示,中文版母亲感知育儿自我效能量表与育儿胜任感量表的效能分量表得分呈正相关(r=0.447,P=0.003)。
2.4 中文版母亲感知育儿自我效能量表的信度
中文版母亲感知育儿自我效能量表的Cronbachα系数为0.811,各个维度的Cronbachα系数分别为:照护行为0.792,情绪安抚0.826,理解行为0.753,情境信念0.784。间隔10 d后重测,中文版母亲感知育儿自我效能量表的重测信度为0.922,各个维度的重测信度分别为:照护行为0.941,情绪安抚0.827,理解行为0.926,情境信念0.812。
2.5 中文版母亲感知育儿自我效能量表的应用
将本组253名早产儿母亲按年龄、受教育程度、家庭人均月收入、医疗费用支付方式、育儿知识学习情况、分娩方式、产次,早产儿性别、出生时胎龄、出生时体质量、已住院天数进行分组,比较其母亲感知育儿自我效能量表得分情况。结果显示:不同早产儿母亲年龄、受教育程度、家庭人均月收入、医疗费用支付方式、分娩方式、早产儿性别、出生时胎龄、出生时体质量、已住院天数的早产儿母亲,其母亲感知育儿自我效能量表总分比较,差异均无统计学意义(P>0.05);不同产次、育儿知识学习情况的早产儿母亲,其母亲感知育儿自我效能量表总分比较,差异均有统计学意义(P<0.05)。见表1。
表1 不同特征早产儿母亲感知育儿自我效能量表总分的比较(n=253,±S,分)
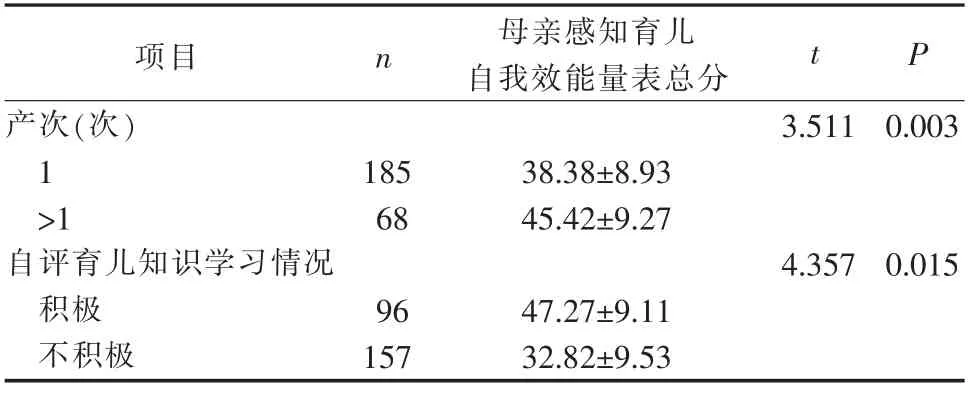
表1 不同特征早产儿母亲感知育儿自我效能量表总分的比较(n=253,±S,分)
母亲感知育儿自我效能量表总分项目 n t P产次(次)1>1自评育儿知识学习情况积极不积极3.511 0.003 185 68 38.38±8.93 45.42±9.27 4.357 0.015 96 157 47.27±9.11 32.82±9.53
3 讨论
3.1 中文版母亲感知育儿自我效能量表的项目分析 本研究结果显示,中文版母亲感知育儿自我效能量表的各条目之间相关系数均<0.8[16],提示各个条目独立性较好,具有不可替代性。同时各条目与总量表间相关系数均>0.4[16],提示各条目与总量表较为一致,代表性较好。不同条目在高分组和低分组的得分差异具有统计学意义(均P<0.05),说明各条目具有良好的区分度,可从多个不同方面全面真实的反映早产儿母亲育儿自我效能。
3.2 中文版母亲感知育儿自我效能量表的效度评价 效度是反映量表可靠性的重要指标。本研究结果显示,中文版母亲感知育儿自我效能量表条目的平均内容效度和量表水平均高于相应的评价标准(0.78和0.90)[17],说明量表具有较好的内容效度,量表实际测量内容与所要测量内容之间的吻合程度高,能够体现母亲感知的育儿自我效能。同时,经专家讨论和预调查研究对象访谈,对部分条目和表述进行了修改,使语句更加便于理解和作答。例如专家认为原翻译表述过于直白,因而将条目2“管好我的孩子”修改为“照顾好我的孩子”。访谈对象认为“我的孩子”太正式书面化,称呼“孩子”为“宝宝”更加符合表达习惯。
中文版母亲感知育儿自我效能量表与育儿胜任感量表的效能分量表得分的相关系系数为0.447,说明本量表与育儿胜任感量表的效能维度是从具体行为和整体表现不同角度反映母亲的育儿自我效能感,可以相互补充,使评估结果更加全面[16]。
母亲感知育儿自我效能量表已被多个国家引进,相对成熟,因而本研究先进行了验证性因子分析,结果显示各个拟合指标均达到良好标准,说明量表内部结构稳定,理论模型结构和实证数据相符合[18],提示4个维度可以较好的反映住院早产儿母亲感知的育儿自我效能情况。
3.3 中文版母亲感知育儿自我效能量表的信度评价 信度是反映量表一致性和稳定性的重要指标。中文版母亲感知育儿自我效能量表总Cronbachα系数为0.811,各个维度的Cronbachα系数为0.753~0.826,均>0.7,达到心理测量学标准[16],说明量表内部一致性好,即各个条目间的同质性水平理想。原量表、西班牙版和意大利版本量表的Cronbachα系数均>0.9[6-8],高于本研究,分析原因可能与不同研究之间文化、样本差异有关。对研究对象使用同一种研究工具重复测量所得到的结果一致性越高,说明工具的稳定性较好,一般采用2~4周作为时间间隔[17]。为保证参考标准一致,本研究按照原量表检验时的间隔时间,即10 d后对20名研究对象进行再次调查,结果显示中文版母亲感知育儿自我效能量表的重测信度为0.922,各个维度的重测信度为0.812~0.941,均>0.8[16],说明量表随时间变化具有较好的稳定性。需注意的是,本研究所选取的重测时间间隔短于2~4周,这主要是考虑到早产儿母亲的育儿自我效能易于受到外界因素影响,故参考早产儿的平均住院时间,相应缩短了间隔周期[6]。
3.4 经产妇和积极学习育儿知识的早产儿母亲感知育儿自我效能得分较高 本研究结果显示,经产妇的中文版母亲感知育儿自我效能量表得分高于初产妇(P=0.003),积极进行育儿知识学习的早产儿母亲得分高于未积极学习者(P=0.015)。分析原因,母亲感知的育儿自我效能可能与个人既往育儿经历、育儿相关学习有密切关系,相关知识和技能的储备越多,则面对早产儿时,育儿更加有信心。
4 本研究的不足
本研究的不足之处在于样本选取采用方便抽样,仅在一个地区调查,且样本量较小,结果可能存在一定的应答偏倚,增加系统误差。有待于今后研究中进一步扩大样本来源,以更好地检验量表的心理测量学特性,并完善量表。
——基于体育核心期刊论文(2010—2018年)的系统分析

