基于ICF-CY核心分类组合的康复治疗方案对脑性瘫痪患儿日常生活能力影响的前瞻性随机对照研究
杨磊 李三松 张广宇 王明梅 陈功勋 朱登纳
(郑州大学第三附属医院,河南郑州 450052)
脑性瘫痪(cerebral palsy)简称脑瘫,是一组持续存在的中枢性运动和姿势发育障碍、活动受限症候群,这种症候群是由于发育中的胎儿或婴幼儿脑部非进行性损伤所致[1]。脑瘫常伴有智力障碍、癫痫、行为异常、精神障碍及听视觉、语言障碍等,功能障碍程度各不相同[2],极大地影响患儿的日常生活和社会适应能力。脑瘫康复应遵循早期干预和综合康复治疗原则[3],完善的功能评估并以此制定综合康复治疗方案对提高脑瘫康复疗效具有重要的意义。《国际功能、残疾和健康分类(儿童与青少年版)》(International Classification of Functioning,Disability and Health,Children and Youth Version,ICF-CY)基于“生物-心理-社会”模式,为描述儿童的健康和功能状况提供了全新的理论架构[4-5],为脑瘫临床科研、评估、干预及疗效评价等方面的研究提供了新的方法[6-7]。脑瘫ICF-CY核心分类组合的提出增加了ICF-CY在脑瘫临床康复中的实用性[8]。我们基于脑瘫ICF-CY核心分类组合<6岁组简明版[9-10]对2~6岁脑瘫患儿进行评估,根据评估结果和ICF-CY理念制定康复治疗方案,与传统康复模式疗效进行比较,发现其在提高患儿日常生活能力方面取得较好疗效,现报道如下。
1 资料与方法
1.1 研究对象
前瞻性选取2018年2月至2019年2月于郑州大学第三附属医院儿童康复科住院治疗的脑瘫患儿为研究对象。纳入标准:(1)符合脑瘫诊断标准[1];(2)年龄为2~6岁;(3)监护人对研究方法知情同意,配合完成研究。排除标准:(1)有遗传代谢或神经变性疾病等进行性疾病所致的中枢性运动障碍患儿;(2)合并癫痫或严重智力障碍;(3)合并急性病、传染病、恶性肿瘤和心脏病的患儿。本研究已通过郑州大学第三附属医院伦理委员会审批(2019医伦审字第55号)。
符合上述标准所有入选患儿共126例,入选患儿按随机数字表法随机分为观察组和对照组,因康复过程中合并重症肺炎退出2例、家长因个人原因中断康复治疗退出2例,最终共122例纳入统计学分析。其中观察组63例,男41例、女22例,年龄2岁至5岁8个月,平均年龄(3.4±1.0)岁;对照组59例,男32例、女27例,年龄2岁1个月至5岁6个月,平均年龄(3.2±0.9)岁。两组患儿在年龄、性别、粗大运动功能系统(Gross Motor Function Classification System,GMFCS)分级等方面差异无统计学意义(P>0.05),见表1。
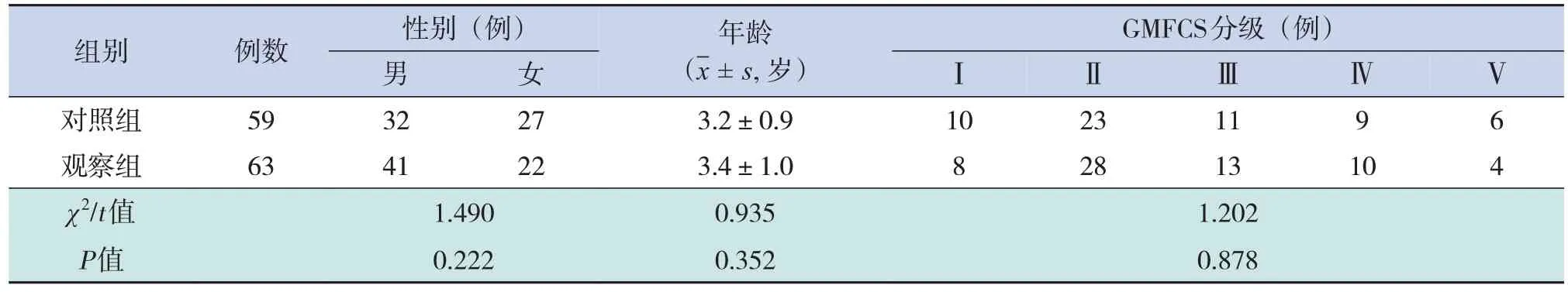
表1 两组间一般临床资料
1.2 治疗方法
观察组应用基于脑瘫ICF-CY核心分类组合<6岁简明版的康复治疗方案对入组患儿进行评估并制定康复计划,实施康复训练。康复医师、治疗师及护士组成的康复小组依据脑瘫ICF-CY核心分类组合<6岁简明版从身体结构、身体功能、活动与参与、环境因素等4个方面评估患儿,该组合包括31个二级类目,类目赋值范围为0~4和8~9,从0(没有问题/困难)到4(完全问题/困难),8表示“未特指”,9表示“不适用”;“环境因素”中标记“+”为有利因素,标记“.”为阻碍因素[9-10]。康复小组收集所需信息后对每项条目进行赋值,完成基于ICF-CY的康复调查表[11]。评估完成后根据赋值结果明确靶干预点,制定康复计划和近期目标,讨论和确定康复治疗方案,选取具体的康复治疗方法,在治疗过程中根据病情变化及时调整训练方案。具体治疗方法包括:(1)身体结构和功能:关节活动和肌张力等运动功能选用以主动运动为主的运动疗法(关节功能训练、肌力训练、平衡训练等)、限制-诱导疗法、A型肉毒毒素注射、蜡疗等[12-13];视听力功能根据专科检查结果适配眼镜、助听器等;痛觉及睡眠功能给予保持患儿舒适体位,在降低痉挛治疗基础上同时采用重复经颅磁刺激,通过调节刺激区域异常兴奋性、改善脑血流和代谢等机制改善睡眠、减轻疼痛[14]。(2)活动与参与:移动能力选用步行训练、功能性移动训练等;入厕、吃饭等日常生活和人际交往、参与游戏等方面选用语言治疗、作业疗法(包括日常生活能力训练、手作业及认知作业治疗等)、感觉统合训练、引导式教育训练、情景互动治疗、心理治疗等;根据不同患儿的年龄、能力水平及治疗情况需要设计综合训练课程,如公共食堂集体就餐课,注重参与交往和社会适应能力的提升。(3)环境因素:针对存在的阻碍因素进行多类型的辅具适配和环境改造,包括异型柄勺叉、易握水杯等生活自助类辅具,轮椅和助行器等移乘类辅具,便携式呼叫器等通讯交流类辅具;社会态度方面对患儿家庭成员、医务人员和社会加强脑瘫知识科普和康复理念宣教,开设监护人家庭康复课程,给予家庭康复理念宣教和技术指导,随访督促家庭康复的落实。选取的康复治疗项目每日1次,每次30~40 min,每周5~6次;监护人家庭康复课程每周2次,每次1 h,指导康复家庭训练融入整个康复过程中,注重提高生活自理和社会参与能力;辅具适配在患儿入院时即进行并动态调整。
对照组采用传统康复模式进行康复治疗:(1)患儿康复前进行常规康复评定,包括粗大运动功能、精细运动功能、肌张力、认知及语言、日常生活和社会适应能力评估等;(2)康复医师根据患儿病情结合评估结果制定康复计划,包括运动疗法(以Bobath疗法、运动再学习技术等为主的神经生理学疗法,渐增阻力技术、关节活动及松动技术、平衡训练、核心稳定性训练等生物力学疗法)、作业疗法、语言训练及物理因子治疗、辅具适配等;(3)治疗师根据康复计划实施康复训练。训练项目4~5项,每日1次,每次30~40 min,每周5~6次。两组治疗均为20 d为1个疗程,疗程结束休息10 d进行下个疗程治疗,共康复治疗3个疗程。
1.3 评价指标
两组患儿治疗前及治疗3个月后均进行儿童功能独立性评定量表(Functional Independence Measure for Children,WeeFIM)、婴儿-初中生社会生活能力量表评定,根据分数提高情况进行疗效评估。治疗3个月后同时统计治疗期间患儿环境因素干预情况。
(1)WeeFIM量表:适用于年龄6个月至18岁的功能残疾和发育落后的儿童和青少年,评价包括运动功能(自理能力、括约肌控制、转移、行走)和认知功能(交流、社会认知),共18个具体项目,每项评分为1~7分,从完全依赖至完全独立,能较好地反映日常生活和社会适应能力,具有较高的信度和效度[15]。
(2)婴儿-初中生社会生活能力量表:包含独立生活能力、运动能力、作业、交往、参加集体活动及自我管理6个领域,共132项,能较好地反映儿童的社会生活能力,在国内得到广泛应用[16]。评分根据原始分转换为标准分,分值为5~12分,从极重度异常至优秀,10分为正常。
(3)环境因素干预情况:包括辅具适配和环境改变。辅具适配包含矫形器(足部矫形器、踝足矫形器、膝踝足矫形器、偏瘫上肢限制-诱导器)、其他类辅具(生活自助类辅具、轮椅和助行器等移乘类辅具、便携式呼叫器和交流板等通讯交流类辅具)等。环境改变包括设施改造及监护人家庭康复指导,每种环境干预措施单独统计。
1.4 统计学分析
采用SPSS 21.0统计软件进行统计学分析,正态分布计量资料采用均数±标准差(±s)表示,两组间比较采用两样本t检验,组内治疗前后对比采用配对样本t检验;计数资料采用百分率(%)表示,两组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后WeeFIM评分
两组治疗前WeeFIM评分(运动功能、认知功能、总分)差异均无统计学意义(P>0.05)。治疗后观察组WeeFIM运动功能、认知功能评分及总分均高于对照组(P<0.05)。两组治疗后WeeFIM运动功能、认知功能评分及总分相比治疗前均有提高(P<0.001)。见表2。
表2 两组治疗前后WeeFIM评分的比较 (±s)
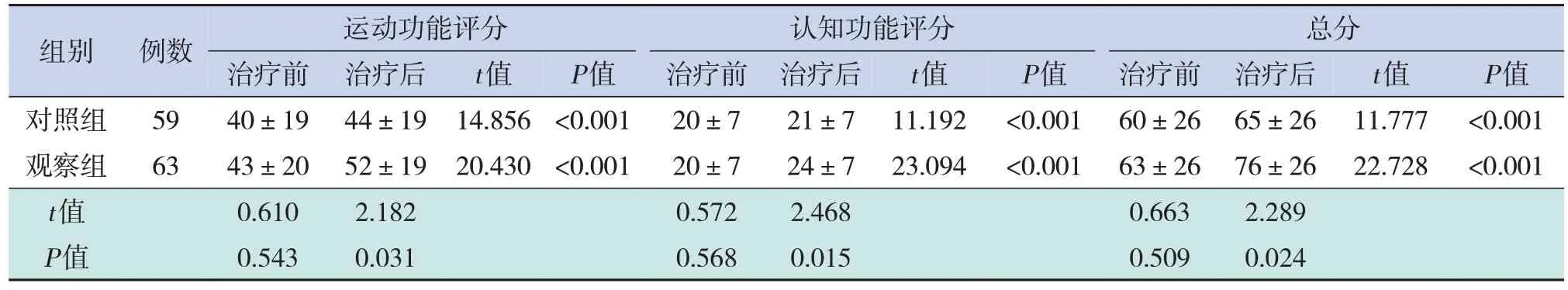
表2 两组治疗前后WeeFIM评分的比较 (±s)
组别 例数 运动功能评分 认知功能评分 总分治疗前 治疗后t值P值 治疗前 治疗后t值P值 治疗前 治疗后t值P值对照组5940±1944±1914.856<0.00120±721±711.192<0.00160±2665±2611.777<0.001观察组6343±2052±1920.430<0.00120±724±723.094<0.00163±2676±2622.728<0.001 t值0.6102.1820.5722.4680.6632.289 P值0.5430.0310.5680.0150.5090.024
2.2 两组治疗前后婴儿-初中生社会生活能力评分
两组治疗前社会生活能力评分差异无统计学意义(P>0.05)。治疗后观察组评分高于对照组(P<0.05)。两组治疗后社会生活能力评分相比治疗前均有提高(P<0.001)。见表3。
表3 两组治疗前后婴儿-初中生社会生活能力评分的比较 (±s,分)
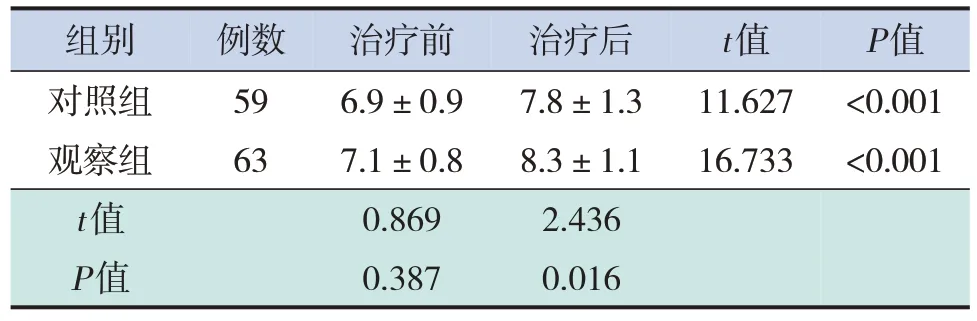
表3 两组治疗前后婴儿-初中生社会生活能力评分的比较 (±s,分)
组别 例数 治疗前 治疗后t值P值对照组596.9±0.97.8±1.311.627<0.001观察组637.1±0.88.3±1.116.733<0.001 t值0.8692.436 P值0.3870.016
2.3 两组环境因素干预情况
两组患儿在矫形器适配方面差异无统计学意义(P>0.05)。在生活自助、移乘、交流类辅助器具适配,设施改造及家庭康复方面,观察组干预比例均高于对照组(P<0.05)。见表4。

表4 两组治疗前后环境因素干预情况的比较 [例(%)]
3 讨论
本研究根据我院脑瘫患儿年龄特点,基于ICF-CY核心分类组合<6岁简明版进行评估并制定综合康复治疗方案,我们发现治疗后观察组WeeFIM评分及社会生活能力评分均显著高于对照组,这说明ICF-CY理念指导康复下的患儿在日常生活能力及社会适应能力方面均较对照组得到更好的提高。同时我们发现,观察组患儿环境因素干预情况好于对照组,在具体环境干预措施中,两组矫形器适配方面差异无统计学意义,而在生活自助、移乘、交流类辅助器具适配、设施改造及家庭康复方面,观察组的干预实施比例均显著高于对照组。
运动和姿势发育障碍、活动受限是脑瘫的最主要特点[1],传统脑瘫康复模式多强调身体结构和功能等生物学层面的康复,将康复评定及治疗的重心倾向于诸如关节活动度的改善、肌力的提升等运动功能方面,往往忽略患儿的日常生活能力、活动和参与社会交往及所处环境因素的影响。比例随着康复医学的发展,“生物-心理-社会”理念得到广泛认同,ICF-CY从身体结构和功能、活动和参与、环境因素等领域为残疾儿童更全面的评估和指导康复治疗提供了新的工具,为儿童康复的发展奠定了理论基础[4-5]。由于ICF-CY类目繁多,在临床应用中过于繁琐,国内相关应用研究较多单纯根据ICF理念指导康复,较少应用限定值,阻碍推广应用[5],我们利用脑瘫ICF-CY核心分类组合制定康复调查表,类目精简,康复团队根据限定值结果快速精准明确靶干预点,确定康复目标并制定具体康复治疗方案,增加了临床实用性。相比传统脑瘫康复治疗模式,ICF-CY模式下的康复评定和治疗更强调人的社会属性[7],康复的终极目标是回归家庭和社会,我们认为在身体结构和功能康复的基础上综合应用“作业治疗、语言治疗、情景互动治疗、引导式教育训练”等方法,依据患儿的年龄、能力水平及治疗需要设计综合训练课程,注重参与交往和社会适应能力的提升。同时ICF-CY中的环境因素在传统康复评定中很少涉及,治疗方案中往往忽视环境因素的影响。例如传统康复中的辅具适配多注重异常姿势的改善,故多单纯选择矫形器类辅具,而ICF-CY理念下的康复模式在兼顾姿势改善的同时更多地使用生活自助、移乘、通讯交流类辅助器具,开展家庭康复指导课程,以家庭为中心更好地提高患儿活动与参与的能力。设施改造因医院硬件条件所限较难实施,两组实施率均不高,多应用在指导家长改造家庭设施。通过辅具适配、环境设施改造、注重家庭康复,减少阻碍因素,增加有利因素,结合康复训练不仅使患儿的运动功能改善,更促进患儿日常生活能力和社会适应能力的提高,降低残障程度,减轻照顾者协助,为早日完全回归家庭和学校提供基础。
综上所述,ICF-CY为脑瘫康复提供了新的康复思维模式,利用脑瘫ICF-CY核心分类组合<6岁简明版对2~6岁脑瘫患儿进行全面的功能水平评估,明确靶干预点并以此制定康复治疗方案,注重环境因素在治疗中的作用,更好地提高了患儿日常生活和社会适应能力,达到了更好的康复治疗效果,减轻了患儿的功能障碍。同时由于本研究观察时间较短,其长期效果需进一步随访研究。
利益冲突声明:所有作者均声明不存在利益冲突。

