我国罕见病药品价格水平和可负担性研究Δ
朱楚玉 孙维阳 常峰 路云
中圖分类号 R95 文献标志码 A 文章编号 1001-0408(2021)08-0897-07
DOI 10.6039/j.issn.1001-0408.2021.08.01
摘 要 目的:评估我国罕见病药品价格水平及可负担性情况,提出改善罕见病治疗药品可负担性的政策建议,以期为政府主管部门的相关决策提供依据。方法:基于《第一批罕见病目录》和《罕见病诊疗指南(2019年版)》选择罕见病药品,采用中位价格比值法(MPR)评估药品价格水平,用药品年治疗费用和城乡居民年均可支配收入的倍数评估药品可负担性以及价格管理政策对药品价格和可负担性的影响。结果与结论:共纳入罕见病药品71种,其MPR中位数为0.83,其中原研药的MPR中位数为1.13、仿制药的MPR中位数为0.37。71种罕见病药品年均费用相当于2020年我国城镇居民年均收入的0.001~178.43倍,农村居民年均收入的0.003~456.57倍,分别有21和28种药品年均费用超过城镇和农村居民年均收入。对其中14种罕见病药品实施医保准入谈判或集中带量采购后,相关药品的MPR中位数从1.71下降到0.46,费用超过城镇居民年收入的药品数由8种降为0种,农村居民由10种降为5种。总体上,我国罕见病药品价格水平略低于国际参考价格,但原研药价格水平整体高于国际参考价格,部分药品费用远超过居民支付能力。建议加强原研药价格管理,促进优质仿制药临床替代,建立健全高负担罕见病药品支付保障体系。
关键词 罕见病药品;药品价格;中位价格比;可负担性
Study on the Price and Affordability of Rare Disease Drugs in China
ZHU Chuyu,SUN Weiyang,CHANG Feng,LU Yun(School of International Pharmaceutical Business, China Pharmaceutical University, Nanjing 211198, China)
ABSTRACT OBJECTIVE: To evaluate the price and affordability of rare disease drugs in China and provide the suggestions for the improvement of rare disease drug affordability in order to provide reference for the relevant decision-making of government departments. METHODS: According to the List of the First Batch of Rare Diseasesand Diagnosis and Treatment Guideline for Rare Diseases(2019 edition), rare disease drugs were selected. The median price ratio (MPR) was used to evaluate the drug price level, and the ratio of the annual drug costs to the annual disposable income of urban or rural residents was used to evaluate the affordability, and the impact of price management policieson drug prices and affordability. RESULTS and CONCLUSIONS: A total of 71 kinds of rare disease drugs were included, and the median MPR of them was 0.83;among them, the median MPR of the original drugs was 1.13, and the median MPR of the generic drugs was 0.37. The annual cost of 71 rare disease drugs was 0.001-178.43 times the average annual income of urban residents, and 0.003-456.57 times the average annual income of rural residents. There were 21 and 28 drugs whose annual cost exceeded the annual income of urban and rural residents.After the implementation of national medical insurance negotiation or volume based procurement of 14 drugs, the median MPR of these drugs decreased from 1.71 to 0.46. For urban residents, the number of unaffordable drugs had been reduced from 8 to 0; for rural residents, it had been reduced from 10 to 5. In summary, the price level of orphan drugs in China was slightly lower than international reference price, but the price level of original drugs was higher than the international reference price, and the cost of some drugs far exceeded the residents ability to pay. It is suggested that the government should strengthen the price management of original drugs, promote the substitution of high-quality generic drugs for original drugs,and improve the payment system for high-value rare disease drugs.
KEYWORDS Rare disease drugs; Drug price; Median price ratio; Affordability
罕见病即患病率极低、患者数量极少的疾病,各国多将罕见病界定为患病率在5/10万~80/10万之间的疾病[1]。全球已知的罕见病约有6 000余种,其中约72%由基因缺陷导致,约70%在儿童时期发病,且多数病情严重、易危及生命、需长期治疗,患者疾病负担沉重[1-2]。尽管罕见病患病率极低,但我国人口基数庞大,据估算,我国罕见病患者总数不低于1 680万[3];仅我国发布的《第一批罕见病目录》中的121种罕见病就涉及约300万患者[4]。可见,罕见病问题已成为不可忽视的社会问题。我国罕见病患者长期以来面临无药可用、用不起药的困境。2019年,我国罕见病患者综合社会调查第一阶段结果显示,约36.8%的罕见病患者未接受治疗,其中医疗费用昂贵是主要原因[5]。基于此,本研究拟通过对我国罕见病药品的价格水平和可负担性进行分析,提出改善罕见病药品可负担性的政策建议,以期为政府主管部门的相关决策提供依据。
1 资料与方法
1.1 资料来源
1.1.1 调查药品选择 以《第一批罕见病目录》及《罕见病诊疗指南(2019年版)》中的121种罕见病为对象,选择同时满足以下条件的药品:①《罕见病诊疗指南(2019年版)》推荐使用;②在我国已获批相应罕见病适应证;③2019年底前在我国上市并已公开销售价格。
1.1.2 药品价格来源 药品价格数据来源于米内网各省药品价格数据库及北京市药品阳光采购公众查询平台。每种药品选择1个临床主流品规,分别取其原研药和所有仿制药品种在各省份截至2020年底中标价格的中位数。
1.2 研究方法
1.2.1 价格水平评价 参照世界卫生组织/国际健康行动组织(WHO/HAI)的基本药物可及性标准调查法(以下简称“WHO/HAI标准调查法”),用中位价格比值(MPR)评价药品价格水平。计算公式为:MPR=单位药品中位价格/国际参考价格[6]。
国际参考价格主要采用澳大利亚药品福利计划(PBS)的参考价格[7]。澳大利亚是药品价格管控程度较高的国家,PBS药品价格一般会定期调整并向社会公开[8]。对于PBS目录尚未收录的罕见病药品,本研究则使用美国、英国、法国、日本、加拿大等的中位价格作为国际参考价格。优先选择同通用名、同剂型、同规格的药品;规格不同时按差比价规则换算后比较[9],计算公式为:b药规格价格=a药规格价格×1.7log2(b药含量/a药含量)。各国/地区价格使用汇率转换进行比较,汇率选取国家外汇管理局公布的2020年平均汇率。
1.2.2 可负担性评价 WHO/HAI标准调查法将药品可负担性定义为:使用该药品标准剂量治疗某一疾病1个治疗期内所花费的药品总费用相当于政府部门中非技术人员最低日薪标准的倍数[6]。由于绝大多数罕见病治疗疗程和用药周期较长,因此本研究参考信枭雄等[10]、周盛明等[11]的做法,以居民年收入代替日薪进行计算,即通过使用某一药品的年治疗费用相当于我国城镇或农村居民年均可支配收入的倍数来衡量可负担性,并设定该倍数≤1时代表該药品可负担。计算公式为:可负担性=限定日剂量×单位剂量价格×治疗期/居民年均可支配收入。其中,限定日剂量参照WHO推荐剂量和《罕见病诊疗指南(2019年版)》确定;对于剂量随患者体质量调整的药品,包括阿加糖酶β、伊米苷酶、阿糖苷酶α、依洛硫酸酯酶α和血友病药品,剂量以平均体质量50 kg计算,药品治疗期以365天计算;此外,特发性低促性腺激素性性腺功能减退症治疗用药绒促性素、尿促性素和戈那瑞林不需长期使用,按WHO/HAI标准调查法中慢性疾病治疗期30天的规定计算,重症先天性粒细胞缺乏症治疗用药重组人粒细胞刺激因子按急性疾病治疗期7天的规定计算。
1.2.3 价格管理政策对药品价格和可负担性影响的评价 近年来,我国药品价格监管部门采取医保准入谈判、集中采购等措施对一些常用药品、高值药品和重大疾病治疗药品的价格进行调控,以降低药品价格[12-13]。故本研究借助“1.2.2”项下方法分析这些政策涉及的罕见病药品在政策实施前后的价格和可负担性变化情况,以探讨相关价格管理政策对药品可及性的影响。
1.2.4 统计学方法 采用SPSS 24.0软件,对药品的MPR值及可负担性数据的区间范围等基本情况进行一般描述性统计,采用t检验比较不同类别药品间的MPR值和可负担性是否存在显著差异,采用 χ 2检验比较不同类别药品的医保纳入情况是否存在显著差异。P<0.05为差异有统计学意义。
2 结果
2.1 罕见病药品筛选结果
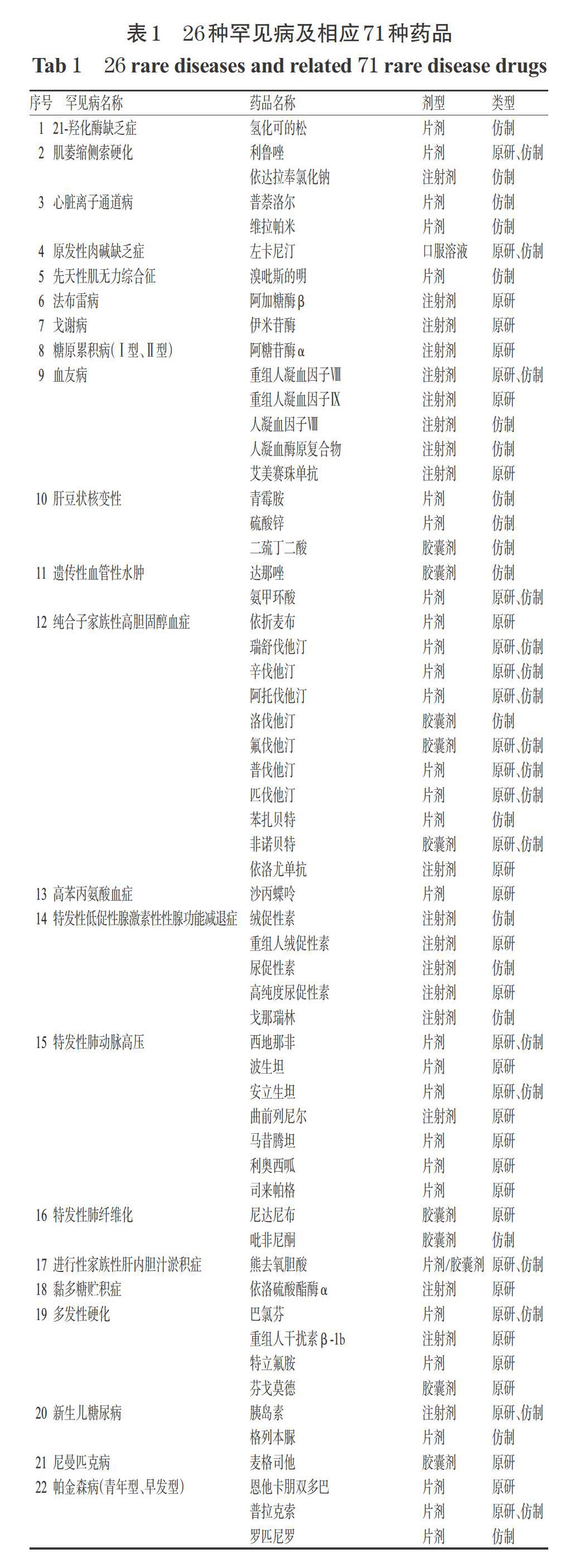
按照“1.1.1”项下标准,共纳入71种药品(以通用名计),涉及罕见病26种,如表1所示。其中,28种药品在我国仅有原研药上市,23种仅有仿制药上市,20种两者兼有,共计48种原研药品和43种仿制药品。依达拉奉氯化钠、波生坦、马昔腾坦、利奥西呱、司来帕格、尼达尼布、重组人干扰素β-1b、特立氟胺、芬戈莫德、麦格司他和依维莫司等11种药品均被纳入《国家医保药品谈判目录》,瑞舒伐他汀、辛伐他汀、阿托伐他汀、匹伐他汀、西地那非和安立生坦等6种药品为国家组织药品集中采购品种。
2.2 药品价格水平
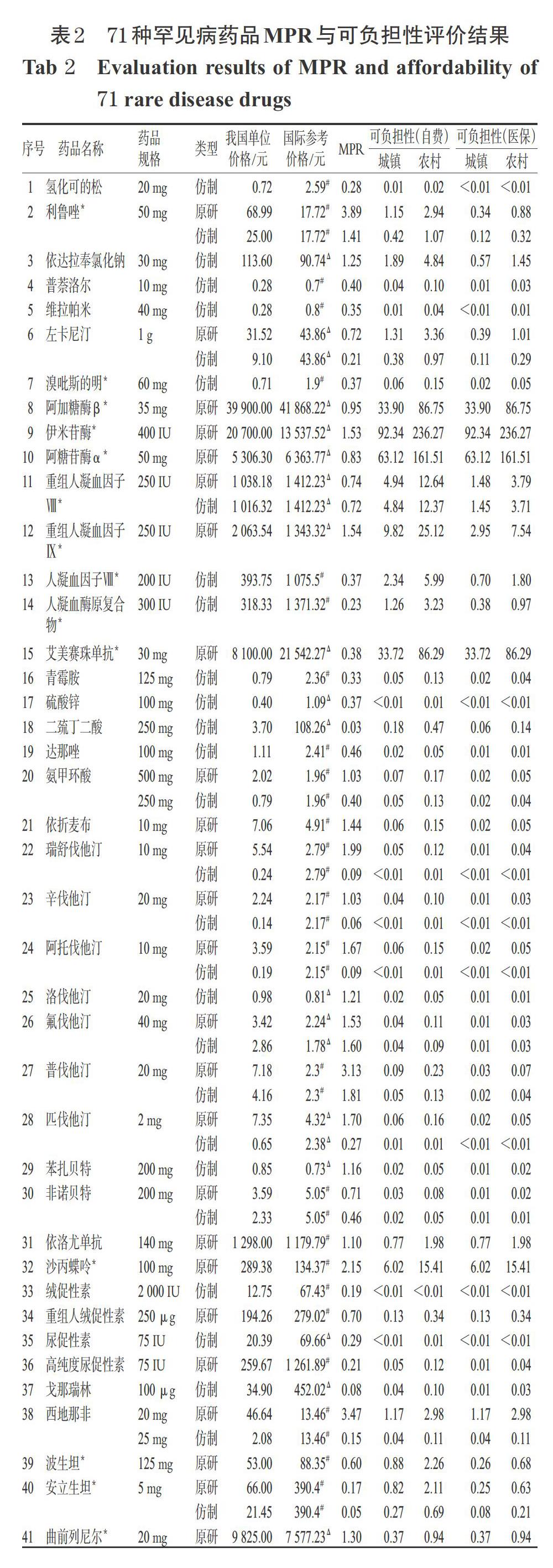
将我国药品价格与国际参考价格进行比较可得纳入药品的MPR,结果如表2所示。经计算,纳入的71种药品的MPR中位数为0.83,体现我国样本罕见病药品价格低于国际参考水平。对兼有原研药和仿制药的药品以较低价格计算,则71种药品中有46种药品的MPR<1,占64.8%,最低为0.03[肝豆状核变性治疗用药二巯丁二酸(仿制药)];25种药品的MPR>1,占35.2%,最高为8.16[帕金森病(青年型、早发型)治疗用药罗匹尼罗(仿制药)]。
从药品类型看,48个原研药的MPR中位数为1.13,区间范围为0.13~4.00,进行t检验得数值分布大于1(P=0.01),表明原研药整体价格水平显著高于国际参考价格,其中27个药品的MPR>1,占56.3%;43个仿制药的MPR中位数为0.37,区间范围为0.03~8.16,进行t检验得数值分布小于1(P=0.001),表明仿制药整体价格水平显著低于国际参考价格,其中12个药品的MPR>1,占27.9%。20种兼有原研药和仿制药的药品中,原研药价格均高于仿制药,平均为仿制药的6.2倍,MPR中位数达1.55;其余28个独家原研药的MPR中位数为0.98。
2.3 药品可负担性
根据国家统计局数据显示,2020年我国居民人均可支配收入为32 189元,城镇和农村居民年均可支配收入分别为43 834元和17 131元[14]。按照“1.2.2”项下方法计算71种药品的可负担性,结果如表2所示。对兼有原研药和仿制药的品种以较低价格计算,各药品年均费用相当于2020年我国城镇居民年均收入的0.001~178.43倍[95%置信区间(CI)(1.16,13.24)],相当于农村居民年均收入的0.003~456.57倍[95%CI(2.96,33.87)];对于城镇和农村居民分别有21种和28种药品难以负担。需长期使用的药品中,费用最低的为纯合子家族性高胆固醇血症治疗用药瑞舒伐他汀、辛伐他汀、阿托伐他汀仿制药,最高的为黏多糖贮积症治疗用药依洛硫酸酯酶α。有58种药品被纳入我国《基本医疗保险药品目录(2020年)》,占81.7%;按平均报销比例70%计算,不考虑起付线和封顶线,则医保报销后城镇和农村居民可负担的药品各增加9种和8种,分别有12种和20种药品依然难以负担。
由于有些罕见病药品也能够用于治疗常见病,拥有庞大的患者群体,价格往往相对低廉,故本研究将71种药品依据适应证特征划分为2类,即46种可用于常见病的药品和25种仅用于罕见病的药品(如表2所示)。以自费费用计算,46种可用于常见病的药品中,对于城镇和农村居民分别有44种和40种可负担;参照《关于改进低价药品价格管理有关问题的通知》中“低价药品日均费用标准为化学药不超过3元”的标准[15],有16种药品属于低价药品。25种仅用于罕见病的药品中,对于城镇和农村居民分别仅有6种和3种可负担,无低价药品,最昂贵的依洛硫酸酯酶α、伊米苷酶、阿糖苷酶α、诺西那生、阿加糖酶β和艾美赛珠单抗等6种药品费用均达城镇居民年收入的30倍、农村居民年收入的80倍以上。对两类药品的可负担性水平进行t检验比较,结果显示仅用于罕见病的药品可负担性显著更差(P=0.022)。可用于常见病的药品中,医保甲类、乙类和非医保药品分别有14种(30.4%)、28种(60.9%)和4种(8.7%);仅用于罕见病的药品中,分别有2种(8.0%)、14种(56.0%)和9种(36.0%); χ 2检验结果显示,前类药品的医保覆盖情况显著更优(P=0.004),也体现了医保倾向于适用人群广泛的药品这一特征。
用散点图分析所有药品的MPR、可负担性及医保覆盖情况,以医保报销前费用与2020年全国居民人均可支配收入32 189元的比值来衡量某一药品的可负担性,详见图1。由图1可见,多数仿制药的MPR<1,即价格低于国际价格水平,且费用较低;多数原研药价格高于國际水平或费用较高。同时,医保覆盖范围以费用较低的药品为主,本研究费用最低的20种药品全部被纳入医保,而费用最高的6种药品均未被纳入。
2.4 价格管理政策对药品价格和可负担性的影响
国家医保药品谈判和国家组织药品集中采购涉及的17种罕见病药品中,司来帕格在谈判前未上市销售,尼达尼布和芬戈莫德在谈判后价格尚未公开,故不纳入计算;其余14种药品价格在政策实施后均有不同程度的下降(如表3所示),MPR中位数从1.71下降到0.46,MPR>1的药品由9种降为3种,总体MPR值与谈判或集中采购实施前相比显著降低(P<0.001);按照医保报销后费用计算,对于城镇居民难以负担的药品由8种降为0种,对于农村居民则由10种降为5种,总体可负担性与谈判或集采前相比显著改善(P<0.001)。
3 讨论
3.1 进口原研药总体价格水平偏高
本次纳入研究的71种罕见病药品的MPR中位数为0.83,有46种药品的MPR<1,体现了我国罕见病药品价格略低于国际参考价格水平。但是,原研药和仿制药价格差异较大,两类药品的MPR中位数分别为1.13和0.37,进口原研药的总体价格水平显著高于仿制药,也高于国际参考水平,部分原研药境内外价格差异明显,例如普拉克索、利鲁唑的原研药价格均达国际参考价格的4倍左右。常峰等[16]、荣雪菁等[17]的研究将我国专利药、原研药价格与国外进行了比较,也得出了相似的结论。主要原因可能有:一是我国药品价格形成机制尚不完善,对新上市专利药的定价缺乏有效的干预机制,在药品招标采购中也通常将原研药单独分组或置于较高组别谈判议价,无法实现充分竞争进而降价的目标[18]。二是由于长期以来我国仿制药与原研药相比存在质量和疗效差距,难以实现对原研药的临床替代,医师和患者对原研药的品牌黏性高,原研药可以依靠其质量优势和品牌优势维持较高的溢价[19]。在国际上,原研药专利到期后通常会在仿制药竞争压力下降低价格,但本研究涉及的20个存在仿制药竞品的品种中,原研药价格依然维持在较高水平,反映出我国仿制药并未对原研药造成竞争压力。然而,随着近年来药监部门对仿制药质量和疗效一致性评价的大力推进,本土仿制药质量的提升为药品价格形成机制改革创造了条件。例如,国家药品集中采购将原研药和通过一致性评价的仿制药置于同一竞价组竞争,使中选原研药价格大幅下降[13]。未中选原研药也受配套政策和市场竞争的影响下调了价格[20],例如英国GSK公司原研的肺动脉高压治疗用药安立生坦片(5 mg)尽管未中选集中采购,但米内网数据显示,其价格从集中采购前的119.3元/片(5 mg)下降到集中采购后的66元/片(5 mg),降幅达44.7%。
基于此,笔者建议我国可积极完善原研药价格管理机制,在新药准入中引入国际参考价格作为依据,发挥医保谈判、集中采购等手段的效用,对于疗效确切、医保基金能够负担的专利药,可经专家评审后纳入医保谈判范围;对用于治疗诊断能力成熟、患者信息丰富的病种的高值专利药品,可探索汇聚一定量的患者用药需求,开展“以量换价”带量议价采购以降低药品价格。同时,应积极鼓励优质仿制药的上市和使用,对临床需求确切、竞争不充分的品种,可采取列入鼓励仿制药目录、给予优先审评审批、给予仿制药质量提升资金支持等举措,提高仿制药的竞争力,通过竞争性带量采购促进优质仿制药的临床替代,推动药品价格重心下降。
3.2 部分负担较高的罕见病药品缺少支付保障机制
本研究纳入的71种罕见病药品中,超过80%的药品已被纳入了医保支付范围,大多数药品经医保报销后的费用支出已在我国城镇和农村乡居民可承担范围之内。但是,少数价格极为高昂的药品仍缺少有效的保障机制,例如最昂贵的6种药品的年费用均达140万元以上,超过2020年全国居民人均可支配收入的40倍,且均未纳入医保,这给患者造成极沉重的经济负担,严重阻碍了患者的用药可及性。周盛明等[11]对本研究涉及病种中的血友病等16种疾病的治疗药品可负担性情况进行了评价,得出了相似的研究结果,并发现在没有医保支付的情况下,仅这16种疾病就可能导致全国超过268万人口陷入贫困。尽管近年来我国医保制度不断完善,新药纳入医保速度加快,但在基本医保“保基本”的功能定位下,被纳入医保支付范围的罕见病药品多为适应证较多、适用人群较广的药品[21]。相比之下,仅用于治疗罕见病的药品由于患者人数极少,企业的研发和生产成本无法通过规模效应分摊,因此整体价格更高,加之医保覆盖不足,导致患者负担极为沉重。例如,ⅣA型黏多糖贮积症由先天性溶酶体酶缺陷造成的黏多糖在器官和组织内累积引起,通常在患者幼儿期发病,可造成骨骼畸形、心脏病变等,我国患者人数不足1万[22],相应治疗用药依洛硫酸酯酶α注射液定价为7 500元/支(5 mL ∶ 5 mg),1名体质量10 kg的患儿如足量用药,年费用高达156万元,远远超出一般居民家庭的负担能力。该类药品多数具有用量小、价格高、临床必需、不可替代的特点,且多为拥有专利保护的独家产品,是真正意义上的罕见病药品,亟需建立针对性的费用保障机制,以保证患者用药可及。
对此,国内一些经济发达地区已开展了先行先试,例如浙江省建立了罕见病专项保障基金,苏州、深圳、成都等地引入政策性商业保险,青岛市对罕见病特药实施“医疗救助+慈善援助”支付方式等[23-24]。可借鉴上述省市的先进经验,以基本医保为基础,发挥大病医保、商业保险、专项基金、财政补助、医疗救助、社会援助等渠道对高值罕见病药品支付的补位作用,在国家层面建立多方共担的多层次保障体系,合理确定各方费用分担比例并加强衔接,建立持续有效的运行机制,以提高罕见病患者治疗的可负担性。
4 结语
罕见病问题不仅是医药卫生领域亟待解决的重大课题,更是导致因病致贫、因病返贫的社会问题[22]。近年来,我国政府高度重视罕见病患者保障工作,在罕见病政策上取得了多项成就,如罕见病药品上市审评审批速度明显加快、医保药品目录向罕见病用药倾斜等[25],但仍存在本研究发现的部分原研药价格不合理、部分高值药品缺少支付保障等问题。建议重点聚焦以上问题,进一步完善药品价格监管机制,充分发挥集中采购、医保谈判等手段对药品价格的调控作用,加强国际参考价格在药品价格管理中的应用,促使更多药品价格回归合理区间;针对高值罕见病药品,探索建立政府主导、多方共担的多层次支付保障体系,最终切实减轻药费负担,提高罕见病患者治疗的可负担性。
参考文献
[ 1 ] WAKAP S N,LAMBERT D M,OLRY A,et al. Estima- ting cumulative point prevalence of rare diseases:analysis of the Orphanet database[J]. Eur J Hum Genet,2020,28(2):165-173.
[ 2 ] 丁若溪,张蕾,赵艺皓,等.罕见病流行现状:一个极弱势人口的健康危机[J].人口与发展,2018,24(1):72-84.
[ 3 ] 马端,李定国,张学,等.中国罕见病防治的机遇与挑战[J].中国循证儿科杂志,2011,6(2):81-82.
[ 4 ] 邵文斌,李杨阳,王菲,等.中国罕见病药品可及性现状及解决建议[J].中国食品药品监管,2019,1(2):8-15.
[ 5 ] 中国罕见病联盟. 2019中国罕见病患者综合社会调查第一阶段报告[R].北京:中国罕见病联盟,2019.10.25.
[ 6 ] World Health Organization. Measuring medicine prices,availability,affordability and price components[R]. Geneva:World Health Organization,2008.3.
[ 7 ] 李萍,王迪飞,吕景睿,等.标准化药品价格调查法及其在我国应用的思考[J].医学与社会,2010,23(3):33-35.
[ 8 ] 趙绯丽,吴晶,吴久鸿.澳大利亚药物福利计划可持续措施:基于2015年新一轮改革方案[J].中国医疗保险,2016(4):67-70.
[ 9 ] 国家发展和改革委员会.国家发展改革委关于印发《药品差比价规则》的通知[Z].2011-11-17.
[10] 信枭雄,管晓东,史录文.基于5种罕见病可负担性评价的我国罕见病保障机制研究[J].中国药房,2014,25(5):404-407.
[11] 周盛明,李嘉瑶,周静,等.中国罕见病用药可负担性评价[J].中国药业,2021,30(1):9-15.
[12] 李凯悦,刘辉,蒋倩.历年国家医保谈判药品概况与分析:抗肿瘤药品专题[J/OL].肿瘤药学:1-7[2021-03-25].http://kns.cnki.net/kcms/detail/43.1507.R.20210305.0935.
002.html.
[13] 王成.分析国家药品集中采购和使用试点政策对我国仿制药企业的影响[J].中国医药工业杂志,2019,50(12):1519-1523.
[14] 国家统计局.中华人民共和国2020年国民经济和社会发展统计公报[EB/OL].(2021-02-28)[2021-3-15]. http://www.stats.gov.cn/ztjc/zthd/lhfw/2021/lh_hgjj/202103/t2021-
0301_1814216.html.
[15] 國家发展和改革委员会.国家发展改革委关于改进低价药品价格管理有关问题的通知[Z].2014-04-26.
[16] 常峰,孙洁.我国进口专利药和原研药价格水平比较研究[J].价格理论与实践,2014(6):51-53.
[17] 荣雪菁,孙强.我国相关省份原研药及仿制药价格比较[J].中国卫生经济,2018,37(11):33-36.
[18] 丁锦希,董锐,李伟,等.我国药品集中采购制度“竞价分组”政策的评价与思考:基于2016年各省集中采购方案的统计分析[J].中国卫生政策研究,2016,9(9):52-59.
[19] 谢沐风.如何科学、客观地评价口服固体制剂内在品质:纵论我国固体制剂仿制药质量[J].药品评价,2010,7(14):19-23.
[20] 谭清立,高江源,林岱衡.药品集中带量采购政策与我国医保支付制度的协同作用探讨[J].中国药房,2021,32(2):146-151.
[21] 国家医疗保障局.基本医疗保险用药管理暂行办法[EB/OL].(2020-07-31)[2020-12-20]. http://www.nhsa.gov.cn/art/2020/7/31/art_37_3387.html
[22] 黄如方,邵文斌.中国罕见病药物可及性报告[R].北京:罕见病发展中心,2019.2.28.
[23] 黄如方,邵文斌.中国罕见病医疗保障城市报告2020[R].北京:寇德罕见病中心,2020.5.30.
[24] 胡善联.国内外罕见病的保障政策研究[J].卫生经济研究,2018,35(5):3-5.
[25] 牟燕,宋奎勐,吴敏,等.基于政策工具视角的我国罕见病领域政策文本分析[J].中国卫生政策研究,2021,14(1):17-23.
(收稿日期:2021-01-26 修回日期:2021-03-19)
(编辑:孙 冰)

