以脑膜刺激征为首发症状的肾综合征出血热一例
张蕾 杨波 孔凡斌
患者,男,15岁,因“发热、头痛、嗜睡2天”于2019年1月3日入院。2天前患者受凉后出现发热,体温波动在38.5~41.0 ℃之间,伴嗜睡、全头持续性胀痛、恶心、喷射样呕吐。既往史:右眼外伤史5年。无其他特殊病史。入院体格检查:T 39.8 ℃,P 94次/分,R 20次/分,Bp 135/67 mmHg;嗜睡,体格检查不合作,右侧瞳孔不规则,对光反射迟钝;左侧瞳孔直径约3 mm,对光反射灵敏。双眼球结膜轻度充血、水肿;颈部抵抗,颏胸距4横指;心肺听诊无异常,腹软,无压痛及反跳痛。专科检查:四肢肌力检查不合作,可见自主活动,四肢肌张力正常,双侧腱反射(++),双侧巴宾斯基征(-),左侧克尼格征(+),布鲁津斯基征(+)。初步诊断:(1)颅内感染病毒性脑膜脑炎?(2)右眼损伤术后。入院后进一步完善头颅MRI平扫+磁共振血管造影(MRA)+磁共振静脉血管成像(MRV)检查,结果均未见异常。血常规结果:WBC计数7.29×109/L(4.00~10.00×109/L,括号内为正常值参考范围,以下相同),Hb 156 g/L(120~160g/L),PLT计数47×109/L(100~300×109/L)。AST 182 U/L(0~40 U/L)。肌酐66 μmol/L(40~106 μmol/L),尿素氮3.6 mmol/L(1.7~8.3 U/L)。D-二聚体46.79 μg/ml(0~1.50 μg/ml)。降钙素原4.32 ng/ml(0~0.25 ng/ml)。C反应蛋白16.5 mg/L(0~10.0 mg/L)。尿常规结果:隐血(+++)、尿蛋白(+)。布尼亚病毒、布氏杆菌、肺炎支原体、艾滋病抗原抗体、梅毒抗体、丙肝抗原、丙肝抗体、乙肝表面抗原、肥达试验、麻疹病毒、腺病毒、巨细胞病毒、EB病毒、流感病毒、乙型脑炎病毒、新型布尼亚病毒检查结果均未见异常。患者入院第2天开始腹泻,为水样便,体温下降至37.2 ℃,Bp 112/60 mmHg。体格检查:腹软,肝区、双肾区叩痛、左下腹压痛,无反跳痛。大便隐血试验结果:弱阳性。大便培养结果:找到酵母样孢子。淀粉酶检查结果无异常。复查PLT计数34×109/L,D-二聚体83.12 μg/ml。胃肠超声检查结果:肠系膜淋巴结肿大。胸腹部CT平扫检查结果:双肺下叶背侧胸膜下炎症性改变,双侧胸腔及腹腔积液,脾大(图1)。入院第3天患者血压降至75/54 mmHg,持续日间嗜睡,可见前胸部皮肤多发出血点。追问患者病史,1个月内曾有死鼠接触史。复查PLT计数升至127×109/L,尿常规检查结果:隐血(++)、尿蛋白(+++)。脑脊液检查结果:脑脊液压力205 mmH2O(80~180 mmH2O),脑脊液无色透明,RBC计数5×106/L(0×106/L),WBC计数0,蛋白697.3 mg/L(120.0~500.0 mg/L),脑脊液自身免疫性脑炎抗体、细菌培养结果均为阴性。入院第3、4、5天连续检测抗流行性出血热(EHF)IgM及抗EHF IgG,第3天检查结果为阴性,后2天检查结果抗EHF IgM(+)。入院第5天患者尿量减少至150~300 ml/d,入院第7天尿量增加至1 800 ml/天,复查抗EHF IgM及抗EHF IgG均阴性。给予患者输注新鲜冰冻血浆、利巴韦林、地塞米松、头孢哌酮舒巴坦、奥美拉唑、异甘草酸镁等治疗后于入院第10天尿量恢复正常。2019年1月15日出院时体格检查:T 36.6 ℃,克尼格征(-),布鲁津斯基征(-)。出院诊断:肾综合征出血热(HFRS),肺部感染,肝功能不全,脾大,血小板减少症,右眼损伤术后。出院后随访1年,患者已康复,复查血常规、尿常规、肝肾功均恢复正常,胸腹部CT检查结果均未见异常。
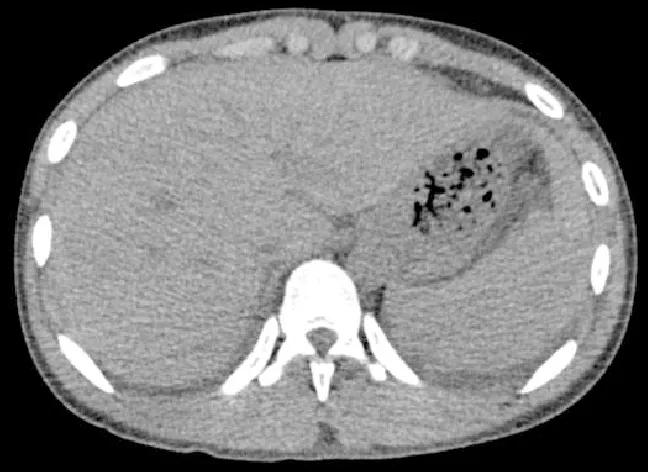
图1 患者2019年1月3日胸腹部CT平扫检查结果:双肺下叶背侧胸膜下炎症性改变,双侧胸腔及腹腔积液,脾大
讨 论
HFRS是由汉坦病毒属的汉坦型、汉城型、Puumala型和Dobrava型引起,以鼠类为主要传染源的一种广泛流行、危害严重的自然疫源性疾病。我国为HFRS的高发区,其临床表现以高热、低血压、出血、少尿或多尿和急性肾功能衰竭为特征,较少并发神经系统损害[1]。HFRS相关的脑炎与脑膜炎主要见于重症患者,分为4型:脑炎型、脑膜炎型、脑干脑炎型及精神障碍型,其中脑炎型最为多见[2]。HFRS常伴有PLT减少、D-二聚体升高,这与汉坦病毒病毒侵犯骨髓引起巨核细胞发育成熟障碍、HFRS并发高凝状态有关。对HFRS患者的PLT参数和功能指标进行动态监测有利于判断其疾病状态[3]。
本例患者为青年男性,发病前有受凉及上呼吸道感染病史,急性起病,主要伴随神经系统症状(头痛、嗜睡、颈部抵抗),合并有肺炎、胸腔及腹腔积液、脾大、PLT减少、D-二聚体升高,发病早期缺少HFRS的“三红”(面、颈、胸)、“三肿”(结合膜、眼睑、颜面)、“三痛”(头、眼、腰)典型表现[4],肾脏损伤较轻,易误诊为病毒性脑膜脑炎。本例HFRS患者的诊断要点为(1)死鼠接触史;(2)双眼球结膜轻度充血、水肿,胸部皮肤出血点;(1)PLT减少、D-二聚体明显升高、抗EHF IgM及抗EHF IgG(+)。汉坦病毒感染人后可出现特异性IgM和IgG,抗EHF IgM于发病1~2日前后出现,持续时间长;抗EHF IgG于发病5~7日出现,故连续3次测定抗EHF IgM、EHF IgG有利于提高该病诊断的敏感性[5]。HFRS需与以下疾病相鉴别:(1)发热伴血小板减少综合征:是由一种新型布尼亚病毒引起的以蜱虫叮咬为主要传播途径的急性传染病,临床表现以持续发热伴PLT减少为主要特征,临床表现与HFRS相似,但发热伴PLT减少综合征有季节性(春夏)及区域性(山区、丘陵),新型布尼亚病毒核酸检测结果为阳性可确诊。(2)布鲁氏菌脑膜炎:是一种由布鲁氏菌引起的以羊为主要传播途径的人畜共患慢性传染病,可累及神经系统导致脑膜炎、多发神经根神经炎等;布氏杆菌抗体阳性或布氏杆菌血清学凝集试验效价>1∶160可确诊。HFRS的治疗原则为“三早一就”,即早发现、早诊断、早治疗及就近治疗,早期可使用利巴韦林抗病毒治疗。利巴韦林为广谱抗病毒类药物,可对肌苷酸向鸟苷酸转变的过程进行抑制,从而对病毒核酸的合成产生抑制作用,还可对RNA病毒进行抑制,从而达到治疗效果[6-7];中晚期针对该病每期的病理生理进行对症支持治疗,包括物理降温、短期应用糖皮质激素、维持水及电解质平衡、输入血浆、保护肝肾功、营养支持等。
HFRS临床表现具有多样性与复杂性,易误诊,早期识别和治疗至关重要。HFRS中枢神经并发症多见于重型及危重型,病程各期均可出现,早期抗病毒治疗可提高疗效,改善患者预后。

