产前和产时电子胎心监护对胎儿窘迫的诊断价值分析
蔡建瑜
(广东省雷州市人民医院 产科,广东 雷州 524200)
0 引言
胎儿窘迫作为妇产科临床一类常见急症,指的是胎儿于子宫中因缺氧而威胁到其健康与生命的一类综合症状,主要表现包含胎动减少或者消失[1]。胎儿窘迫能引发围生儿智力降低以及死亡等严重后果,属于目前剖宫产一个主要适应症。产前胎儿监护是指分娩发动之前,由医护人员动态监测胎儿的生长发育以及健康状况,进而对胎儿不正常情况开展预警。经电子胎心监护能对胎儿在宫内的异常情况与有关指标进行充分掌握,确保胎儿于宫内正常发育,为临床评定围生儿预后和指导治疗起到重要参考作用[2]。产时胎心监护指的是对胎心开展连续性监护,该方法已被广泛应用到妇产科。一般情况下,妊娠晚期孕妇胎儿处在低氧环境下,若临产时孕妇伴随高危因素或产时因素,胎儿存在严重缺氧情况,很可能引发胎儿宫内窘迫甚至死亡。由此可见,产前和产时开展胎心监护十分必要。现对2019年1月至2019年12月本院收治的498例孕妇的临床资料开展回顾性分析,观察产前与产时胎心监护在诊断胎儿窘迫中的价值,现报告如下。
1 资料和方法
1.1 研究资料
回顾性分析2019年1月至2019年12月本院收治的498例孕妇的临床资料,年龄在22-34岁,均值(28.62±3.25)周;孕周在38-41周,均值(39.65±1.20)周;体重在50-65kg,均值(58.32±4.26)周;产次在1-3次,均值(1.62±0.28)次;初产妇385例,经产妇113例。纳入标准:①均为单胎足月、头位妊娠。②年龄≥18岁。③具备正常的认知能力,可配合完成检查工作。④临床资料完整。排除标准:①肝肾心等重要脏器存在严重疾病者。②存在认知障碍或者精神类疾病者。③存在重度贫血者。④存在糖尿病者。⑤存在胎儿生长受限、妊娠期高血压等妊娠并发症者。
依据电子胎心监护结果将498例孕妇划分成对照组260例、观察组238例,两组一般资料对比无显著差异(P>0.05),见表1。
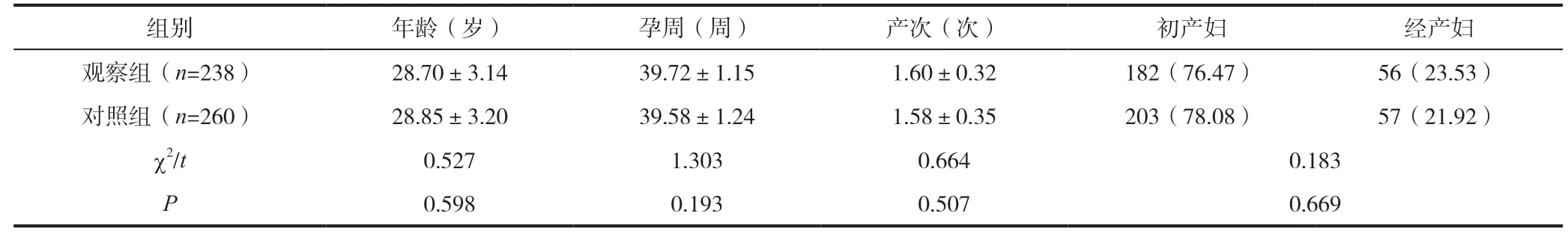
表1 两组一般资料情况对比
1.2 方法
所有孕妇产前和产时均开展电子胎心监护,告知孕妇于检查之前避免应用任何药物,将膀胱排空,嘱其进食后0.5-2.0h开展检查,在检查之前应常规隔腹对胎儿进行3次轻推,后协助孕妇采取左侧卧位或者仰卧位,将电子胎心监护设备的胎心和宫压探头放置在孕妇腹壁上,严密监护胎儿的心率和宫缩情况,将探头放置在胎儿胎心音清晰度最高位置,于孕妇的宫底第二横指放置宫缩探头,后采取松紧式腹带开展固定,接收宫缩和胎心信号,连续开展长达20min监测,当信号产生异常,需开展持续监护或者适当对监护时间进行延长。胎心监护图形诊断标准[3]:(1)正常图形:①胎心率的基线处在正常水平。②胎心率基线的变异处在正常水平。
③不存在胎心率减速。④可伴随胎心率加速。(2)不良图形:①持续胎心率异常:包含胎心过速或者过缓,时间持续超过10min。②反复出现轻度变异减速:持续时间在60s以下,振动幅度在60bpm以下。(3)重度变异减速:胎心率能降低到60次/min,同时持续时间超过60s。(4)正常宫缩情况下连续产生晚期减速超过15min。(5)延长减速(不低于2min)。(6)基线变异减少甚至消失(基线振幅在0-5次/min)。由专业的产科医师结合改良Fischer评分法[4]对所有孕妇的胎心监护结果开展判断,7分以下即代表异常,8-10分代表正常,将胎儿胎心存在异常者纳入观察组,不存在异常者纳入对照组。
1.3 统计指标
(1)胎窘有关危险因素:包含脐带绕颈、脐带扭转、脐带打结、前置胎盘、胎盘老化、胎盘早剥、羊水过少、重度子痫前期、发热以及重度贫血等。
(2)胎儿窘迫发生情况:胎窘诊断标准[5]:①羊水II-III度污染。②宫缩间歇期听诊胎心率<120次/min或者>160次/min,且出现次数≥2次。③胎动次数<3次/h,或者于原本基础上减少1/2或者增加1/2,一段时间之后无法恢复正常。与上述3个条件中任何一项符合即可判断为胎儿窘迫。此外,除以上3个条件外,于胎心监护中产生频发变异减速、变异性减少或者晚期减速等也能判断为胎儿窘迫。
(3)分娩情况和新生儿结局:包含自然分娩、产钳助产、剖宫产、新生儿窒息以及羊水粪染占比。
(4)Apgar评分:分别在生后1min、5min和10min对两组新生儿开展Apgar评分,其中8-10分代表是正常新生儿,4-7分代表存在轻度窒息,0-3分代表存在重度窒息[6]。
(5)脐动脉血pH值:分别在分娩后留取两组脐动脉血开展血气分析,于娩出胎儿后啼哭前立即通过钳夹夹约20cm长脐带,后进行1mL脐动脉血抽取,予以密封处理,采取i-STAT1血气分析仪(美国雅培)对脐动脉血pH值开展检测。
1.4 数据处理
采用SPSS 23.0统计软件对所得数据进行分析处理,计数资料采用百分比表示,采取χ2检验;计量资料用()表示,采取t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组的胎窘有关危险因素和胎窘发生率对比
观察组脐带绕颈、脐带扭转、脐带打结、前置胎盘、胎盘老化、胎盘早剥、羊水过少、重度子痫前期、发热以及重度贫血等胎窘危险因素和胎窘发生均多于对照组(P<0.05),见表2及续表2。
2.2 两组分娩情况和新生儿结局
观察组自然分娩少于对照组,产钳助产、剖宫产、新生儿窒息以及羊水粪染多于对照组(P<0.05),见表3。
2.3 两组新生儿生后1min、5min和10min的Apgar评分与脐动脉血pH值对比
观察组新生儿生后1min、5min和10min的Apgar评分与脐动脉血pH值低于对照组(P<0.05),见表4。
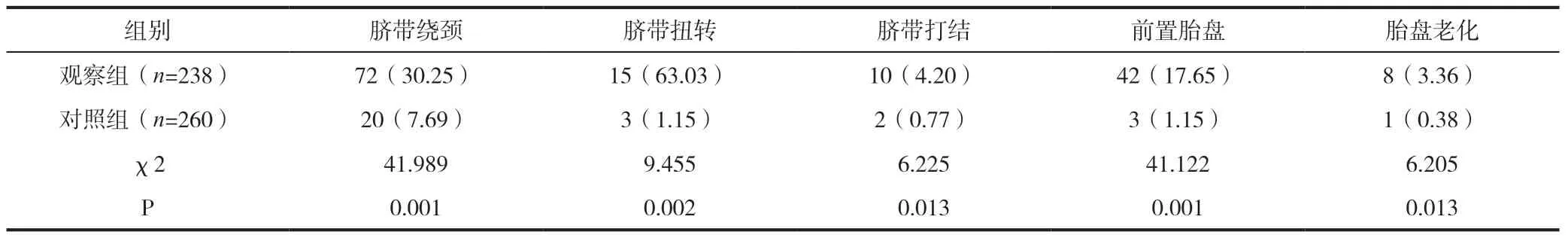
表2 两组的胎窘有关危险因素和胎窘发生率对比(%)
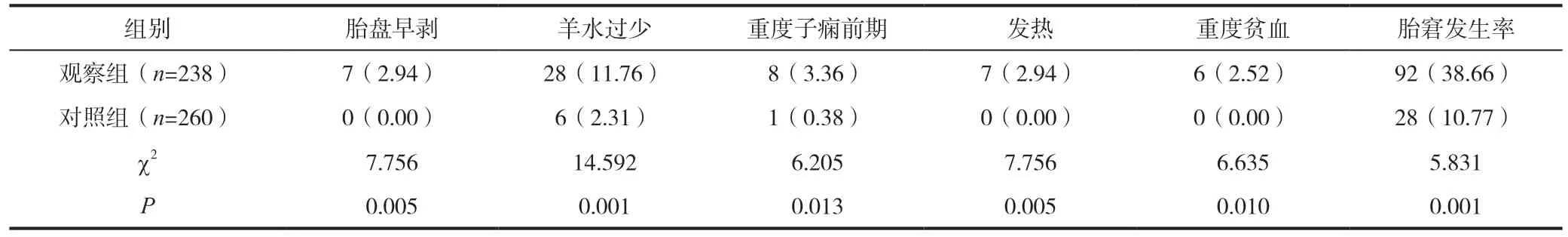
续表2
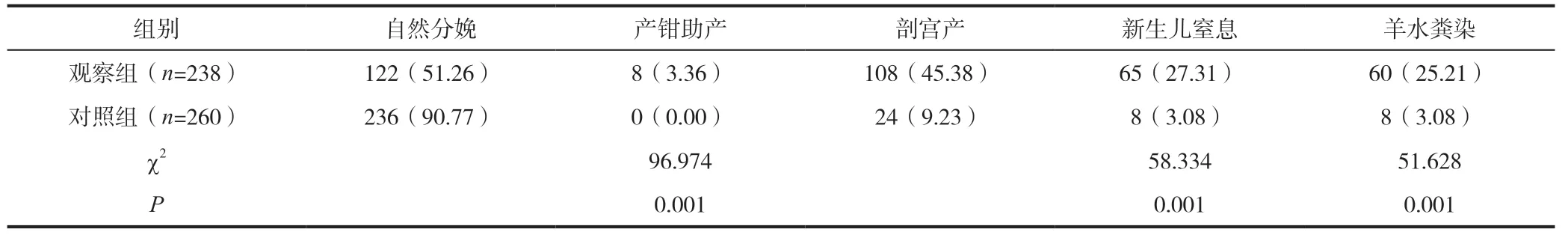
表3 两组分娩情况和新生儿结局对比[n(%)]

表4 两组新生儿生后1min、5min和10min的Apgar评分与脐动脉血pH值对比
3 讨论
产检属于临床掌握孕妇和胎儿生长发育一类重要手段,伴随优生优育政策深入人心,人们对于胎儿生长发育和健康的重视程度也在不断提高。胎儿窘迫属于孕晚期和分娩前一类常见并发症,是多数胎儿于母体中缺氧或者酸中毒引发,会对胎儿健康及生命安全产生严重威胁。当前,判断胎儿有无出现窘迫多需结合羊水量和羊水性质,但该方法有一定的局限性,因胎窘常出现在妊娠末期,这时宫口未开,不能对羊水开展破膜观察,同时羊膜镜检技术未在部分医院普及,因此不能经检测羊水性状评定胎儿的缺氧状况[7]。
当前,电子胎心监护可以较好反映出胎儿活动情况,是临床监测胎儿活动一种有效方法,从20世纪60年代开始被应用于临床,其是结合超声多普勒原理与胎儿心动电流改变制作的胎儿监护仪,能对胎心率和宫缩描记图开展观察[8]。胎心率能反映出胎儿瞬间状态,胎心率基线能反映出胎儿宫内储备能力,而基线摆动代表胎儿具备一定储备能力,属于健康的表现,当基线变平时提示胎儿可能丧失储备能力。胎心监护图形正常代表胎儿在宫内的情况良好,而胎心监护图像不良包含胎心过缓或者过速与反复出现轻度变异、重度变异、延长以及晚期减速,基线变异减少甚至消失,此外还包含特殊胎心监护图像提示胎窘,均需临床予以积极干预。胎心监护仪操作便捷、应用方便,能于产时及全产程中开展连续监护,尽早观察到胎儿缺氧,防止胎儿酸中毒[9]。胎儿窘迫出现主要和母体因素、脐带绕颈、羊水过少以及胎盘前置等因素相关,据有关报道显示[10],出现胎儿窘迫时间越长,给胎儿带来的影响越严重。本次研究发现,观察组的胎窘有关危险因素和胎窘出现均多于对照组,自然分娩少于对照组,产钳助产、剖宫产、新生儿窒息以及羊水粪染多于对照组,同时新生儿生后1min、5min和10min的Apgar评分低于对照组,说明胎心监护于诊断胎儿窘迫中有着重要作用,经胎心监护可早期观察到异常,后及时予以处理,进而减少不良分娩结局出现。此外,分娩后对脐动脉开展血气分析检查能掌握出生时新生儿情况,评定其是否存在酸中毒和缺氧等[11-12]。本次研究发现,观察组的脐动脉血pH值低于对照组,因分娩期间孕妇处在过度通气和吸氧状态,子宫收缩给胎盘和胎儿之间血氧交换产生影响,导致氧分压与二氧化碳分压容易于产程中产生波动,但pH值是血气变化结果,于短时间中不易出现改变,因此,于血气分析参数中采取pH值有着重要临床意义,脐动脉血气分析属于判断有无酸中毒损害存在的一项客观指标,能当作胎心监护异常孕妇分娩时一项常规检查指标,对新生儿治疗有着重要指导作用。
综上所述,予以孕妇产前和产时电子胎心监护能早期观察到胎儿窘迫,尽早予以预防和干预措施,对改善分娩结局、确保母婴安全有着重要意义。

