脑卒中患者应激性高血糖与导尿管相关性尿路感染的相关性
谢朝云,柏 华,邓飞飞
贵州医科大学第三附属医院 1感染管理科 2神经内科,贵州都匀 558000
导尿管相关性尿路感染(catheter-associated urinary tract infection,CAUTI)是指留置导尿管患者留置导尿管后至拔除导尿管48 h内发生的与导尿管相关的泌尿道感染[1],是临床最常见的泌尿道感染之一,占泌尿道感染的70%[2];报道显示每年全美有超过100万例患者发生CAUTI,占医院内感染的40%[3];CAUTI的发生不仅给患者带来不必要的经济损失,还可导致肾功能损害等严重后遗症。应激性高血糖指无糖尿病史的患者在应激状态下由胰岛素拮抗激素增加引起的一过性急性高血糖状态;患者受到创伤、危重症、手术等刺激后反应性血糖升高,其对疾病治疗的影响常不被临床重视[4]。近年研究发现应激性高血糖与感染关系密切[5]。然而应激性高血糖与脑卒中留置导尿患者CAUTI是否存在关联性,临床相关报道较少,本研究运用回顾性巢式病例对照研究方法,多因素分析应激性高血糖与脑卒中留置导尿患者发生CAUTI之间的相关性。
对象和方法
病例及对照的选择将所有接受留置导尿治疗发生CAUTI者为病例组,选择接受留置导尿治疗未发生CAUTI者作为对照。按照1∶2配对照病例,选择对照病例的匹配条件为性别、年龄(相差5岁以内)、急性生理与慢性健康评分Ⅱ(Acute Physiology and Chronic Health Evaluation Ⅱ,APACHE Ⅱ)、留置导尿管时间(相差2 d以内)、合并症5个因素。纳入标准:(1)采用留置导尿治疗;(2)留置导尿时间>48 h;(3)年龄≥18周岁。排除标准:(1)诊断为非导尿管相关的尿路感染者;(2)留置导尿时间≤48 h;(3)留置导尿48 h内发生尿路感染者;(4)诊断为糖尿病或有糖尿病病史患者。
方法应用回顾性巢式病例对照设计方法。回顾调查本院2016年1月至2020年3月神经内科所有采取留置导尿的脑卒中患者是否发生CAUTI并记录其结果。发生CAUTI患者为CAUTI病例,未发生CAUTI患者为非CAUTI病例,并在CAUTI病例和非CAUTI病例中选择病例组与对照组。留置导尿指征:(1)合并尿潴留患者;(2)患者病情危重需要准确观察尿量变化患者。所有留置导尿患者均严格按照《导尿管相关尿路感染预防与控制技术指南》采取一致的手卫生、无菌操作、消毒隔离、引流袋放置位置、环境清洁和尿道口护理等集束化护理措施。
诊断标准CAUTI诊断标准按照原中华人民共和国卫生部制定的《导尿管相关尿路感染预防与控制技术指南》进行诊断[6]:(1)有尿急、尿频、尿痛等尿路刺激症状,或有肾区叩痛、下腹触痛,伴或不伴发热;(2)高倍镜下尿检男性白细胞≥5个/视野,女性≥10个/视野;(3)中段尿尿培养革兰阳性球菌≥104cfu/ml,革兰阴性杆菌≥105cfu/ml,或耻骨联合上膀胱穿刺尿液培养细菌≥103cfu/ml;(4)新鲜尿液离心相差显微镜检查,在每30个视野半数视野见到细菌;(5)手术、影像学或者病理学检查,有尿路感染证据;(6)没有症状,但尿液培养革兰阳性球菌≥104cfu/ml,革兰阴性杆菌≥105cfu/ml。脑卒中应激性高血糖诊断标准:脑卒中发生前无多饮、多尿、多食、消瘦等临床表现;空腹血糖3.9~6.1 mmol/L;脑卒中发生后留置导尿期间测定空腹血糖2次>7.0 mmol/L[7]。
数据收集与随访对纳入患者临床资料采集并进行随访。收集资料包括主要诊断、基础疾病及病种、留置导尿时间、拔除导尿管时间、床位数、患者人数、患者周转率、床护比例、留置导尿管期间血糖监测结果、留置导尿结果是否发生CAUTI与发生CAUTI时间等。提取的临床资料均由两人同时核对并确认,以保证临床数据与信息采集准确有效。采用门诊或电话随访方式,CAUTI诊断随访时间为留置导尿管48 h后到拔导尿管后48 h内,随访至CAUTI治疗结束。
结 果
一般情况2015年1月至2020年3月收治并采取留置导尿管治疗患者1616例,其中发生CAUTI 324例,CAUTI发生率20.05%;病例组322例成功配对,匹配对照组644例。病例组患者与对照组患者年龄、性别、主要诊断、基础疾病、APACHEⅡ评分、留置导尿时间等差异均无统计学意义(P均>0.05),两组患者均衡可比。所有留置导尿患者均采取严格一致的手卫生、无菌操作、消毒隔离、引流袋放置位置、环境清洁和尿道口护理等集束化护理措施,故未列入本研究相关因素分析之中(表1)。
住院时间病例组住院时间为(20.68±3.73)d,对照组住院时间为(13.00±4.01)d,病例组较对照组住院时间明显延长,差异有统计学意义(t=29.473,P<0.001)。
CAUTI与留置导尿管期间应激性高血糖关联性多因素分析病例组322例患者中留置导尿管期间检出应激性高血糖87例,应激性高血糖检出率27.12 %,对照组644例患者中留置导尿管期间检出应激性高血糖104例,应激性高血糖检出率16.15 %,病例组与对照组应激性高血糖检出率比较差异有统计学意义(χ2=15.989,P<0.001)。建立Logistic回归模型,年龄、性别、APACHEⅡ评分、血清白蛋白浓度和CAUTI发生前导尿管留置时间纳入模型,以是否发生CAUTI为因变量(1=是,0=否),留置导尿管期间应激性高血糖(1=是,0=否)、年龄、性别(1=男,0=女)、APACHEⅡ评分、血清白蛋白浓度和CAUTI发生前导尿管留置时间为自变量进行多因素Logistic回归分析,结果显示留置导尿管期间应激性高血糖与CAUTI呈正相关(OR=2.020,95%CI=1.447~2.821,P=0.000)(表2)。
病例组留置导尿管期间伴应急高血糖与不伴应激性高血糖患者CAUTI千日发生率与抗菌药物使用时间病例组留置导尿管期间伴应激性高血糖患者87例留置导尿管天数为567 d,CAUTI千日发生率153.44‰,不伴有应激性高血糖患者235例留置导尿管天数为2536 d,CAUTI千日发生率92.67‰,病例组留置导尿管期间伴应激性高血糖患者CAUTI千日发生率较不伴应激性高血糖患者显著增加,差异有统计学意义(χ2=14.444,P<0.001)。病例组留置导尿管期间伴应激性高血糖患者使用抗菌药物时间(6.54±2.23)d,不伴有应激性高血糖患者使用抗菌药物时间(6.78±2.31)d,病例组留置导尿管期间伴应激性高血糖与不伴应激性高血糖患者抗菌药物使用时间差异无统计学意义(t=-0.858,P=0.392)。
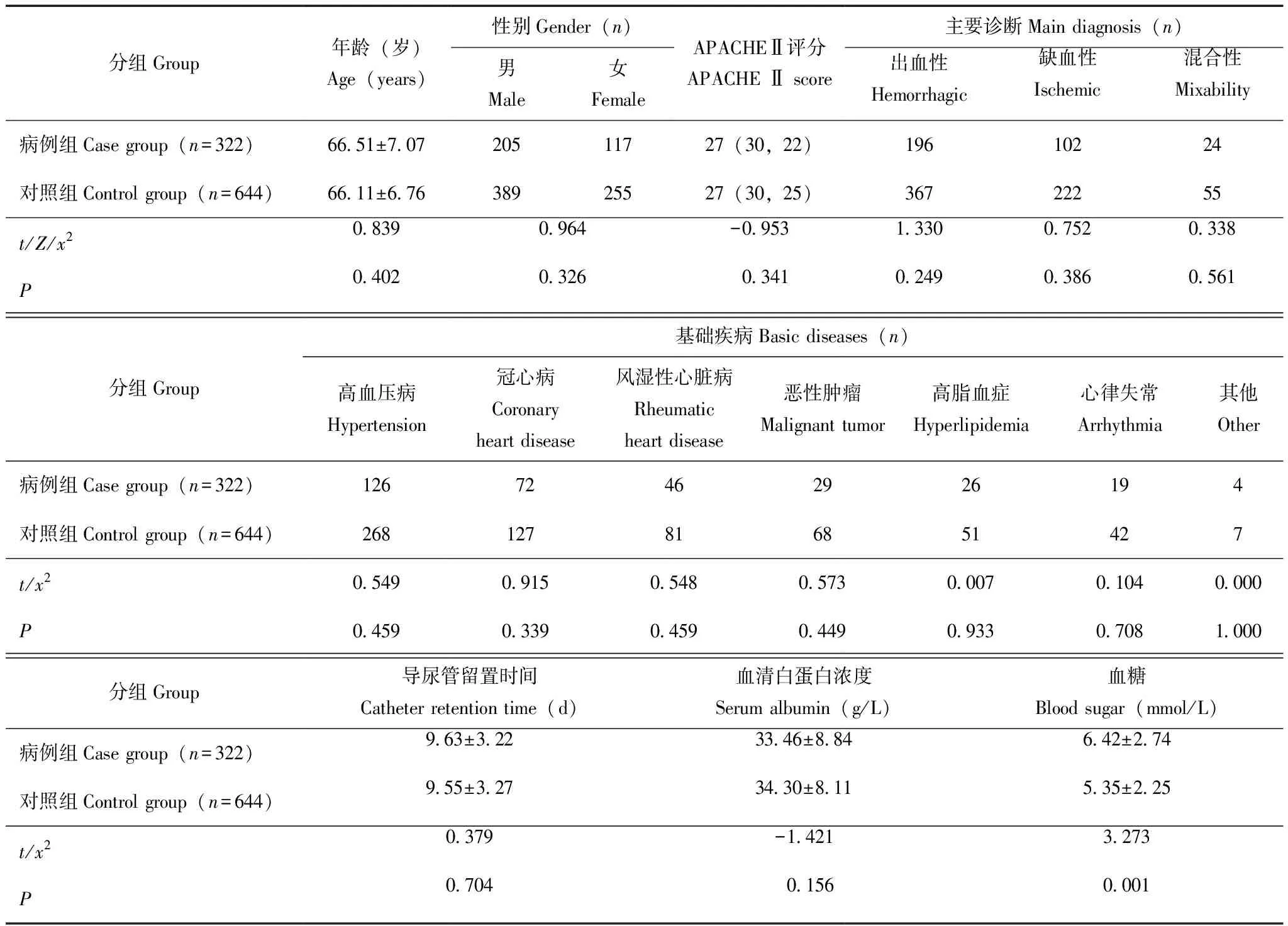
表1 病例组和对照组一般情况比较
讨 论
脑卒中是脑部血管破裂或阻塞引起脑组织损伤为主的一组疾病,是临床常见的急性脑血管疾病,具有病情危急和预后较差的特点[8- 9]。应激性血糖升高是脑卒中患者常见的应激反应,国外Saxena等[10]与Wu等[11]研究显示其应激性高血糖发生率高达30%~60%。其机制与机体在应急情况下,糖皮质激素与胰高血糖素等激素、细胞因子和炎性介质的大量分泌以及胰岛素抵抗等有关,过去认为应激性高血糖是脑卒中患者的保护性反应,但近年研究认为应激性高血糖与脑卒中患者不良预后相关[12- 13]。留置导尿是脑卒中患者经常使用的治疗手段,而留置导尿作为一种侵入性治疗操作易并发CAUTI,是留置导尿患者最常见的医院内感染并发症。本研究应用回顾性巢式病例对照方法分析留置导尿管期间应激性高血糖与脑卒中留置导尿患者发生CAUTI之间的关联性,结果显示留置导尿管期间应急性血糖与脑卒中留置导尿患者发生CAUTI呈正相关,提示脑卒中患者留置导尿管期间应激性高血糖相对于非应激性高血糖患者CAUTI发生风险更大,留置导尿管期间伴有应激性高血糖脑卒中留置导尿患者发生CAUTI发生率更高,与伴应激性高血糖患者白细胞趋化、黏附与吞噬功能降低、杀菌活性受损有关。张斌杰和周丽娜[14]研究显示,应激性高血糖可加重感染,同时张丽等[15]研究显示,感染又可导致应激性高血糖,增加感染风险;孙同欣等[16]研究显示,应激性血糖与术后感染的风险密切相关;均说明应激性高血糖与感染密切相关,应激性高血糖可增加感染风险,与本研究结果相似;本研究对发生CAUTI的留置导尿管期间应激性高血糖与非应激性高血糖患者的千日感染率进行比较,留置导尿管期间应激性高血糖患者的千日感染率明显高于非应激性高血糖患者千日感染率,提示留置导尿管期间应激性高血糖患者发生CAUTI更早,也再次说明留置导尿管期间应激性高血糖可增加脑卒中留置导尿患者发生CAUTI风险,可能与留置导尿管期间应激性高血糖患者去甲肾上腺素和肾上腺素升高、产生胰岛素抵抗、糖原分解、糖异生加速、能量代谢异常、产生高渗、免疫功能受损、感染的概率增加有关[17]。同时,本研究显示发生CAUTI的脑卒中患者住院时间明显长于未发生CAUTI的脑卒中患者,提示应激性高血糖患者不仅增加CAUTI风险,还可影响脑卒中治疗效果,使住院时间延长,增加患者住院费用,给患者带来更大的痛苦,增加患者预后危险变数[18- 19]。但本研究显示留置导尿管期间应激性高血糖与非应激性高血糖脑卒中留置导尿患者发生的CAUTI治疗应用抗菌药物时间差异无统计学意义,可能与应激性高血糖一般多为一过性、持续时间相对较短、对其合并CAUTI治疗影响较小有关。
综上,留置导尿管期间应激性高血糖是脑卒中留置导尿患者CAUTI的重要危险因素,临床应尽量减少不必要的应激性危害,加强血糖监测与管理,预防与控制脑卒中留置导尿患者留置导尿管期间应激性高血糖,维持血糖稳定,严格掌握留置导尿的适应证,及早拔除尿管,降低脑卒中留置导尿患者CAUTI发生率。

