解毒消瘰方联合化疗治疗非霍奇金淋巴瘤的临床疗效观察
张宇, 许晓娜, 俞丽虹, 朱妮, 沈建平
(1.浙江中医药大学附属第一医院血液科,浙江杭州 310006;2.浙江中医药大学第一临床医学院,浙江杭州 310053)
非霍奇金淋巴瘤(non-Hodgkin’s lymphoma,NHL)发病率高、异质性强,大剂量化疗联合自体造血干细胞移植是高危患者目前常用的治疗方法,但仍有部分患者经治疗后出现原发耐药或远期复发[1]。本课题组从中医角度出发,结合本中心数十年的临床经验,创立了“解毒消瘰方”,在临床联合化疗治疗本病,取得了比较满意的疗效。前期研究[2]证明,解毒消瘰方治疗非霍奇金淋巴瘤疗效确切,可改善临床症状,减轻毒副反应。乳酸脱氢酶(lactate dehydrogenase,LDH)作为一种细胞内糖酵解酶,分布于心、肝、肾等人体各器官内[3]。当组织发生恶变时,肿瘤细胞失去调控,LDH合成增多,导致血清中LDH 水平升高[4]。β2-微球蛋白(β2-microglobulin,β2-MG)是细胞膜上组织相容性抗原的轻链结构,主要由淋巴细胞产生,主要表达在淋巴细胞和单核细胞系统,当机体发生恶性淋巴瘤、白血病、多发性骨髓瘤等病变时,β2-MG 从轻链结构上脱落,导致血清β2-MG水平升高[5]。因此,血清LDH、β2-MG水平可在一定程度上预示恶性淋巴瘤的发生。本研究主要观察解毒消瘰方联合化疗治疗非霍奇金淋巴瘤的临床疗效及其对血清LDH和β2-MG水平的影响,现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组 选取2017年1月~2019年12 月在浙江中医药大学附属第一医院血液科接受治疗的明确诊断为非霍奇金淋巴瘤的患者,共60 例。按就诊先后顺序,采用随机数字表将患者随机分为治疗组和对照组,每组各30例。
1.2 病例选择标准
1.2.1 诊断、分类与分期标准 参照2008年世界卫生组织(WHO)关于淋巴瘤的诊断和分类标准,以及按Ann Arbor 分期标准进行疾病分期,并依据国际预后指数(international prognostic index,IPI)评分系统评价危险度[6]。
1.2.2 纳入标准 ①符合上述非霍奇金淋巴瘤诊断和分类标准,并均经病理活检证实;②均为初治患者;③性别不限,年龄18~75 岁;④预计生存期≥3个月;⑤知情并同意参加本研究的患者。
1.2.3 排除标准 ①合并有严重的心脑血管、肝、肾、造血系统及免疫系统疾病的患者;②精神病患者;③合并有严重的不可控制的感染、出血等疾病的患者;④妊娠期或哺乳期妇女;⑤过敏体质及对本研究用药过敏的患者;⑥患有其他引起血清LDH及β2-MG水平升高的疾病患者。
1.3 治疗方法
1.3.1 对照组 给予常规化疗,即根据2016年美国国家综合癌症网络(NCCN)指南选择不同病理类型非霍奇金淋巴瘤的化疗方案[6],包括R-CHOP、R-COP、DA-EPOCH 等方案,3周为1个疗程,连续进行4个疗程的化疗。
1.3.2 治疗组 在对照组基础上联合解毒消瘰方治疗。方药组成:蛇六谷12 g,紫菀9 g,半枝莲15 g,藤梨根12 g,桔梗9 g,前胡12 g,茯苓15 g,白术15 g,山海螺15 g,蛇莓12 g。兼往来寒热、肝胆有热者,加柴胡10 g,炒栀子6 g,牡丹皮10 g;见胸胁满痛、气郁重者,加青皮10 g,厚朴6 g;见倦怠乏力、正气亏虚者,加炙黄芪15 g,生晒参6 g;见潮热盗汗阴亏者,加麦冬12 g,沙参12 g。上述中药均由浙江中医药大学附属第一医院提供。每日1剂,常规煎取300 mL,分早晚2次温服,3周为1个疗程,连续服用4个疗程。
1.3.3 支持治疗 ①化疗期间,常规给予对症、止吐处理。②2组患者治疗期间若中性粒细胞绝对值<1.0×109/L,则予重组人粒细胞集落刺激因子注射液(商品名:惠尔血,日本麒麟鲲鹏生物药业有限公司产品生产;批准文号:国药准字S20010063)5~10 μg·kg-1皮下注射,每天1次,直至中性粒细胞绝对值>1.0×109/L。③治疗期间若出现粒细胞缺乏和(或)发热的患者,预防性给予抗生素治疗,可根据药敏试验或经验选择抗生素。
1.4 观察指标及疗效评价
1.4.1 近期疗效 参照Lugano淋巴瘤疗效评定标准[7]。完全缓解(complete response,CR):肿瘤消失并至少维持4周以上;部分缓解(partial response,PR):肿块缩小>50%,并维持4 周以上;稳定(stable disease,SD):肿块缩小<50%或增大<25%,无新病灶出现;进展(progressive disease,PD):肿块增大>25%或有新病灶出现。总缓解率=(CR例数+PR例数)/总病例数×100%。
1.4.2 血清LDH 及β2-MG 水平检测 所有患者睡前禁食,次日清晨空腹抽静脉血,分别于治疗前及每个疗程结束后测定血清LDH 及β2-MG 水平。血清LDH 采用全自动生化分析仪测定,血清β2-MG采用放射免疫分析法测定。
1.5 统计方法 应用SPSS 11.0统计软件进行数据的统计分析。计量资料用均数± 标准差(± s)表示,治疗前后比较采用配对t检验,组间比较采用成组设计t检验;计数资料用率或构成比表示,组间比较采用χ2检验,等级资料组间比较采用秩和检验。以P<0.05为差异统计学意义。
2 结果
2.1 2 组非霍奇金淋巴瘤患者的基线资料比较 治疗组30 例患者中,男15 例,女15 例;年龄19~73 岁,中位年龄42 岁;对照组30 例患者中,男18 例,女12 例;年龄25~75 岁,中位年龄43 岁。2 组患者的病理分型、Ann Arbor 疾病分期、危险度(IPI评分情况)等见表1。经统计学分析,2组患者的性别、年龄、病理类型、Ann Arbor 疾病分期及危险度(IPI 评分情况)等基线资料比较,差异均无统计学意义(P>0.05),具有可比性。

表1 2组非霍奇金淋巴瘤患者的病理类型、疾病分期及IPI评分情况比较Table 1 Comparison of pathological classification,disease staging and IPI scores of non-Hodgkin’s lymphoma patients in the two groups
2.2 2 组非霍奇金淋巴瘤患者近期疗效比较 表2结果显示:经治疗4个疗程后,治疗组的总缓解率为86.67%(26/30),对照组为83.33%(25/30);2 组患者的近期疗效比较,差异无统计学意义(P>0.05)。
2.3 2 组非霍奇金淋巴瘤患者治疗前后血清LDH及β2-MG水平比较 表3结果显示:治疗前,2组患者的血清LDH及β2-MG水平比较,差异均无统计学意义(P>0.05)。经治疗2~4 个疗程后,2 组患者的血清LDH及β2-MG水平均较治疗前明显下降(P<0.05),且治疗组在治疗4 个疗程后对血清LDH 及β2-MG 水平的降低作用均明显优于对照组,差异均有统计学意义(P<0.05)。
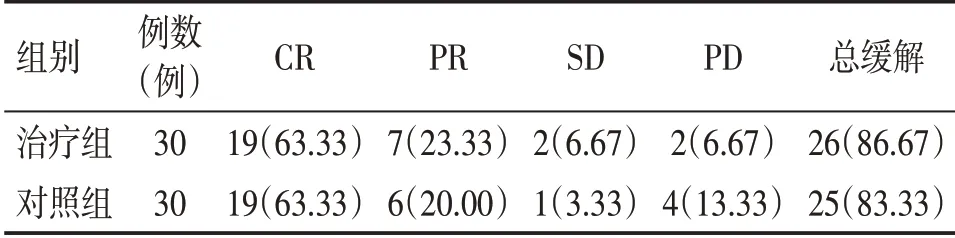
表2 2组非霍奇金淋巴瘤患者近期疗效比较Table 2 Comparison of short-term efficacy for non-Hodgkin’s lymphoma patients in the two groups[例(%)]
表3 2组非霍奇金淋巴瘤患者治疗前后血清LDH及β2-MG水平比较Table 3 Comparison of serum LDH and β2-MG levels of non-Hodgkin’s lymphoma patients in the two groups (±s)
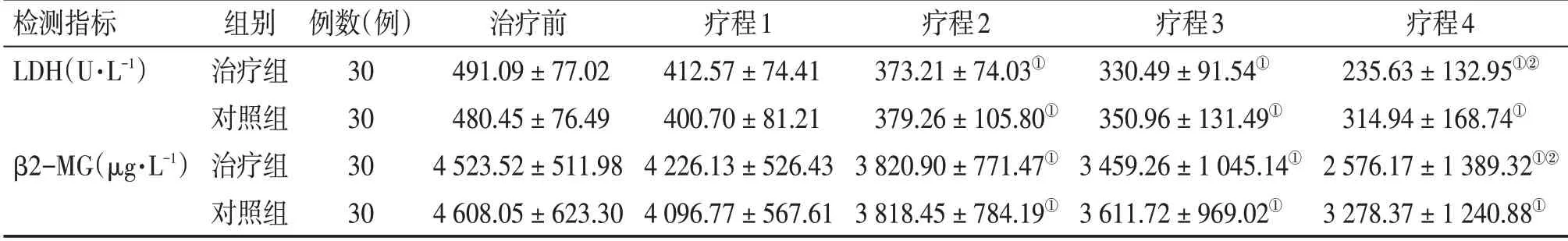
表3 2组非霍奇金淋巴瘤患者治疗前后血清LDH及β2-MG水平比较Table 3 Comparison of serum LDH and β2-MG levels of non-Hodgkin’s lymphoma patients in the two groups (±s)
①P<0.05,与治疗前比较;②P<0.05,与对照组同期比较
检测指标LDH(U·L-1)β2-MG(μg·L-1)组别治疗组对照组治疗组对照组例数(例)30 30 30 30治疗前491.09±77.02 480.45±76.49 4 523.52±511.98 4 608.05±623.30疗程1 412.57±74.41 400.70±81.21 4 226.13±526.43 4 096.77±567.61疗程2 373.21±74.03①379.26±105.80①3 820.90±771.47①3 818.45±784.19①疗程3 330.49±91.54①350.96±131.49①3 459.26±1 045.14①3 611.72±969.02①疗程4 235.63±132.95①②314.94±168.74①2 576.17±1 389.32①②3 278.37±1 240.88①
3 讨论
目前认为,非霍奇金淋巴瘤的发生是在病毒、细菌感染、免疫抑制、环境污染、遗传等因素综合作用下,淋巴细胞缺少自身调控并产生无限增殖而引发的疾病[8],可能与NF-κB(nuclear factor κB)、PD-1/PD-L1(programmed cell death-1/programmed cell death-ligand 1)等通路相关[9-10]。现代医学对该病的治疗措施主要包括化疗、α-干扰素、自体/异基因干细胞移植、小分子靶向药物治疗等。虽然在上述方案的综合治疗后,大部分患者能取得较好的治疗效果,但对于一些特殊病理类型或具有特殊基因突变的淋巴瘤,疗效仍不理想,患者可能出现复发耐药进而危及生命[11-17]。
中医有着先天的免疫调节优势[18],同时能对放化疗起到增效减毒的作用,因此,笔者期望通过本研究以发掘具有潜在抗淋巴瘤活性的中药。非霍奇金淋巴瘤常以局部淋巴结肿大为特征,属于中医“石疽”“恶核”“痰核”等范畴。本研究团队研习了古今医案及相关文献,并结合本中心数十年的临床经验,认为正气不足是淋巴瘤发病的根本[2],正所谓:“邪之所凑,其气必虚”“正气不足而后邪气踞之”;而“毒”是淋巴瘤发病的重要病因。毒有内外之别,外毒指外感之“疫毒”“温毒”等;内毒则是指因脏腑功能紊乱、气血阴阳失调而产生的“痰毒”“瘀毒”和“火毒”等。依据以上理论,笔者创立了“解毒消瘰方”,该方由蛇六谷、蛇莓、紫菀、半枝莲、藤梨根、桔梗、前胡、茯苓、白术、山海螺等中药组成。方中半枝莲、藤梨根清热解外来邪毒;蛇六谷、紫菀辛温化痰消瘰以解“痰毒”;桔梗、前胡、蛇莓理气消滞散瘀以解“瘀毒”;山海螺益气养阴、滋阴降火以解“火毒”,茯苓、白术扶助正气。综合整方,以解外感邪毒和内存痰毒、瘀毒、火毒为要,同时结合扶助正气、消瘰解毒,以达补虚攻实、标本兼顾的目的,故临床用之,常可取得满意的疗效。现代研究已证实,紫菀分离出的表无羁萜醇对小鼠艾氏腹水癌有抑瘤作用,分离出的环肽类化合物对S180 有抗肿瘤活性;蛇六谷药敏试验对贲门癌、结肠癌癌细胞敏感,美蓝试管法试验对白血病细胞有抑制作用;半枝莲制剂对W256、U14 等动物肿瘤均有一定抑制作用;前胡所含的桦木醇400 mg/kg 时对大鼠瓦克Z56 肌注肿瘤系统有边缘抗肿瘤活性;山海螺提取物对s180肉瘤小鼠有明显抑瘤作用。
LDH 是一种细胞内糖酵解酶,分布于机体所有细胞的胞质内,其血清水平可反映细胞代谢、增殖等特性。有研究[4]报道,在多种器官病变以及恶性肿瘤患者中发现血清LDH 水平升高,但具体机制尚未完全明确。有学者认为,由于肿瘤细胞糖酵解水平高于正常组织,因此LDH 水平也升高;同时,由于肿瘤细胞的代谢率加快,以及细胞膜的通透性改变等原因,导致癌组织酶释放入血,破坏血循环中酶的平衡,从而导致血清中酶活性升高[5]。血清中β2-MG浓度相对稳定,主要由淋巴细胞产生,在单核细胞、淋巴细胞表面尤为丰富,可经肾小球滤过,被近曲小管重吸收。当机体发生病变时,β2-MG 脱落进入血循环,使血清β2-MG 水平升高。因此,淋巴瘤患者血清β2-MG 水平的持续升高,提示了肿瘤的负荷不断增大[19-20]。
本研究结果提示,中药联合化疗的治疗组在治疗非霍奇金淋巴瘤方面的总缓解率与单纯化疗的对照组比较,差异无统计学意义(P>0.05),这可能与中药发挥抗肿瘤作用的起效时间较长,而本研究的观察终点时间相对较短有关。但本研究结果提示,治疗4个疗程后,治疗组患者血清LDH及β2-MG水平均较对照组明显下降(P<0.05)。而血清LDH 水平被认为是弥漫性大B 细胞淋巴瘤(DLBCL)最独立的预后因素之一[3],血清β2-MG水平亦是反映淋巴瘤肿瘤负荷的敏感指标[13]。说明解毒消瘰方联合化疗治疗非霍奇金淋巴瘤,能在客观上降低肿瘤负荷而发挥抗肿瘤作用。上述结果也提示我们需要进一步观察解毒消瘰方抗淋巴瘤的远期疗效,同时探索该方的抗肿瘤机制及具体的作用靶点。

