盆腔恶性苗勒管混合瘤1例
陈泽荣,江梓杰,罗良平
(暨南大学附属第一医院医学影像中心,广东 广州 510632)
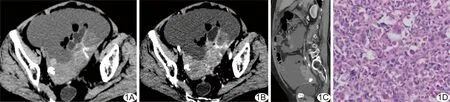
图1 盆腔恶性苗勒管混合瘤 A.轴位平扫CT图像; B.轴位增强CT图像; C.冠状位增强CT图像; D.病理图(HE,×400)
患者女,74岁,因“无明显诱因腹胀伴恶心1周余”入院。查体:腹膨隆,腹部叩诊呈鼓音,移动性浊音(+);左下腹扪及肿物,质硬,无压痛,移动度差。实验室检查:CA125 2 333.28 U/ml,CA199 66.95 U/ml。经阴道超声:盆腹腔子宫后方见形状不规则实性不均质肿块,内部回声不均,后方回声减弱,与子宫后壁分界不清;CDFI于其内见树枝状血流信号,提示盆腹腔实性占位病变。CT:双侧附件区11.1 cm×5.6 cm×6.1 cm不规则囊实性肿块,边界不清,内见块状和条索状钙化(图1A),增强后实性成分明显不均匀强化(图1B、1C);大网膜广泛不规则增厚并见多发结节,增强后明显强化,周围脂肪间隙模糊、消失,盆腹腔大量积液,肠系膜间隙、腹膜后及大血管旁多发淋巴结肿大。考虑双侧卵巢囊腺癌并腹膜种植转移,行盆腹腔巨大肿物切除+乙状结肠切除+子宫次全切+双侧附件切除术。术中见左下腹肿物呈膨胀性生长,上缘达肠系膜下血管根部,下缘达子宫底部,且与左侧子宫底分界不清,包绕近端直肠、乙状结肠系膜缘,并与双侧附件粘连。术后病理:光镜下见大量多形性横纹肌肉瘤细胞,内有不规则异形腺体(图1D);免疫组织化学:CA199(+)、CEA(+)、EMA(+)、Vim(+)、Des(+)、MyoD1(+)、MyoG(+)、CD10(+)、P53(+)、Ki-67(30%+)。病理诊断:盆腔恶性苗勒管混合瘤(malignant mixed Mullerian tumor, MMMT)伴结肠、肠周淋巴结及腹膜转移。
讨论胚胎期中胚叶组织“苗勒管”具有向上皮和间质两种成分双向分化的潜能。MMMT也称癌肉瘤,多见于子宫和卵巢,少数可发生于输卵管、前列腺及精囊。MMMT影像学多表现为不均匀密度/信号,囊实性肿块内可见片状钙化及液化性坏死,CT和MRI增强后呈明显持续性不均匀强化。本例盆腹腔巨大囊实性占位,内部坏死、钙化较多,未见分隔,鉴别诊断应包括卵巢浆液性囊腺癌、卵巢未成熟畸胎瘤及卵巢转移瘤等。本病最终确诊需依靠病理学检查。

