放射性核素131I在甲状腺功能亢进治疗中的安全性与有效性分析
孙东兵
山东省单县中心医院核医学科,山东单县 274300
甲状腺功能亢进属于临床常见内分泌系统疾病,发病率约1.5%[1],类别复杂,常见如Graves 病、碘甲亢、多结节性甲状腺肿伴甲亢等,近年来发生率不断上升[2]。甲状腺功能亢进与多因素引发的TSH 受体刺激致使甲状腺激素大量生产与释放相关,病因复杂,采用抗甲状腺药物治疗需要长期用药,要求患者有较高的依从性,且复发率很高,故应探讨更有效的治疗方案[3]。采用放射性核素治疗甲状腺功能亢进主要利用了甲状腺摄取、浓集碘的能力以及131I 的生物学效应,可降低甲状腺激素的分泌水平[4]。本研究选取我院诊治甲状腺功能亢进患者70 例,回顾性分析了常规采用抗甲状腺药物治疗与联合131I 的治疗效果差异,现报道如下。
1 资料与方法
1.1 一般资料
选 择 我 院2019 年1 月 至2020 年6 月 诊 治甲状腺功能亢进患者70 例为研究对象。将其按照按照治疗方案不同分为对照组与试验组,每组各35 例。对照组中男14 例,女21 例;年龄44 ~65 岁,平均(51.28±4.20)岁;病程3 ~28 个月,平均(13.15±6.51)个月;体重指数(BMI)23 ~28 kg/m2,平均(25.67±1.42)kg/m2。试验组中男12 例,女23 例;年龄42~68岁,平均(52.40±4.81)岁;病程3~29个月,平均(13.09±6.15)个月;BMI 23 ~27 kg/m2,平均(25.45±1.35)kg/m2。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
纳入标准:①满足甲状腺功能亢进诊断标准[5],弥漫性肿大,TSH 水平降低,甲状腺激素水平上升;②年龄20 ~80 岁;③临床资料完整,治疗依从性好;④完整随访3 个月以上。排除标准:①继发性甲状腺功能亢进者;②合并免疫系统疾病者;③既往精神疾病者;④生活不可自理者;⑤严重感染者。
1.3 方法
对照组采用丙硫氧嘧啶(广州康和药业有限公司,国药准字H44022824,50 mg)治疗,100 mg/次,口服,3 次/d。并结合患者病情调整剂量,最大日剂量600 mg。在患者病情稳定后,日剂量控制在50 ~150 mg。试验组采用丙硫氧嘧啶联合131I(成都中核高通同位素股份有限公司,国药准字H10983121,7400 MBq)治疗。丙硫氧嘧啶采用基础剂量,日剂量50 ~150 mg。131I 剂量计算方法为:甲状腺重量×每克甲状腺组织131I 剂量/24 h 最高摄入率。首次给药予总量1/2 ~2/3,3 ~7 d 后补足全量。两组患者均在治疗3 个月后,评价疗效。
1.4 观察指标
①临床疗效。参考孙羽等[6]研究制定,分为显效、有效、无效三个等级。其中甲状腺功能亢进症状消失,血清游离三碘甲状腺原氨酸(FT3)、血清游离甲状腺素(FT4)、促甲状腺激素(TSH)水平复常,判定为显效;症状改善,生化指标好转,为有效;未见明显改善或病情进展,为无效。总有效率=显效率+有效率。②比较两组FT3、FT4、TSH 水平。采集治疗前与治疗3 个月后患者空腹静脉血3 ml,每分钟3000 转转速下离心处理15 min 后,取血清以化学发光法测定。③比较不良反应发生率。常见不良反应包括甲状腺功能减退、粒细胞减少、肝功能损伤、贫血、皮疹等。
1.5 统计学方法
采用SPSS 21.0 处理数据,计量资料以()表示,行t检验,计数资料以[n(%)]表示,行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
试验组治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患者临床疗效比较[n(%)]
2.2 两组FT3、FT4、TSH水平比较
两组治疗前FT3、FT4、TSH 水平差异无统计学意义(P>0.05)。治疗后两组FT3、FT4水平降低,THS 水平上升,与治疗前比较差异有统计学意义(P<0.05)。治疗后试验组FT3、FT4水平低于对照组,TSH 水平高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组FT3、FT4、TSH水平比较 (±s)
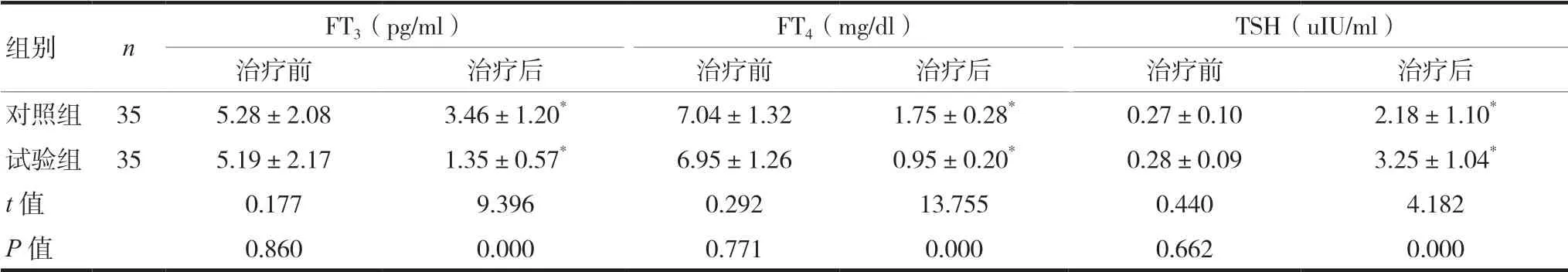
表2 两组FT3、FT4、TSH水平比较 (±s)
注:与治疗前比较,*P <0.05
组别 n FT3(pg/ml) FT4(mg/dl) TSH(uIU/ml)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 35 5.28±2.08 3.46±1.20* 7.04±1.32 1.75±0.28* 0.27±0.10 2.18±1.10*试验组 35 5.19±2.17 1.35±0.57* 6.95±1.26 0.95±0.20* 0.28±0.09 3.25±1.04*t 值 0.177 9.396 0.292 13.755 0.440 4.182 P 值 0.860 0.000 0.771 0.000 0.662 0.000
2.3 两组不良反应比较
两组不良反应发生率差异无统计学意义(P>0.05),且两组不良反应经对症处理后均改善,见表3。

表3 两组不良反应比较[n(%)]
3 讨论
甲状腺功能亢进属于临床常见病,典型症状包括出汗、心悸、多食、多便等,并伴甲状腺肿大,甲状腺激素异常等。甲状腺功能亢进的发生影响因素很多,其中免疫因素占据了很高的比重。常规采用丙硫氧嘧啶等抗甲状腺药物治疗旨在抑制甲状腺激素的合成,可抑制甲状腺过氧化物酶的活性,阻断离子碘氧化过程,可抑制T3、T4合成,抑制络氨酸的碘化,但该药物治疗疗程长,复发率高,需要定期随访复查[7-8]。而采用放射性核素131I 治疗甲状腺功能亢进时,则可通过破坏甲状腺组织起到降低甲状腺激素合成与分泌量的作用[9]。甲状腺功能亢进患者甲状腺浓聚碘化物水平很高,采用131I 治疗,可利用电离辐射导致甲状腺滤泡上膜破裂损伤,让细胞内容物进入血液,刺激机体产生免疫应答。且电力辐射损伤也会启动甲状腺其他免疫应答[10-11]。且采用131I 治疗后虽然白细胞数目会降低,但随着时间延长,其水平将逐渐恢复,且对甲状旁腺功能无明显影响,治疗安全性高[12-13]。
本研究结果中,试验组在采用131I 治疗后,总有效率高于对照组,差异有统计学意义(P<0.05),提示联用131I 治疗可提高对甲状腺功能亢进的治疗效果。徐智军等[14]研究发现观察组在采用131I 治疗后,总有效率为96.7%,高于常规药物治疗对照组,差异有统计学意义(P<0.05),与本研究一致,验证了131I 治疗甲状腺功能亢进的效果。这是因为抗甲状腺药物治疗甲状腺功能亢进主要通过抑制离子碘,降低甲状腺过氧化物酶水平起效,而131I 则可破坏甲状腺组织,两种治疗方案作用机制不同,可起到协同作用,故联用131I 治疗效果更高。
另外,本研究中试验组治疗后FT3、FT4水平为低于对照组,TSH 水平高于对照组,差异有统计学意义(P<0.05),则显示该方案可改善患者的激素分泌状态,有利于促进甲状腺功能的恢复。分析其原因,在于131I 可被甲状腺滤泡充分摄取、吸收,并浓缩于功能性甲状腺组织中,使其组织破坏,可减少甲状腺素的形成,进而纠正甲状腺功能状态,改善激素分泌。谢长乾[15]研究发现观察组经131I 治疗后,TSH 水平为(2.74±1.22)mU/L,高于对照组(P<0.05),也佐证了该方案对改善患者甲状腺功能的作用。另在用药安全性上,两组不良反应发生率差异无统计学意义(P>0.05),则说明联合131I 治疗不会导致不良反应的增加,且β 射线照射射线短,对临近组织损伤小,白细胞降低后随着时间增加会逐渐恢复,用药安全可靠。虽然为了进一步保障治疗效果与安全性,患者治疗前后需要注意休息,补充营养,避免刺激,并在治疗前30 d 开始无碘饮食,防止对摄入131I 产生影响[16]。
综上所述,对甲状腺功能亢进患者采用放射性核素131I 治疗效果理想,有利于改善甲状腺激素水平,不会导致不良反应的增加,用药安全性高,值得推广。

