对急性脑梗死患者使用优化院前急诊护理的急救疗效及对患者神经功能的影响
杜晓谱
驻马店市中心医院急诊科,河南 驻马店 463000
急性脑梗死(ACI)是临床常见的脑血管疾病,多因脑血管动脉粥样硬化、高血压、糖尿病等造成大脑动脉狭窄、堵塞而发病;临床特点多表现为起病急、致残率高、致死率高等[1]。目前有效的ACI 治疗方法为对患者进行早期的溶栓治疗,同时发生脑梗死的时间至溶栓的时间越短越有利于患者的预后恢复,如何改进急诊护理流程为ACI患者争取更多的治疗时间是目前研究的一个热点[2]。陈冬梅等[3]研究显示,对急诊护理流程进行优化后可显著降低脑出血患者的血肿量和水肿面积,促进神经功能的恢复,改善患者预后生活质量。本研究分析进行优化院前急诊护理流程后在ACI患者中的应用效果,结果报告如下。
1 资料与方法
1.1 一般资料
选取2018 年9 月—2019 年12 月期间驻马店市中心医院急诊科收治的90 例ACI 患者,参照《中国急性缺血性脑卒中诊治指南2014》中ACI 的诊断标准[4],且经CT、MRI等确诊;纳入标准:病人发病为急性突发,且发病时间均<4.5 h;首次发病或有脑梗死病史但未遗留神经功能缺损症状;NIHSS 评分在5~25 分。排除标准:头颅占位性病变者;颅内出血及颅脑外伤者;合并有精神疾病及意识障碍者;合并有心、肝、肾等重要脏器严重功能障碍者等。将优化院前急诊护理流程后接诊的40例ACI患者纳入研究组,其中男25 例,女15 例;年龄43~78 岁,平均年龄(65.49±7.75)岁;病程5~45 h,平均病程(26.45±6.25)h;合并高血压17例、糖尿病11例、长期大量吸烟9例;将未接受我科优化院前急诊护理流程的50例ACI患者纳入对照组,男29例,女21例,年龄44~77岁,平均年龄(65.39±7.58)岁;病程6~47 h,平均病程(25.78±7.33)h;合并高血压22 例、糖尿病15 例、长期大量吸烟11 例。两组一般资料比较,差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准同意。
1.2 方法
对照组患者按照常规的院前急救护理流程,120 接诊后按照正常轮值顺序出诊,并进行相应的现场急救措施,然后送往医院急诊室进行救治,按院内操作流程进行抢救。观察组患者应用优化后的院前急救护理模式就诊:(1)出诊指导。 听到120 电话后医疗救援队在3~5 min 内出车,安排ACI 就治专业小组人员接诊,出车途中联系患者家属询问症状,指导其实施简单的救助,若患者意识不清则不可随意搬动,若患者口中出现呕吐物则指导其将患者平卧头部偏向一侧,以防窒息。确认好路线及路况,减少路上时间延误。(2)现场急救。到达现场后,立即检查患者的生命体征,并对患者进行改良早期预警评分(MEWS),根据得分对患者进行分类处理,对于病情稳定MEWS 评分0~3分者,可立即进行安全转运;MEWS 评分4~7 分者需要密切观察,进行药物及仪器处理后转运;MEWS 评分超过8 分者为高危患者,需立即抢救。神志清醒患者应确保患者情绪稳定,避免颅内压的升高;松开患者衣领、解开腰带或胸衣,立即给患者吸氧,严密监控患者生命体征;若患者出现痉挛或者抽搐,适当给予地西泮等镇静剂;若患者出现心跳骤停,立即实施心肺复苏术。(3)转运途中急救。采用三人搬运法或将患者轻轻置于担架上,放入救护车,避免颠簸移动;转运途中继续吸氧,稳定静脉通路,随时做好应对意外状况的准备,同时与医院急诊科联系,做好抢救人员、急救设施、药物及手术室的配置,保证抢救的连续性。(4)院内急救。入院后,交代患者病情、用药情况,为患者开辟急诊绿色通道,与院内急救人员做好交接工作,高危患者直接送入重症监护室抢救,病情较轻患者安排进普通病房进行下一步救治。
1.3 观察指标
(1)统计两组救治等待时间、溶栓时间及住院时间;(2)采用神经功能缺损量表(NIHSS)[5]和改良RarIkin 量表(MRS)[6]评估两组神经功能缺损情况;采用日常生活活动能力(BI)[7]评分对两组日常生活能力进行评分测定;(3)预后情况比较:包括抢救成功率、致死率及致残率;
1.4 统计学方法
采用SPSS 20.0 软件进行统计分析,计量资料用均数±标准差()表示,采用t检验;计数资料用例数百分比(%)表示,采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 两组溶栓时间及相关指标比较
研究组救治等待时间、溶栓时间及住院时间均较对照组缩短(P<0.05),见表1。
表1 两组溶栓时间及相关指标比较(±s)

表1 两组溶栓时间及相关指标比较(±s)
组别研究组(n=40)对照组(n=50)tP溶栓时间(min)50.22±4.63 68.56±4.25 19.549<0.001住院时间(d)14.26±3.26 20.33±4.15 7.567<0.001救治等待时间(min)22.46±10.36 52.13±16.48 9.920<0.001
2.2 两组神经功能及日常生活能力评分比较
与溶栓前比较,溶栓24 h 后两组患者NIHSS、MRS 评分降低,且研究组低于对照组(P<0.05);两组BI 评分增高,且研究组高于对照组(P<0.05),见表2。
表2 两组NIHSS、MRS、BI评分比较(±s) 分

表2 两组NIHSS、MRS、BI评分比较(±s) 分
注:与对照组比较,aP<0.05
组别研究组(n=40)BI 39.66±9.68 71.44±5.26a 19.855<0.001 38.51±7.98 59.76±6.48 13.945<0.001时间溶栓前溶栓24 h后tP对照组(n=50)溶栓前溶栓24 h后tP NIHSS 13.55±5.78 3.85±3.26a 10.045 0.001 13.27±6.74 6.79±4.34 5.520<0.001 MRS 3.69±1.44 1.22±0.65a 10.838<0.001 3.75±1.35 1.85±1.12 7.298<0.001
2.3 两组预后情况比较
与对照组比较,研究组患者的抢救成功率升高,致残率降低(P<0.05),见表3。
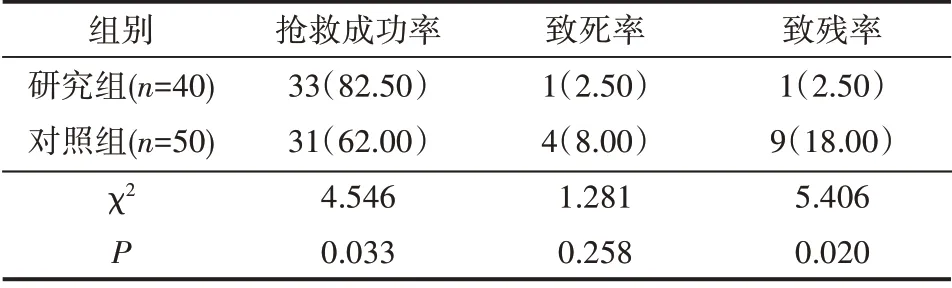
表3 两组预后情况比较 例(%)
3 讨论
ACI 多发于中老年人,且已经成为老年人致死的主要原因之一,因此缩短患者在急诊的救治时间和等待溶栓的时间,是后期对ACI 患者进行有效救治的关键因素之一,甚至直接影响患者存活与否。
本研究中,应用优化后的院前急救护理流程的研究组救治等待时间、溶栓时间及住院时间均较对照组缩短。院前及时有效的救治和转运对于ACI 的急救处理至关重要,是整个治疗的关键,能增加抢救的成功率,有效降低致残、致死率,对患者预后非常重要。通过出诊指导及现场急救初步评估患者病情,严密监控患者生命体征并进行维持,为高危患者开启绿色通道,实现院前急救与院内急救的无缝衔接,避免病情的延误;充分利用转运途中时间进行物理降温、体征检测、情绪干预等,控制不良预后,降低并发症的发生。临床治疗ACI的原则是最大程度上降低对患者神经功能的影响,改善其生活质量,脑梗死早期,脑组织中的神经元仍可存活,早期有效的溶栓治疗可改善脑组织的血氧状态,减少患者的病死率和后遗症的发生率,同时ACI的疗效和预后有显著的时间依赖性[8]。本研究结果显示,与溶栓前比较,溶栓24 h 后,两组患者NIHSS、MRS 评分降低,且研究组低于对照组;两组BI评分增高,且研究组高于对照组。与对照组比较,研究组患者的抢救成功率升高,致残率和死亡率降低。表明优化院前急诊护理可促进ACI患者神经功能恢复,促进身体快速恢复。
综上所述,ACI 患者使用优化后的院前急诊护理可缩短患者的救治等待时间,提高救治效率,促进患者神经功能恢复,改善生活质量和预后,临床推广应用价值较高。

