T2DM 伴亚甲减患者糖脂代谢及血尿酸水平分析
张洁菁, 霍燕珊, 韦婷
(佛山市第一人民医院同济康复医院 检验科, 广东 佛山528000)
2 型糖尿病 (T2DM) 是糖尿病中较为常发的一种类型, 是一组由多种病因导致的以慢性高血糖为主要特征的代谢性疾病, 该病主要由于胰岛素分泌和 (或) 利用缺陷所造成[1]。T2DM 患者长期处于碳水化合物以及脂肪、 蛋白质代谢紊乱的状态下, 能够引发多系统损害, 造成眼、 肾、 神经、 心脏、 血管等组织器官出现慢性进行性病理性改变、 功能减退及衰竭。亚甲减是亚临床甲状腺功能减退症的简称, 是常见的内分泌代谢性疾病, 基本特征是血中促甲状腺激素水平升高[2]。 目前T2DM 伴亚甲减患者的血脂以及血糖代谢情况变化的报道不一,且其血尿酸 (UA) 水平也存在较大程度的改变。 基于此, 本研究分析T2DM 伴亚甲减患者的糖脂代谢及血尿酸水平。
1 资料与方法
1.1 一般资料回顾性分析2019 年1 月至2019 年12 月我院收治的200 例T2DM 患者的临床资料, 根据是否伴亚甲减进行分组, 其中T2DM 伴亚甲减的60 例患者纳入A 组, T2DM 未伴亚甲减的140 例患者纳入B 组。 A 组女40 例, 男20 例; 年龄40 ~79 岁, 平均 (55.83 ± 5.56) 岁; 糖尿病病程6 ~15 年,平 均 (12.20 ± 2.90) 年; 体 质 量65 ~80 kg, 平 均 体 质 量(75.00 ± 1.50) kg。 B 组女100 例, 男40 例; 年龄41 ~78 岁,平均 (56.03 ± 5.49) 岁; 糖尿病病程5 ~14 年, 平均 (12.21± 2.70) 年; 体质量64 ~83 kg, 平均体质量 (76.02 ± 1.05)kg。 两组的性别、 年龄、 病程、 体质量比较, 差异无统计学意义 (P>0.05), 具有可比性。
1.2 入选标准T2DM 符合 《临床疾病诊断与疗效判断标准》中的相关标准[3]; 临床检测甲状腺激素>4.2 μU/mL, 血清游离三碘甲状腺原氨酸 (FT3)、 游离甲状腺素 (FT4) 在正常范围内; 病历资料完整。 排除标准: 心肝肾等器官疾病; 合并其他糖尿病并发症; 恶性肿瘤; 严重传染性疾病; 合并其他类型糖尿病; 精神疾病及意识障碍; 既往有甲状腺疾病史或使用过影响甲状腺功能的药物; 中枢性甲减; 过量使用调节血脂以及血糖药物。
表1 两组的相关指标比较 (±s)
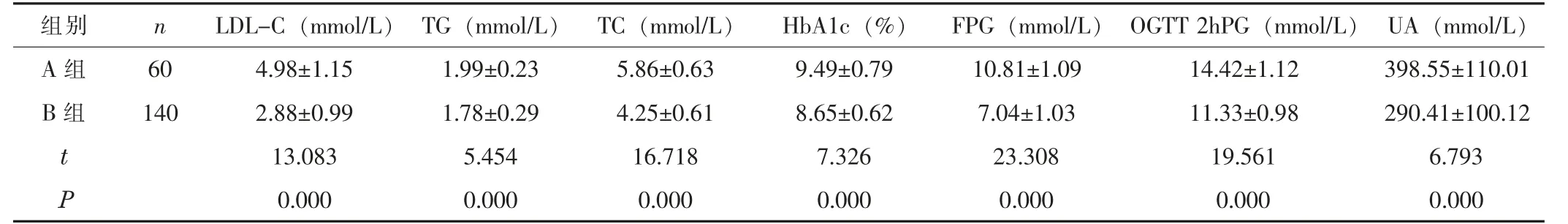
表1 两组的相关指标比较 (±s)
组别 n LDL-C (mmol/L) TG (mmol/L) TC (mmol/L) HbA1c (%) FPG (mmol/L) OGTT 2hPG (mmol/L) UA (mmol/L)A 组 60 4.98±1.15 1.99±0.23 5.86±0.63 9.49±0.79 10.81±1.09 14.42±1.12 398.55±110.01 B 组 140 2.88±0.99 1.78±0.29 4.25±0.61 8.65±0.62 7.04±1.03 11.33±0.98 290.41±100.12 t 13.083 5.454 16.718 7.326 23.308 19.561 6.793 P 0.000 0.000 0.000 0.000 0.000 0.000 0.000
1.3 方法要求两组待检者均在检查前禁饮禁食8 h 及以上,于同日清晨7 点至8 点采集肘部静脉血4 ~5 mL 置入无抗凝剂真空采血管内, 以100 rpm/min 的离心速度离心5 min 后, 分离出上层血清, 采用日立7100 全自动生化分析仪, 迈克生物生产的试剂进行低密度脂蛋白胆固醇 (LDL-C)、 甘油三酯(TG)、 总胆固醇 (TC) 测定。 采用氧化酶法对各点血糖进行测量, 包括空腹血糖 (FPG)、 葡萄糖耐量餐后2 h 血糖 (OGTT 2hPG), 采用BIO-RAD D-10 糖化血红蛋白分析仪检测糖化血红蛋白 (HbAlc), 采用宁波瑞源生产的试剂检测UA 水平。
1.4 评价指标比较两组的糖代谢指标 (HbA1c、 FPG、 OGTT 2hPG)、 脂代谢指标 (TG、 TC、 LDL-C) 以及UA 水平。
1.5 统计学处理采用SPSS 20.0 统计学软件, 计量资料以±s表示, 组间比较采用t 检验,P<0.05 为差异有统计学意义。
2 结果
A 组的TG、 TC、 LDL-C、 HbA1c、 FPG、 OGTT 2hPG、 UA水平均高于B 组, 差异有统计学意义 (P<0.05)。 见表1。
3 讨论
老年T2DM 患者出现亚甲减的独立危险因素为糖尿病病程、 体质量指数、 糖化血红蛋白、 C 反应蛋白、 甘油三酯、 尿微量白蛋白、 服用双胍类药物等[4]。 同时研究[5]显示, 女性患病率高于男性患病率, 且肥胖、 年龄偏大、 血脂异常、 病程较长的2 型糖尿病患者合并亚甲减风险更大, 需定期进行甲状腺功能常规筛查。
胰腺和甲状腺是人体内两大重要的内分泌器官, 在生理上二者有着密切的关系, 而且在病理上二者也相互影响。 随着对糖尿病患者合并甲状腺疾病研究的日益深入, 对糖尿病合并甲状腺功能减退症即甲减的认识亦加深。 研究[6]表明, 亚甲减亦可增加糖尿病风险, 且与糖尿病并发症的发生显著相关。 本研究结果显示, A 组的血清TG、 TC、 LDL-C、 HbA1c、 FPG、OGTT 2hPG、 UA 水平均高于B 组, 表明T2DM 伴亚甲减患者糖代谢以及脂代谢水平异常波动程度更大, 代谢紊乱更为明显, 且血尿酸水平亦显著升高。 亚甲减是由于甲状腺激素合成或释放存在障碍, 甲状腺激素减少能够对促甲状腺激素进行负反馈调节, 引起促甲状腺激素分泌增多, 而促甲状腺激素能够引起甲状腺肿大、 增生和代偿性甲状腺激素释放增加, 使血甲状腺激素水平恢复正常。 亚甲减患者的甲状腺功能明显降低,使得胰腺中胰岛素的降解速度变缓慢, 敏感性增加, 肠道对葡萄糖的吸收速度放缓, 患者的糖耐量曲线减少, 造成糖代谢功能紊乱, 表现为HbA1c、 FPG、 OGTT 2hPG 的显著升高。 甲状腺激素有两个重要的生理功能, 一是刺激合成肝脏胆固醇, 二是刺激胆汁排泄出胆固醇及其代谢产物, 故甲状腺功能正常能够有效保证正常的体内血脂水平。 正常情况下, 血脂可以为机体提供能量, 帮助合成细胞膜和各种激素, 但这些作用都需要甲状腺激素辅助进行。 而亚甲减患者由于甲状腺功能处于低水平状态, 一方面会减少肝脏合成的胆固醇量, 另一方面也会降低胆固醇以及其代谢产物的排泄速度, 导致患者的血脂得不到利用, 排泄减少, 进而造成血脂水平显著升高, 具体表现为TG、 TC、 LDL-C 的病理性增高, 长此以往易导致脂代谢功能紊乱[7]。 高尿酸血症是一种常见的代谢性疾病, 主要是因为嘌呤代谢异常引起, 尿酸是嘌呤的主要代谢产物。 甲减是高尿酸血症的危险因素, 提示亚甲减时发生高尿酸血症可能是由于体内甲状腺激素水平升高所引起, 亚甲减导致高尿酸血症的机制可能与肾脏尿酸排泄减少有关。 同时, 有研究[8]表明, 高尿酸血症可造成肾间质纤维变性等炎症改变, 从而引起肾脏的肾小球和肾小管损害, 进而影响尿酸的代谢, 增加尿酸水平。
综上所述, T2DM 伴亚甲减患者的糖脂代谢指标显著升高,糖脂代谢异常波动程度更大, 代谢紊乱更为显著, 且血尿酸水平显著升高。

