急性脑梗死患者支架取栓术后出血转化的影响因素分析
王志强 王彦阔 万东升
平顶山市第二人民医院神经内一科,河南省平顶山市 467000
急性脑梗死(ACI)是动脉粥样硬化等原因导致的患者颅内血液动力学异常,进而引发脑内动脉阻塞导致患者脑组织缺血缺氧的一种疾病[1-3]。临床上对ACI患者常采用的治疗方法是溶栓治疗,但近年来研究发现,采用支架取栓术治疗ACI患者临床效果显著,尤其适用于大动脉闭塞患者[4-5]。出血转化是患者发生ACI后其脑组织缺血区血管重新恢复血流灌注导致的出血,是患者预后不良的征象[6-7]。相较于溶栓治疗,支架取栓术能大大降低ACI患者的出血转化的发生率,但一些患者仍会发生,导致预后较差。了解ACI患者支架取栓术后出血转化的危险因素,有助于降低手术治疗风险,改善患者预后[8-9]。本研究就2018年3月至2020年3月在我院行支架取栓术治疗的76例ACI患者的临床资料进行了回顾性分析,旨在探讨患者进行支架取栓术后发生出血转化的影响因素,降低术后出血转化的发生率,改善患者预后。
1 资料与方法
1.1 查阅病历、确定研究对象 查阅2018年3月至2020年3月在我院行支架取栓术治疗的76例ACI患者的病历资料。患者纳入标准:(1)患者病历资料以及影像学资料完整;(2)诊断均符合中华医学会神经科学会2015年制定的ACI诊断标准[10],经头颅电子计算机断层扫描(CT)、核磁共振成像(MRI)或脑血管造影等确诊,诊断为大动脉闭塞,无脑出血症状;(3)首次发病,发病时间≤6 h内,由同一组医生进行机械取栓术治疗。排除标准:(1)精神异常患者或既往有精神病史患者;(2)心脏、肝脏、肾脏功能严重障碍患者;(3)活动性内出血患者、凝血功能障碍患者、入院前服用过抗凝药物或正在进行抗凝治疗的患者;(4)近3个月有头颅创伤史或接受颅内手术的患者;(5)伴有全身严重基础疾病、合并恶性肿瘤或结核患者。
1.2 收集资料 收集患者的性别、年龄、吸烟(每日吸烟12支以上,持续5年以上)、饮酒(每日饮酒精量12 g以上,持续5年以上)以及高血压、糖尿病、高脂血症、心房颤动等病史资料;记录患者入院时脑梗死情况(发病梗死灶直径≥5 cm)、美国国立卫生研究院卒中量表(NIHSS)评分以及三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)水平等资料。
1.3 机械取栓术以及出血转化情况 全脑血管造影下明确阻塞部位,应用改良Seldinger穿刺法于股动脉穿刺,并将6F动脉鞘置入,在微导丝引导下到达闭塞血管,置入微导管支架后将血栓取出,造影显示血管再通后将支架撤回。在给予患者机械取栓术前以及术后72 h,对患者进行了头颅CT扫描(GE宝石能谱CT扫描仪)或头颅MRI扫描(Philips公司生产的Achieva 1.5T核磁共振仪及配套头颅专用正交线圈),采用欧洲协作急性卒中研究Ⅱ标准(ECASSⅡ)[11]评价患者的出血转化情况。出血转化:患者ACI后首次头颅CT/MRI未发现出血,机械取栓术后72 h内再次头颅CT/MRI检查发现颅内出血。所有图像由2位拥有10~20年工作经验的放射科医师独自阅读分析,意见不统一时则由放射科主任医师进行双盲一致性阅片。根据患者机械取栓术后72 h内复查头颅CT或MRI影像学检查结果,将患者分为未出血转化组(57例)和出血转化组(19例)。
1.4 统计学处理 采用SPSS 20.0统计学软件进行数据分析。计量资料以x±s表示,两组间均数比较采用t检验。计数资料以%表示,比较采用χ2检验。对ACI患者支架取栓术后发生出血转化的危险因素进行多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 ACI患者支架取栓术后发生出血转化的单因素分析 两组患者的吸烟、饮酒、高脂血症、心房颤动、大面积脑梗死、NIHSS评分、FBG水平、LDL-C水平比较,差异有统计学意义(P<0.05)。见表1。
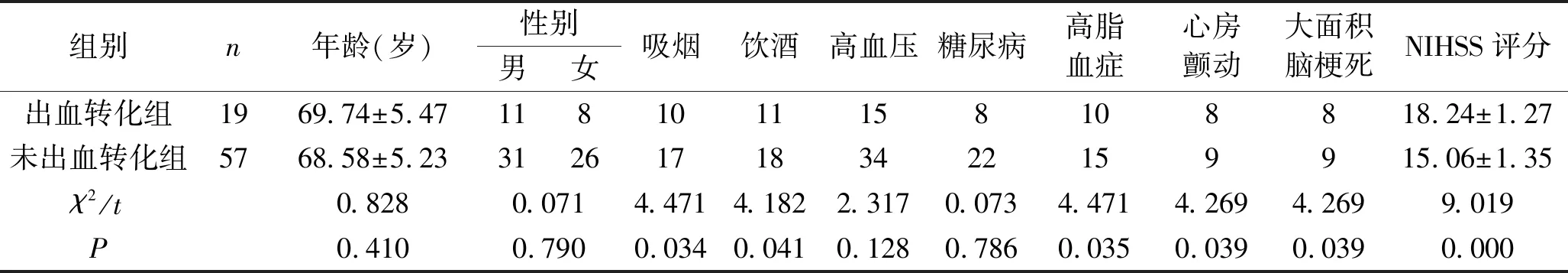
表1 ACI患者支架取栓术后发生出血转化的单因素分析 (n,x±s)
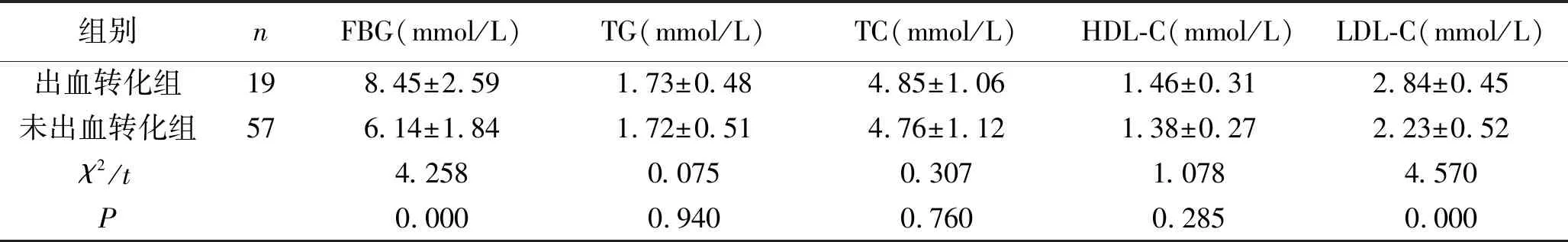
续表1
2.2 ACI患者支架取栓术后发生出血转化危险因素的多因素Logistic回归分析 将上述单因素分析中有统计学意义的指标设置为自变量,将患者发生出血转化设为因变量进行多因素Logistic回归分析。结果显示,心房颤动、大面积脑梗死、NIHSS评分高、高FBG水平、高LDL-C水平是ACI患者支架取栓术后发生出血转化的独立危险因素(P<0.05)。见表2。
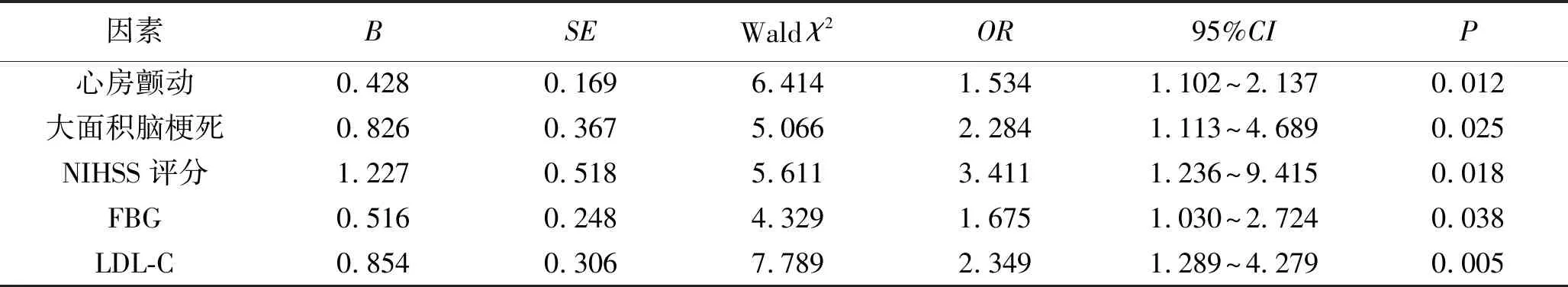
表2 ACI患者支架取栓术后发生出血转化危险因素的多因素Logistic回归分析
3 讨 论
临床治疗急性脑梗死(ACI)患者的主要目的是消栓以及恢复大脑血管正常血液供应[12]。支架取栓术是近年来发展起来的一种新的介入取栓方法,相较于传统溶栓方法治疗,能明显提高ACI患者栓塞血管的再通率,且不易复发,患者可获得更佳的预后,术后生活质量大大提高[13-14]。ACI患者出血转化主要是指由于其血脑屏障异常而出现红细胞从毛细血管溢出,其发生机制尚未完全明确,可能与梗死后缺血损伤、再灌注损伤、凝血功能紊乱和血脑屏障破坏等有关,是导致ACI患者支架取栓预后不良的重要原因[15]。高血压患者长期血压过高导致其脑内小动脉及深穿支动脉血管内壁发生不同程度病变,引起亚急性或慢性脑水肿,最终影响脑部血液循环,严重者会出现继发性缺血性损伤。研究表明,ACI患者有高血压病史是其机械取栓术后预后不良或死亡的危险因素。
本研究结果显示,出血转化组与未出血转化组患者的高血压患病情况比较差异无统计学意义,可能与本研究纳入的样本量较少有关。心房颤动是心源性脑梗死的常见病因,可大大增加患者出现脑实质血肿的风险,是患者发生继发性出血转化的重要危险因素。ACI患者梗死面积大小与出血转化的发生具有一定的关系,患者脑组织大面积缺血缺氧会引起大面积脑组织水肿,进一步压迫梗死灶周围组织,在阻碍毛细血管循环的同时严重损伤血管壁和内皮细胞,使血脑屏障遭受破坏,导致小的瘀点样出血变为大的血肿,增加发生出血转化的风险。NIHSS评分越高提示患者的神经功能缺损、病情越严重,发生出血转化风险越高。本研究结果显示,心房颤动、大面积脑梗死、NIHSS高评分是ACI患者支架取栓术后发生出血转化的独立危险因素,与鲁文先等[16]报道的结果相似。
本研究结果显示,高FBG水平、高LDL-C水平是ACI患者支架取栓术后发生出血转化的独立危险因素。高血糖极易导致患者大脑组织发生缺血缺氧损伤,促使ACI发生。高血糖引起ACI患者发生出血转化的机制较为复杂,高血糖会加快脑组织无氧酵解速度,产生大量乳酸;机体在酸中毒效应下,其线粒体功能与酶活性受到严重抑制,缺氧导致氧自由基生成明显增加,局部血液循环障碍进一步加重,最终导致血脑屏障结构遭受破坏而发生出血转化。LDL-C可作用于脑动脉血管的细胞膜,会导致细胞膜通透性升高,使血脑屏障阻止毒性物质通过的作用降低,从而增加患者发生出血转化的风险。

