双相障碍患者围改良电休克治疗期用药评价及药物重整
吴剑虹,万萍,张忠东
双相障碍(BPD)是一种以情感高涨或低落为特征的精神疾病;其终身患病率约为 0.6%[1]。改良电休克治疗(MECT)为经典的物理治疗手段,以一定量的电流通过患者头部,导致大脑皮质癫痫样放电,从而使患者产生暂时的意识丧失,用以治疗BPD等精神障碍。药物重整是一种可以降低用药错误和患者诊疗过程药物不良事件发生率的手段[2]。卫生保健组织认证联合会(JCAHO)将药物重整定义为获得每个患者当前完整准确的院外用药清单,比较目前正在应用的所有药物与入院前及转科前药物医嘱是否一致或合理的规范化过程,包括药品名称、剂量、频次及给药途径等。围MECT期使用相关药物会增加不良反应的发生。为保障患者MECT安全,本研究获取并评估BPD患者围MECT期用药情况,通过循证药学等相关方法进行药物重整,降低围MECT期不良反应的发生。
1 对象和方法
1.1 对象
为2016年8月至2019年12月于我院心理科病房进行MECT的BPD患者;入组标准:①符合美国《精神障碍诊断与统计手册》第4版(DSM-IV)BPDI型或Ⅱ型抑郁发作诊断标准[3];②24项汉密尔顿抑郁量表(HAMD)≥20分[4];③Bech-Rafaelsen躁狂量表 (BRMS)[5]≤5分;④年龄12~65岁,性别不限;⑤小学及以上受教育程度。排除标准:①难以或不愿意进行药物重整(包括听力障碍、理解力障碍);②实施药物重整计划<72 h;③无长期用药史。
1.2 方法
1.2.1 药物重整方法 ①药物清单收集:通过医院信息系统(HIS),临床药师记录围MECT期患者用药细节及用药清单。②重整用药清单:根据围MECT相关禁忌和限制用药目录,从药物适应证、用法用量、是否与麻醉药品产生相互作用等方面,对患者的用药物进行重整。③团队协作分析:临床药师将重整后的药物清单重新提交HIS系统团队协作板块,邀请管床医生护士就患者用药清单进行交流,对有疑义的医嘱共同进行探讨沟通,确定用药方案。④用药宣教:确定用药方案后,临床药师对患者进行用药交代。
1.2.2 用药评估及分析 依据2018年欧洲麻醉学会(ESA)发布的《成人择期非心脏手术术前评估指南》[6]、黄雄等主编的《电抽搐治疗原理与临床应用》和《双相障碍防治指南》,结合四川省精神卫生中心的MECT风险评估和江西省精神病院郭中孟教授[7]的MECT术前风险评估,归纳BPD患者围MECT期用药风险因素:①合并服用多种相关药物,如治疗心脑血管疾病的药物、调节水盐糖代谢的药物、影响肝肾功能的药物、影响中枢神经系统的药物等;②存在相关器质性疾病,如呼吸系统感染、严重心血管疾病、肝肾功能不全及代谢异常等;③存在相关药物过敏史,如麻醉药过敏;④≥60岁患者;⑤不良用药习惯及使用高危药品。
1.2.3 MECT不良反应评判方法 ①患者主诉:记录患者的主诉,如头痛、恶心、食欲减退和痛苦感等;②行为表现:护士等观察到患者有步态不稳、呕吐、兴奋话多等症状;③量表评估:采用谵妄评定方法中文修订版(CAM-CR),评判内容包括急性起病、注意障碍、思维凌乱、意识水平改变、时间地点定向障碍、记忆减退、知觉障碍、精神运动兴奋、精神运动迟缓、波动性、睡眠-觉醒周期改变等;④临床检查:血压及心电图检查等。
1.2.4 统计学方法 采用Excel 2019对资料进行录入;采用SPSS 25.0统计软件对数据进行统计和分析,计数资料以例数、百分比表示。
2 结果
2.1 入组者基本情况
共计300例BPD患者入组,其中男117例,女183例;平均年龄(36.3±13.1)岁;疾病诊断≥3种有61例(20.3%),≥5种有13例(4.33%);主要为合并焦虑症(178例)、失眠症(53)例、强迫症者(31例)、童年情绪障碍(13例)等;24例(8%)患者为过敏体质。入组者围MECT期长期用药(3.95±3.91)种,其中49.4%的患者合并使用中(成)药。围MECT期用药风险因素分布:使用≥5种药物57例(19.0%),不良用药习惯52例(17.3%);使用高危药品46例(15.3%);肝功能不全28例(9.3%);过敏体质24例(8.0%);肾功能不全12例(4.0%);≥60岁11例(3.7%)。
2.2 入组者用药评价及分析
入组者中,184例(61.3%)围MECT期用药中包含应避免的药物,见表1;143例(47.67%)存在围MECT期不适当用药,见表2;283例(94.33%)围MECT期可继续使用药物,见表3。
2.3 提供用药建议情况
对300例入组者围MECT期用药建议共1 065例次,并均被采纳,见表4。为医师提供用药方案调整142次,101次(71.12%)被采纳,采纳较多的为药物减量,见表5。为护士提供用药建议共293次,告知医生后采纳275次(93.86%),主要为药物输注储存方面,见表6。
2.4 MECT不良反应统计
300例入组者共进行了2394次MECT,平均7.98次/人;不良反应221例次(9.23%);不良反应分布为ECT后谵妄78例次(35.29%),近记忆减退31例次(14.03%),头痛28例次(12.67%),心动过速23例次(10.41%),放电时间延长16例次,兴奋话多10例次,恶心呕吐、食欲减退各9例次,尿失禁7例次,呼吸恢复延长3例次,血压下降、痛苦感各2例次,心动过缓、步态不稳及发热各1例次;不良反应多能完全恢复。
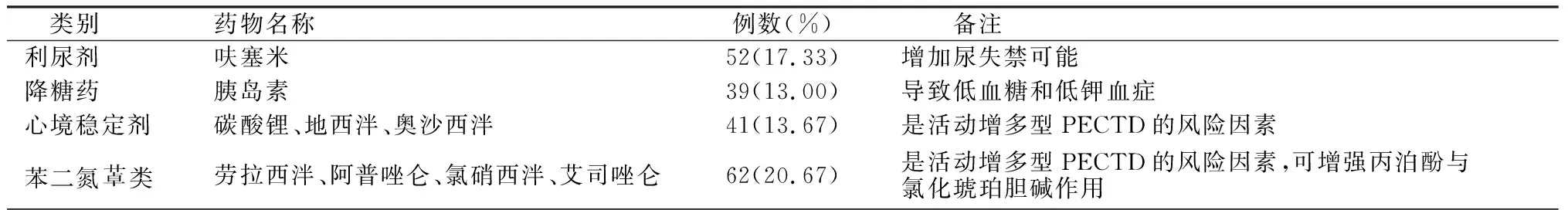
表1 围MECT期应停用药物
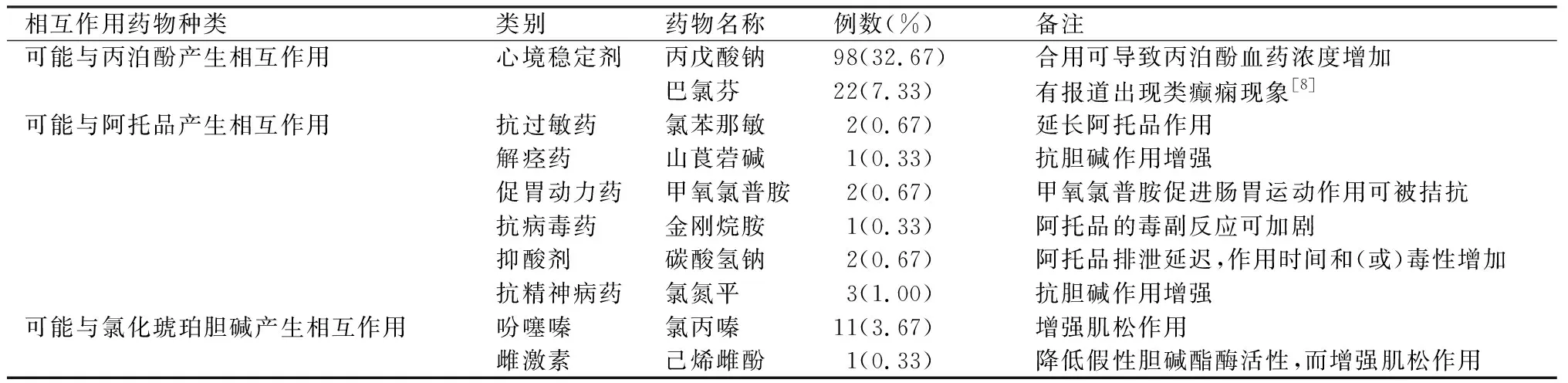
表2 围MECT期潜在不适当用药汇总

表3 围MECT期继续使用药物汇总
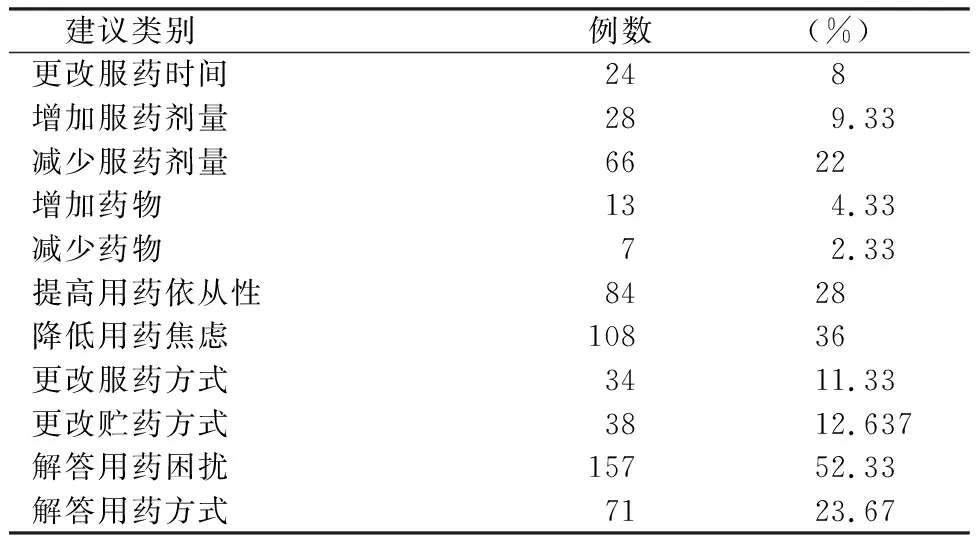
表4 为患者提供的用药建议种类分布
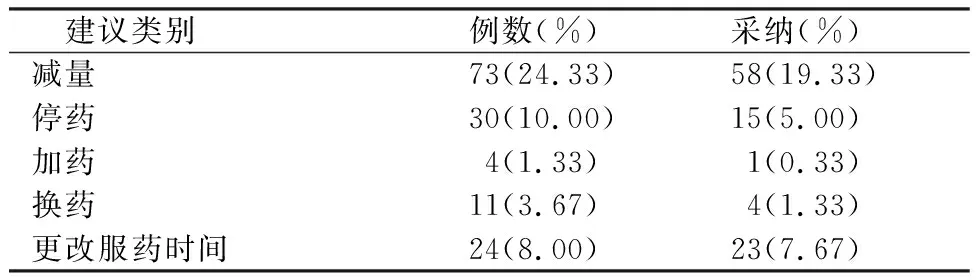
表5 为医师提供的用药建议种类分布
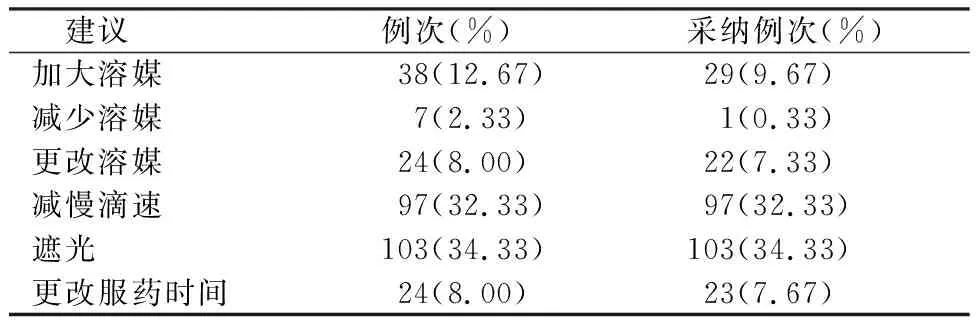
表6 为护士提供的用药建议种类分布
3 讨论
本研究是临床药师对BPD患者围MECT期进行用药评估分析及药物重整,提出专业的药学建议,最大程度地避免术中术后不良反应的发生,保障患者的生命安全,对于构建精神专科医院MECT规范化治疗,提供了重要的保障。

因此,获取BPD患者围MECT期用药清单并进行整理尤为重要[16],以减少用药差错,降低围MECT期不良反应的发生率[17],促进用药安全。目前我国尚未出台围MECT期用药指南,也无围MECT期药物重整的相关研究报告。本研究通过临床药师获取围MECT期患者用药信息并进行药物重整,根据循证药学面向不同人群给予药学建议,以确保MECT手术顺利进行。
MECT的临床相关并发症和死亡率都与心脏有关。MECT时诱发的癫痫样放电可激活机体迷走神经及交感神经,促进体内儿茶酚胺大量释放,导致心率、血压的剧烈波动,对年龄较大或有潜在心血管病变的患者而言,心律失常的可能性增高[18];同时心电图会出现类心肌缺血样变化[19]。

阿托品为M胆碱受体阻断剂,常用于MECT,可减少由MECT引起的血压升高、心率加快、口腔分泌物增多等症状,可以最大程度地保持呼吸道通畅、减少窒息等危险因素的发生[20]。与阿托品存在相互作用的药物,特别是能够增强阿托品抗胆碱作用和延长阿托品药效时长的药物,依据实际情况斟酌使用。主要包括延长阿托品作用时间(氯苯那敏)、增强阿托品抗胆碱作用(氯氮平)、增加阿托品毒性作用(碳酸氢钠)等的药物。本研究中,1.33%的患者围MECT期同服药物可增强阿托品抗胆碱作用,1.33%患者围MECT期同服药物可延长阿托品作用时间。
琥珀胆碱具有肌松作用,在MECT中,可以减少肢体的剧烈抽搐,防止骨折和心血管意外的发生[21]。琥珀胆碱的不良反应多为激动作用过强[22]:如呼吸肌麻痹导致的窒息、消化道应激性溃疡、肌束颤动[23]、眼内压升高和腺体分泌增加等。研究表明,琥珀胆碱可导致血钾升高、心动过缓、各种室性心律失常,如患有严重的心功能异常,使用琥珀胆碱有心搏骤停的风险[24]。本研究中,针对可能影响氯化琥珀胆碱的药物,主要研究了300例患者中围MECT期应用吩噻嗪和雌激素类,其中3.67%的患者围MECT期应用氯丙嗪,氯丙嗪与琥珀胆碱合用,可以增加神经-肌肉阻滞作用,增加呼吸抑制或麻痹的风险;0.33%患者围MECT期应用己烯雌酚,己烯雌酚可以增强琥珀胆碱的肌松作用,增加治疗风险。
长期服用SSRIs、β受体阻滞剂后停药易出现撤药反应。本研究表明,围MECT期联用SSRIs对于BPD的治愈率和有效率均高于单用SSRIs;故SSRIs建议在围MECT继续使用。β-受体阻滞剂由于可以稳定患者的血压波动,同样建议在围MECT继续使用。本研究中,有264例(88.00%)患者围MECT期应用SSRIs、19例(6.33%)患者围MECT期应用β-受体阻滞剂(普萘洛尔、美托洛尔);临床药师收集上述患者用药清单后,根据文献等相关循证药学证据,建议患者围MECT期继续使用,避免撤药反应的发生。
硝苯地平为钙通道拮抗剂,具有抗高血压和抗心绞痛作用。尚未有研究表明硝苯地平在围MECT期使用会增加不良反应的发生。本研究中,有13例(4.33%)患者围MECT期应用硝苯地平(拜新同),1例患者围MECT期应用硝苯地平(心痛定);对于上述患者,建议继续使用的同时,临床药师建立用药监护计划,密切关注患者的不良反应。
本研究中临床药师面向患者、医生以及护士共提出用药建议及术前用药评估1 065例次。对于患者的用药宣教以及围MECT期用药评估,主要集中于降低用药焦虑、解答用药困扰和提高用药依从性。
研究中临床药师与医生沟通并给予建议142次,采纳101次(71.12%),与护士沟通并给予相关药学建议293次,采纳275次(93.86%);医护采纳率较高,对于加药和换药的建议,相对采纳率较低,在今后的药学工作中,应侧重这方面的文献调研与数据支持。
本研究显示,300例BPD患者围MECT期用药种类较多,用药风险因素较多;经术前用药综合评估及药物重整,MECT术后不良反应发生率比文献报道有所下降,促进用药安全。

