NCPAP 治疗小儿重症肺炎的临床效果观察
杨双,刘璐,张西从
(三河市儿童医院 急诊内科,河北 三河 065200)
0 引言
小儿肺炎是一种高发的呼吸系统疾病,该病具有发病率高、季节性强和易反复发作等特征,因此严重影响了患儿的健康及成长发育。小儿重症肺炎多见于6 个月至1 岁以下的婴幼儿,常累及其他器官和系统,如肺炎合并心力衰竭、呼吸衰竭、中毒性脑病、微循环障碍、休克、弥漫性血管内凝血,严重者可致多系统衰竭。特别是,具有高危因素的婴儿更容易出现并发症,如治疗不及时,死亡率较高。所以应加强对小儿重症肺炎临床治疗研究,通过多方面提高临床治疗效果,帮助患儿早日恢复健康[1]。为此,本篇文章中对小儿重症肺炎患儿添加了NCPAP 治疗,并将其对临床治疗效果的影响作用进行了观察,详情见下文阐述。
1 资料与方法
1.1 一般资料
现将我院接收的50 例小儿重症肺炎患儿作为本次观察对象,病例选取时间段为2018 年8 月至2019 年8 月,将其分成观察组和对照组各25 例,观察组患儿中男=13 例、女=12例,平均(6.5±0.3)岁;对照组患儿男女各为14 例、11 例,平均(7.0±0.4)岁。两组患儿的临床基本资料对比差异无统计学意义(P>0.05)。
1.2 方法
入院后观察与对照两组患儿均给予抗感染、解痉平喘、化痰止咳及营养支持等常规治疗,同时将鼻导管或面罩吸氧治疗应用于对照组,氧气浓度控制在每分钟1-2L;观察组患儿给予NCPAP 治疗,首先要为患儿选择适合的鼻塞接通呼吸机,氧流量控制在每分钟8L,吸入氧浓度及呼气末正压分别为50%、4-7cmH2O,治疗过程中要密切观察患儿的生命体能变化,并根据实际情况及时调整呼吸机参数。
1.3 观察标准
记录对比治疗期间两组患儿的呼吸频率、心率、二氧化碳分压、氧分压及临床症状改善时间和住院时间。
1.4 治疗效果判定
显效=治疗后患儿的疾病治愈较快,临床症状以及胸片检查肺部阴影均全部消失;有效=治疗后患儿上述指标得到尽早显著改善;无效=治疗后患儿上述指标均改善较差,或病症有所加重。治疗总有效率判定结果=(总例数-无效例数)除以总例数×100%[2]。
1.5 统计学方法
此次观察中所有数据分析采用的统计学软件为SPSS 19.0,计量资料描述用(±s)、t检验,计数资料描述用n(%)、χ2检验,当两组之间数据差异明显时则表示有统计学意义P<0.05。
2 结果
2.1 两组患儿治疗有效率对比情况
治疗后观察组与对照组患儿的治疗总有效率各为96.0%、76.0%,数据结果相比,观察组结果具有较大优势,两组数据对比差异较为明显,统计学意义存在(P<0.05),见表1。
2.2 两组患儿临床症状改善时间对比
治疗后与对照组比较,观察组患儿临床症状得到尽早改善,且住院时间也较短,两组数据差异明显(P<0.05),见表2。
2.3 两组患儿临床各项指标对比
两组患儿治疗后呼吸频率、心率、二氧化碳分压及氧分压各项指标均得到改善,同相比后观察组上述指标均得到显著改善,组间对比数据差异明显(P<0.05),见表3。
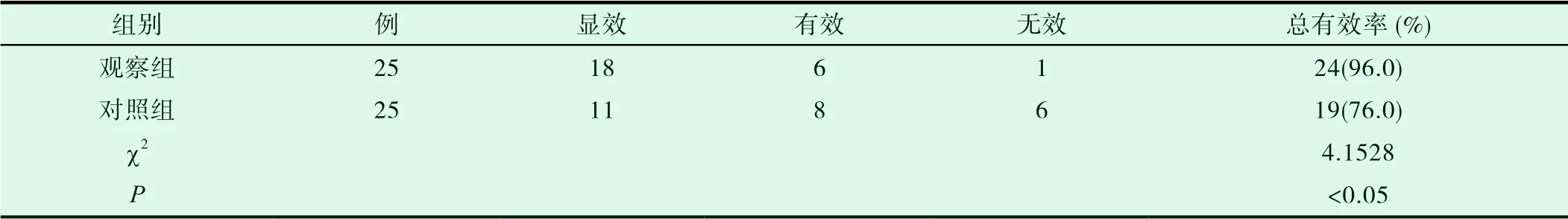
表1 两组患儿治疗有效率对比情况(n、%)
表2 两组患儿临床症状改善时间对比详情(n=25,±s)
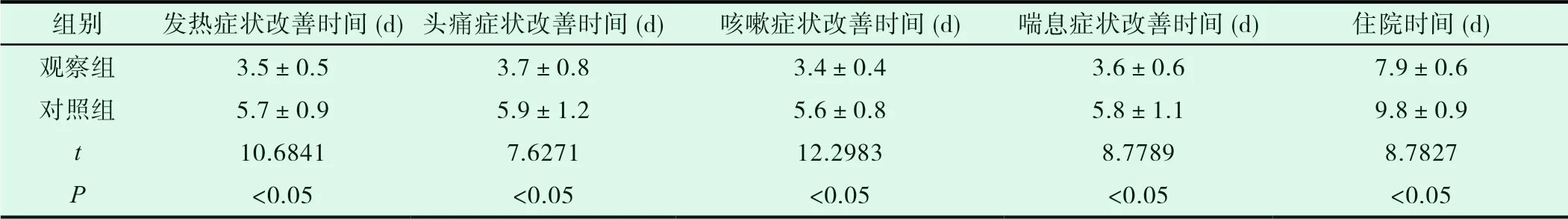
表2 两组患儿临床症状改善时间对比详情(n=25,±s)
组别 发热症状改善时间(d) 头痛症状改善时间(d) 咳嗽症状改善时间(d) 喘息症状改善时间(d) 住院时间(d)观察组 3.5±0.5 3.7±0.8 3.4±0.4 3.6±0.6 7.9±0.6对照组 5.7±0.9 5.9±1.2 5.6±0.8 5.8±1.1 9.8±0.9 t 10.6841 7.6271 12.2983 8.7789 8.7827 P<0.05 <0.05 <0.05 <0.05 <0.05
表3 两组患儿各项指标对比详情(n=25,±s)

表3 两组患儿各项指标对比详情(n=25,±s)
组别 呼吸频率(次/min) 心率(次/min) 二氧化碳分压((mmHg) 氧分压(mmHg)观察组 33.5±1.5 134.7±2.8 48.4±1.8 63.6±2.6对照组 45.7±1.9 152.9±3.2 56.6±2.0 45.8±2.1 t 25.1988 21.4014 15.2375 26.6295 P<0.05 <0.05 <0.05 <0.05
3 讨论
小儿肺炎在临床上的发病率较高,该病多会在春秋季节发病,且具有发病急及病情发展迅速等特征,若疾病得不到良好的控制,便会发展为重症肺炎,易诱发严重贫血、心肌炎和肝功能损害等并发症,因此严重影响患儿的健康及成长发育[3-4]。临床针对小儿重症肺炎主要采取抗菌药物、抗感染、解痉平喘、化痰止咳、营养支持、鼻导管或面罩吸氧等治疗,通过治疗改善患儿的临床症状及呼吸功能。但由于患儿年龄较小,呼吸系统尚未发育完全,采取传统插管吸氧的创伤性较大,因此极易导致患儿出现多种并发症,从而影响治疗效果[5]。因此本篇文章中,对小儿重症肺炎患儿采用了经鼻持续气道正压通气(NCPAP)治疗,最终取得了较好的治疗效果。采用NCPAP 能对呼气末肺泡萎陷起到防止作用,从而较好改善患儿的通气及换气功能。而且该方法操作简单,可随时转换功能,进行心肺复苏;采取空氧混合可有效避免插管吸氧因长时间所导致的氧中毒现象。并且能够使患儿的缺氧症状得到尽早改善,降低低氧血症的发生。并且通过特殊的加热管道系统,确保了吸入气体的温度和湿度,从而提高了吸入后的稳定性及安全性,最终有效提高患儿肺泡通气能力和氧合能力,改善患儿的肺功能[6]。
NCPAP 可提高胸腔内压,减少静脉回流,减少每搏输出量,使塌陷的肺重新开放,增加弥散面积,改善通气血流量比和氧合能力。NCPAP 较气管插管具有相对无损伤、简便易行、气道阻力低等优点,可提高肺顺应性,促进塌陷的肺泡重新开放,促进肺表面活性物质的释放;可增强弱心泵功能,减少肺血管充盈,避免机械通气引起的感染、气压损伤和沉重的经济负担。它是近年来广泛使用的纠正缺氧的一种方法。NCPAP 相对简便易行,损伤相对较小,可避免机械通气引起的感染、气压损伤等问题,NCPAP 治疗后,患儿氧分压有所改善,但并不意味着治疗成功[7-8]。因此,仍需密切观察患者病情变化,根据实际情况调整呼吸机参数,如果病情恶化及时建立人工气道进行有创通气。NCPAP 的目的是使病区塌陷的肺泡重新充气,避免正常或接近正常的肺泡过度充血和扩张,从而改善气体交换。同时,可将肺泡充盈压力消耗和气压损伤并发症降至最低。NCPAP可以降低肺泡灌洗液中的炎症因子水平,改善重症肺炎患儿的预后,预防呼吸机引起的肺损伤,从而降低重症肺炎患儿的病死率[9-12]。
本文中最终统计学结果显示,同采用传统鼻导管或面罩吸氧治疗的对照组数据比较,观察组患儿通过采用NCPAP 治疗后,其临床治疗有效率显著提高,患儿的临床症状、呼吸频率、心率、二氧化碳分压及氧分压等各项指标均得到良好改善,且住院时间较短。
由上可见,小儿重症肺炎患儿采用NCPAP 治疗的临床有效性及安全性均较高,可帮助患儿尽早改善临床症状,提高疾病治愈速度。

