ICL V4c矫正中高度近视术后1年前房稳定性研究
程蕾 朱冉 宋超 袁萍 谭悦 魏梅
徐州市第一人民医院眼科 徐州市眼病防治研究所 221002
按照靶组织的不同,屈光手术分为角膜屈光手术、晶状体屈光手术和巩膜屈光手术,虽然角膜屈光手术是目前常用的屈光矫正手术,但对于角膜薄、曲率大、形态不理想的眼,晶状体屈光手术提供了更合适的选择。有晶状体眼可植入式眼内镜(implantable collamer lens,ICL)植入术将近视、散光、远视的矫正镜片置于后房并固定于睫状沟内,达到矫正屈光不正的目的。既往ICL V4植入术术前须打孔,因此术后有发生白内障、青光眼等并发症的风险[1-2]。近年来ICL的设计不断更新,临床研究发现ICL V4c减少了相关并发症的发生风险[3],且多数研究认为ICL V4c植入术后视力及视觉质量改善更理想[4-5]。但是ICL V4c中央孔的存在对中高度近视矫正术后前房中长期稳定性是否有影响目前国内外缺少相关报道[6]。本研究拟对ICL V4c植入术后前房中长期稳定性进行分析,探讨ICL V4c植入术的安全性和有效性。
1 资料与方法
1.1 一般资料
采用系列病例观察研究方法,对2016年3月至2017年10月在徐州市第一人民医院行ICL V4c植入术的中高度近视患者19例37眼的临床资料进行分析,其中男5例9眼,女14例28眼。患者年龄20~29岁,平均(23.05±2.53)岁,其中男性患者年龄20~29岁,平均(23.80±3.63)岁;女性患者年龄20~27岁,平均(22.86±2.07)岁,男女之间年龄比较差异无统计学意义(t=0.484,P=0.062)。术眼等效球镜度(spherical equivalent,SE)为-5.875~-15.750 D,平均(-9.743±3.220)D。病例纳入标准:(1)年龄20~45岁;(2)球镜度数为-3.0~-18.0 D,柱镜度≤6.0 D;(3)前房深度(anterior chamber depth,ACD)≥2.8 mm;角膜内皮细胞计数≥2 500/mm2;非接触眼压计3次测量并经过Pentacam眼前节分析仪角膜厚度矫正后眼压≤21 mmHg(1 mmHg=0.133 kPa);(4)屈光状态稳定(1年内屈光度变化≤0.5 D);(5)患者对于手术原理及并发症有充分认识,对手术结果的期望值符合实际情况;(6)严格按照复诊时间定期随诊。病例排除标准:(1)最近1年内屈光度数不稳定(近视和/或散光)者;(2)有Fuchs角膜内皮营养不良或其他角膜病变者;(3)任一侧眼有活动性眼部疾病或自身免疫性疾病者。本研究遵循《赫尔辛基宣言》,经徐州市第一人民医院伦理委员会审核批准(批文号:xxy11[2015]-XJS-004),所有患者均签署知情同意书。
1.2 方法
1.2.1术前检查 所有患者术眼均接受主觉验光(综合验光仪RT-5100,日本Nidek公司)、眼压(全自动非接触眼压计TX-20,日本Canon公司)、Pentacam眼前节分析仪(Oculus Pentacam AXL,德国Oculus公司)、扩瞳验光、眼底(前置镜Ocular 90D,美国Ocular公司)、眼部B型超声、角膜内皮细胞计数(角膜内皮计数仪SP-3000P,日本Topcon公司)、卡尺测量白到白(white to white,W-T-W)距离和超声生物显微镜(SW-3200L,天津索维电子技术有限公司)检查,排除手术禁忌证。主觉验光和扩瞳验光由同一高级验光师完成;W-T-W距离参照Pentacam眼前节分析仪数据及卡尺测量数据。Pentacam眼前节分析仪测量在暗室环境下由同一经验丰富的技师完成。嘱患者将头固定于下颌托和头托上,使蓝色的裂隙光直接照射于受检者自然状态下瞳孔,机器自动扫描,连续测量3次,成像质量显示OK的检测结果予以保存。记录中央ACD、前房角度数(anterior chamber angle,ACA)和前房容积(anterior chamber volume,ACV)。中央ACD为角膜顶点后表面至晶状体前囊中心的距离;ACA为周边角膜后表面与周边虹膜的夹角度数。
1.2.2ICL尺寸及度数选择 ICL尺寸及度数选择参照瑞士Starr公司提供的计算公式,计算参数包括角膜曲率、ACD、W-T-W距离、角膜厚度和屈光度,得到推荐的晶状体尺寸和度数,参照患者的年龄及职业需求等选择合适的预留度数。
1.2.3手术方法 术前3 d常规采用质量浓度0.5%左氧氟沙星滴眼液点眼,术前10 min采用盐酸奥布卡因滴眼液点眼3次行表面麻醉。选择颞侧角膜缘作为主切口,上方或下方作为侧切口。前房植入医用透明质酸钠黏弹剂(山东博士伦福瑞达制药有限公司)维持前房;ICL置于特定推注器后从主切口推入前房,自然展开;用调位钩将ICL的4个袢调至虹膜后方固定于睫状沟处,ICL一般置于水平位,Toric ICL按照瑞士Starr公司提供的调位图调整至合适位置,一般旋转角度不超过20°,最佳在10°之内;前房冲洗残余黏弹剂;封闭切口(视频1)。行双眼手术者分别手术,所有器械重新更换。
1.2.4术后随访 于术后1 d、1个月、3个月、6个月和1年定期随诊,检查内容包括裂隙灯显微镜检查眼前节,裸眼视力(uncorrected visual acuity,UCVA),最佳矫正视力(best corrected visual acuity,BCVA)(均采用国际标准对数视力表),屈光度,Pentacam眼前节分析仪测量ICL拱高、ACD、ACV、ACA及眼压检查。ICL拱高测量分别选取水平位和垂直位,测量从ICL中央后方到自身晶状体前表面之间的距离,取平均值作为拱高值(图1)。
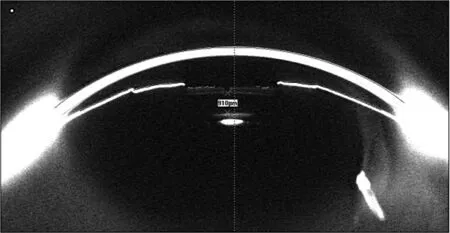
图1 ICL拱高测量示意图 以ICL后表面到自身晶状体前表面的垂直距离作为拱高值Figure 1 Diagram of ICL vault measurement The ICL vault was the distance from its posterior surface to the anterior surface of the lens
1.3 统计学方法
采用SPSS 22.0统计学软件进行统计分析。采用术眼手术前后自身对照研究设计,采用绘制箱线图的方法判断并排除异常数据,计量资料的数据经Shapiro-Wilk检验证实符合正态分布,以mean±SD表示。采用Mauchly球形假设检验判断协方差矩阵是否相等,术眼不同时间点视力、眼压、ACD、ACV和ACA测定值经Mauchly球形假设检验均不符合球形分布(χ2=20.378,P=0.001;χ2=11.403,P=0.044;χ2=12.321,P=0.031;χ2=40.535,P<0.001;χ2=67.260,P<0.001),总体差异比较均采用Greenhouse-Geisser法进行自由度校正;手术前后术眼SE、拱高值经Mauchly球形假设检验协方差矩阵相等(χ2=2.405,P=0.300;χ2=3.902,P=0.142),总体差异比较采用重复测量单因素方差分析,多重比较采用Bonferroni检验。P<0.05为差异有统计学意义。
2 结果
2.1 术眼手术前后视力、SE和眼压比较
手术前后不同时间点术眼视力总体比较差异有统计学意义(F=5.057,P=0.007),其中术前BCVA与术后1个月、6个月术眼UCVA比较差异均无统计学意义(P=0.191、0.053);术后1年术眼UCVA优于术前BCVA,差异有统计学意义(P=0.014);术后1个月与术后6个月和术后1年视力比较差异均无统计学意义(P=1.000、1.000)。手术前后不同时间点术眼SE和眼压总体比较差异均无统计学意义(F=1.294,P=0.281;F=1.302,P=0.279)(表1)。
2.2 术眼手术前后前房相关参数比较
手术前后不同时间点的ACD、ACV和ACA总体比较差异均有统计学意义(F=44.811、889.971、196.096,均P<0.001),术后各时间点术眼ACD、ACV和ACA均低于术前,差异均有统计学意义(均P<0.001),术后各时间点间ACD、ACV和ACA比较差异均无统计学意义(均P>0.05)(表2)。
2.3 术眼术后不同时间点ICL拱高值比较
术后1个月、6个月和1年术眼ICL拱高值分别为(484.860±183.634)、(464.351±170.167)和(433.784±168.550)μm,总体比较差异有统计学意义(F=7.256,P=0.001),其中术后1个月和术后6个月术眼ICL拱高值均明显高于术后1年,差异均有统计学意义(P=0.006、0.041),术后1个月术眼拱高值略高于术后6个月,差异无统计学意义(P=0.369)(图2)。
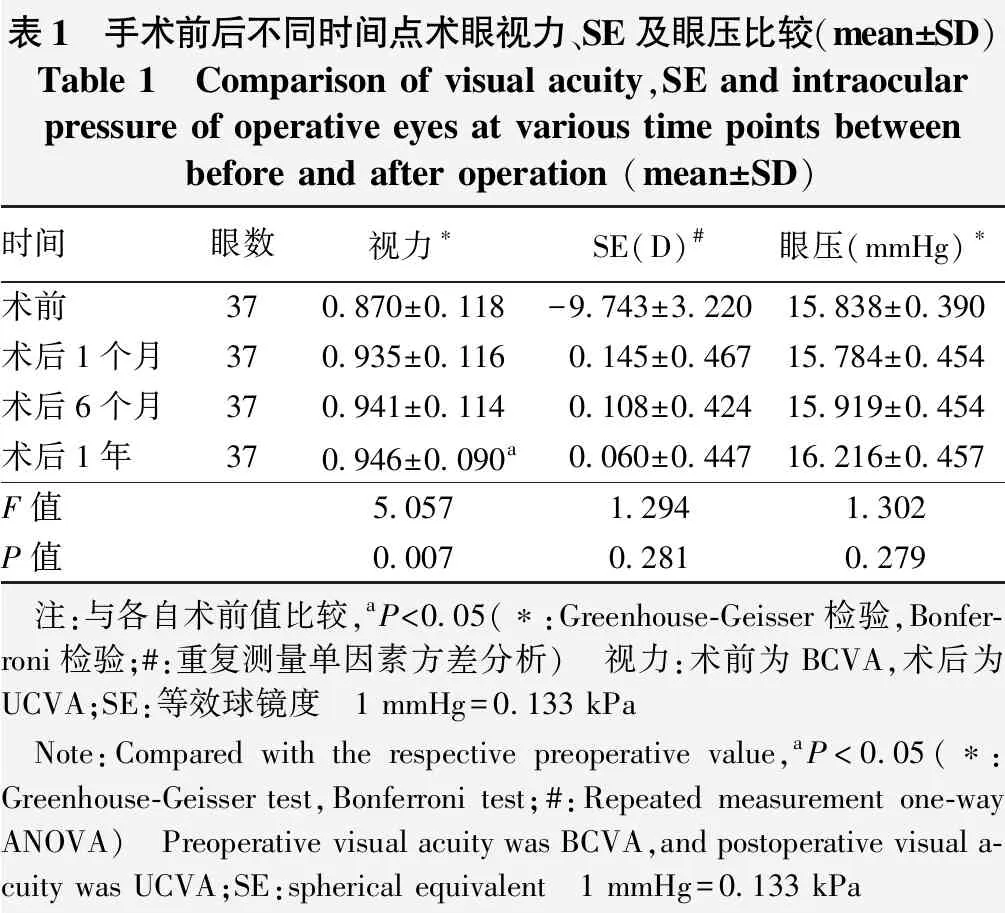
表1 手术前后不同时间点术眼视力、SE及眼压比较(mean±SD)Table 1 Comparison of visual acuity,SE and intraocularpressure of operative eyes at various time points betweenbefore and after operation (mean±SD)时间眼数视力∗SE(D)#眼压(mmHg)∗术前370.870±0.118-9.743±3.22015.838±0.390术后1个月370.935±0.1160.145±0.46715.784±0.454术后6个月370.941±0.1140.108±0.42415.919±0.454术后1年370.946±0.090a0.060±0.44716.216±0.457F值5.0571.2941.302P值0.0070.2810.279 注:与各自术前值比较,aP<0.05(∗:Greenhouse-Geisser检验,Bonfer-roni检验;#:重复测量单因素方差分析) 视力:术前为BCVA,术后为UCVA;SE:等效球镜度 1 mmHg=0.133 kPa Note:Compared with the respective preoperative value,aP<0.05(∗:Greenhouse-Geisser test,Bonferroni test;#:Repeated measurement one-way ANOVA) Preoperative visual acuity was BCVA,and postoperative visual a-cuity was UCVA;SE:spherical equivalent 1 mmHg=0.133 kPa
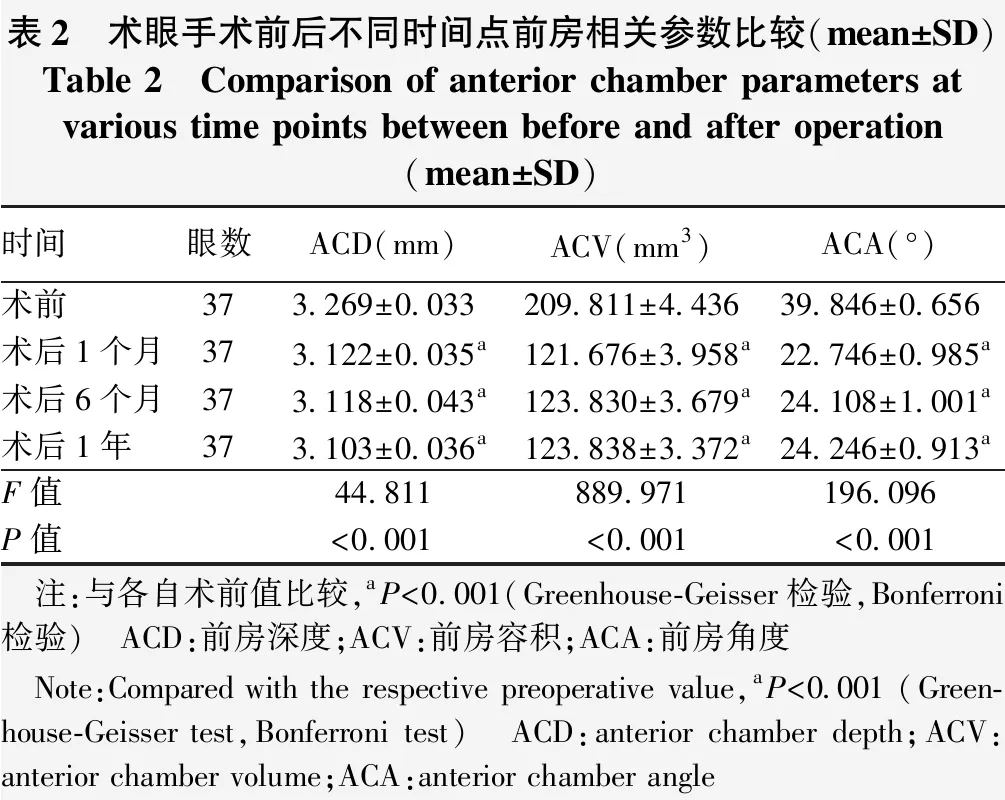
表2 术眼手术前后不同时间点前房相关参数比较(mean±SD)Table 2 Comparison of anterior chamber parameters atvarious time points between before and after operation(mean±SD) 时间眼数ACD(mm)ACV(mm3)ACA(°)术前373.269±0.033209.811±4.43639.846±0.656术后1个月373.122±0.035a121.676±3.958a22.746±0.985a术后6个月373.118±0.043a123.830±3.679a24.108±1.001a术后1年373.103±0.036a123.838±3.372a24.246±0.913aF值44.811889.971196.096P值<0.001<0.001<0.001 注:与各自术前值比较,aP<0.001(Greenhouse-Geisser检验,Bonferroni检验) ACD:前房深度;ACV:前房容积;ACA:前房角度 Note:Compared with the respective preoperative value,aP<0.001 (Green-house-Geisser test,Bonferroni test) ACD:anterior chamber depth;ACV:anterior chamber volume;ACA:anterior chamber angle
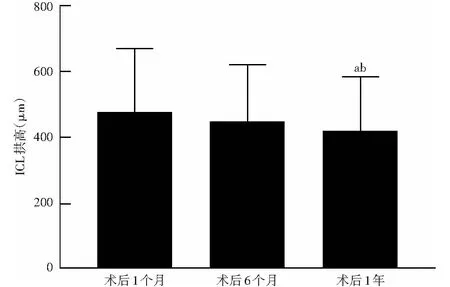
图2 术眼手术后不同时间点ICL拱高值比较 F=7.256,P=0.001.与术后1个月拱高值比较,aP<0.05;与术后6个月拱高值比较,bP<0.05(重复测量单因素方差分析,Bonferroni检验,n=37) ICL:可植入式眼内镜Figure 2 Comparison of ICL vaults among various time points after operation F=7.256,P=0.001.Compared with the vault at one month after operation,aP<0.05;compared with the vault at six months after operation,bP<0.05 (Repeated measurement one-way ANOVA,Bonferroni test,n=37) ICL:implantable collamer lens
3 讨论
传统的角膜屈光手术需要通过飞秒激光或准分子激光切除部分角膜组织,近视屈光度数越高,术中角膜组织的切除量越多,部分术眼因角膜曲率大、角膜形态不规则而无法行角膜屈光手术。ICL是一种可以植入眼内的后房型人工晶状体,可以矫正不同性质和不同程度的屈光不正,术中无需去除角膜组织,具有可逆性,视觉质量好。Kamiya等[7]采用Hartmann-Shack像差仪比较中低度近视患者植入ICL与像差引导的准分子激光原位角膜磨镶术(laser-assisted in situ keratomileusis,LASIK)术后高阶像差和对比敏感度的变化,发现ICL植入术后对比敏感度明显提高,而经像差引导的LASIK术后对比敏感度无明显变化,同时ICL植入术后高阶像差也较像差引导的LASIK小。既往ICL V4植入术前需要行周边虹膜激光切除术,且术后存在高眼压和白内障发生的风险[1-2],而新一代的ICL V4c自带1个中央孔和2个光学区旁孔,可保留角膜和虹膜组织完整性,更接近房水自然流通状态,理论上可避免术后高眼压、白内障等并发症的发生[8-9]。
许多研究聚焦于ICL V4c中心孔对术眼视觉质量的影响,Liu等[4]通过问卷量表调查发现ICL V4c有利于改善日常视觉活动,Tian等[5]对ICL V4c与ICL V4植入后术眼的视觉质量进行比较,发现中心孔对视觉质量并无明显影响。关于光学调制传递函数的研究证实,ICL V4c与ICL V4均具有良好的光学性能,ICL V4c中心孔对术眼术后的光学质量和眼内散射均无明显影响[10-11],但ICL V4c的中心孔对前房稳定性的影响鲜有研究。
Pentacam眼前节分析仪可得到清晰、精确的眼前节图像,其测量前房参数的精确性、可靠性已得到证实[12-13]。Lee等[14]研究发现,环境的照度会引起ICL拱高的变化,因此在进行Pentacam眼前节分析仪检查时建议严格采用同一暗室,由同一经验丰富的检查者完成。本研究采用Pentacam眼前节分析仪观察ICL术前和术后1个月、6个月、1年ICL拱高以及ACD、ACV、ACA等前房相关参数变化来探讨ICL V4c植入后前房的稳定性,结果发现ICL V4c植入术后ACD、ACV和ACA均较术前下降,考虑主要是由于植入的ICL呈拱形桥状前凸固定于睫状沟处,机体为避免接触自身晶状体而调整虹膜向前凸出造成前房变浅[15];此外,中高度近视患者视近处注视点调节放松,晶状体变平,而术后术眼成为正视状态或轻度远视状态,视近处需要使用自身调节,晶状体相应变凸,导致前房变浅。有研究显示,ACD与晶状体的年龄相关性改变密切相关,García-Domene等[16]认为晶状体终身发生变化,王欢等[17]研究也认为晶状体厚度与年龄呈线性关系,随着年龄的增长,晶状体逐渐变厚,从而造成ACD变浅。本研究中并未发现ACD变化,可能与下列因素有关:(1)晶状体自人出生后逐渐增大,成年后这种变化会减弱,因此正常成年人的晶状体大小变化较小[18],本研究中患者年龄为20~29岁,晶状体厚度变化小;(2)随年龄增长,晶状体厚度每年增加21 μm,本研究随访时间在1年以内,晶状体厚度未出现明显变化[19];(3)有研究认为晶状体变厚除了向前房凸出外,还会向玻璃体腔凸出[20]。ICL V4c植入术后前房相对稳定的原因还可能与其中心孔的存在有一定关系,Kawamorita等[21]通过热液压分析软件FloEFD V5分析发现,ICL V4c和ICL V4植入后前房水流速分别为1.52×10-1mm/s和1.21×10-5mm/s,说明与传统ICL比较,带孔ICL植入可增加前房水循环,从而增加前房的稳定性。
本研究还发现,术后ICL拱高随时间的推移逐渐下降,术后1个月与6个月术眼拱高比较差异无统计学意义,但术后1年术眼ICL拱高均低于术后1个月和6个月,说明随着时间的变化,ICL植入术后早期拱高相对稳定,但长期会有下降,与徐婧等[22]和赖晓娟等[23]的研究结果相一致,考虑一方面与晶状体自身厚度变化有关,另一方面也与ICL有向下移位的趋势有关。本研究还分析了术眼术前及术后视力和屈光度的变化,证实ICL V4c在改善视觉质量方面有其自身优势,术眼术后UCVA优于术前BCVA;而且在随访期间眼压较稳定,这也说明植入ICL V4c是安全、有效的。
综上所述,本研究发现中高度近视眼ICL V4c植入术后1年前房结构稳定,随访期间术眼ACD、ACV和ACA均无明显变化,ICL拱高有下降趋势,这些研究结果为ICL V4c植入矫正中高度近视的临床应用和推广提供了参考依据。然而,本研究方法学存在一定局限性,如本研究为回顾性研究,纳入的样本量较少,并且纳入的患者年龄相对集中,无法评估晶状体厚度变化对术后前房参数变化的影响。本研究结果说明ICL V4c植入术矫正中高度近视安全、可靠,但术后的远期疗效仍待进一步观察。
利益冲突所有作者均声明不存在利益冲突

