不同消毒剂对护目镜的防雾效果研究
吴胜梅 望家琴 张利利 刘晓艳 李彬彬 胡晚静
(三峡大学 第一临床医学院[宜昌市中心人民医院] 神经外科 & 三峡大学神经外科病研究所, 湖北 宜昌 443003)
新型冠状病毒肺炎主要是通过呼吸道飞沫与密切接触在人际间传播,具有传染性强、早期症状不典型、人群普遍易感等特性[1-3]。危重患者通常需要吸痰、留置鼻胃管、气管插管、纤支镜检查等存在分泌物喷溅的高风险感染性操作[4]。该疾病还能通过眼结膜接触传播导致感染[5]。隔离病房的医护人员属于高风险易感染人群[6],必须采取严格的个人防护措施,包括穿隔离衣、佩戴N95口罩、护目镜或面屏等[7, 8]。但防护面屏较轻、易脱落,使用护目镜则更为安全。但随着N95口罩使用时间的延长,密闭性逐渐降低,呼出少量气体从两侧鼻翼逸出,经口罩上缘到达护目镜内侧产生雾气,降低了护目镜能见度,严重影响医护人员视野,无法完成精准性操作,同时增加感染风险和职业暴露的机会[9]。为保障隔离病房医护人员工作顺利开展,延长护目镜起雾时间、维持清晰的视野尤为重要。因此,本研究旨在探讨不同消毒剂对护目镜的防雾效果。
1 对象与方法
1.1 对象
选取2020年1月~2020年2月护理新冠肺炎患者的护理人员400名为研究对象。纳入标准:①同一病区的护理工作人员;②工作时间为6 h。
1.2 方法
护目镜采用同一厂家、批次和型号,对照组护目镜不进行防雾处理,试验组护目镜由组长统一进行护目镜的防雾处理,两组使用后均由组长统一进行消毒、清洗、晾干后送消毒供应中心处理,收回后待用。护士佩戴好N95防护口罩后均进行密闭性检查,穿好防护装备后由组长再次进行防护口罩和护目镜检查,符合标准后方可进入隔离病房。具体防雾方法:①碘伏法:在张伟等[10]基础上进行改良,使用护目镜前,取0.5%碘伏2 mL倾倒于护目镜内侧并轻轻震荡,使护目镜内侧被0.5%碘伏均匀覆盖,再用暖风机烘干待用;②洗手液法:使用护目镜前,取2 mL洗手液倾倒于每副护目镜内侧并轻轻晃动,使其均匀覆盖,晾干备用;③洗手液与75%乙醇混合法:使用护目镜前,先按1∶1比例配制洗手液与75%乙醇的混合液,取2 mL混合液倾倒于每副护目镜内侧面并轻轻晃动,使其均匀覆盖,晾干备用。
1.3 统计学方法
采用SPSS 22.0统计软件进行分析与处理,计数资料用频数(n)描述,组间比较采用卡方检验。以P<0.05表示差异有统计学意义。
2 结果
对照组护目镜使用15 min 后,98名医护人员的护目镜出现雾气,雾气率高达98%,试验组中未发现起雾防目镜。试验组护目镜使用3 h、4 h、5 h、6 h后,碘伏组的起雾发生率均显著低于洗手液组和混合液组(均P<0.05);洗手液组与混合液组比较差异无统计学意义(P>0.05),见表1~表4。

表1 护目镜使用3 h三种消毒制剂组起雾情况的比较(n)
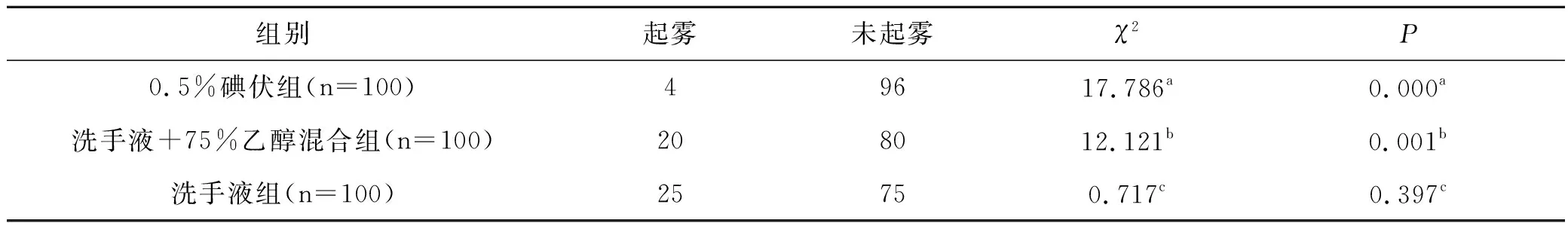
表2 护目镜使用4 h三种消毒制剂组起雾情况的比较(n)
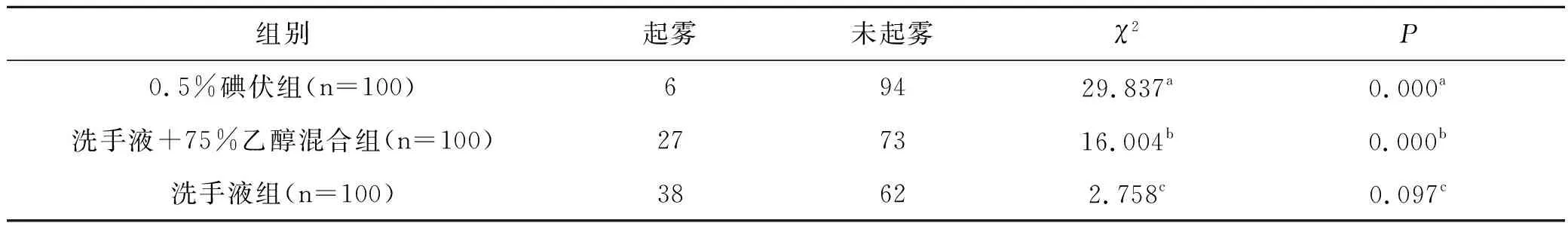
表3 护目镜使用5 h三种消毒制剂组起雾情况的比较(n)
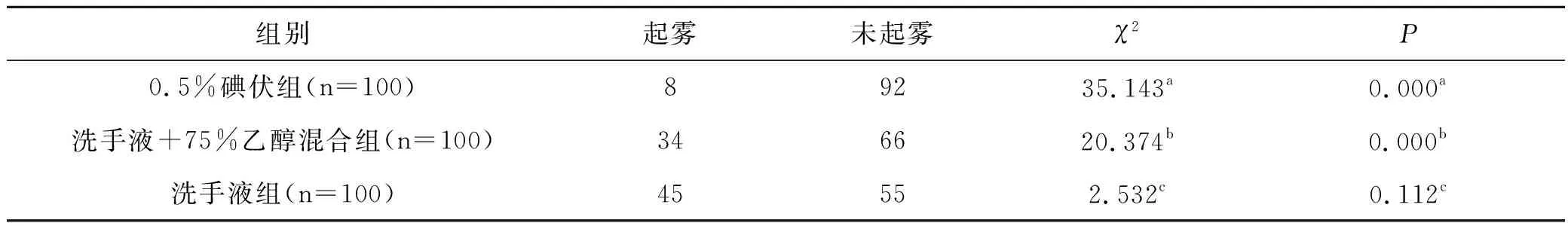
表4 护目镜使用6 h三种消毒制剂组起雾情况的比较(n)
3 讨论
对照组未使用消毒剂的护目镜起雾率过高,维持视野清晰时间太短,严重影响医护人员工作效率。三种消毒制剂均有一定的防雾功能,其中0.5%碘伏防雾效果优于洗手液和洗手液+75%乙醇混合液。常用的两种防雾策略[11]:第一种是改变环境参数,比如温度湿度等,来减少水汽的凝集而防止气雾的产生;第二种是调整表面的湿润特性来改变水滴的形态防止气雾形成。而护目镜的使用过程中改变环境参数由于空间太小,操作起来难度大。因此,本研究采用了临床更为可行的调整表面湿润特性的两种方法:一是使用(超)疏水性防雾表面,比如洗手液和碘伏中的表面活性剂,通过滚动机制来使液滴难以稳定聚集从而防止气雾的形成[12];二是使用(超)亲水性防雾表面,比如乙醇等具有亲水性官能团的物质,通过将附着在表面上的水汽均匀铺展开防止液滴气雾形成[13]。
本研究采用调整表面湿润特性来改变水滴形态以防止气雾形成的三种方法中,0.5%碘伏组效果最佳。虽然0.5%碘伏和洗手液均都是利用表面的活性剂均匀涂抹在护目镜内侧,通过滚动机制阻挡液滴的聚集,进而隔绝水汽的凝结而防止起雾,但是两者的机制不完全相同。0.5%碘伏不仅含有表面活性剂,还是一种杀菌作用迅速、毒性低、刺激性小的新型消毒剂[14]。它对细菌繁殖体、真菌等有较强的杀灭作用,且对皮肤黏膜无刺激性,在使用过程中不需要用水冲洗,浓度高,防止起雾的时间更长。而洗手液为日常手部清洁剂,75%乙醇为皮肤消毒剂,若入眼均需立即用水清洗。为了避免直接涂抹之后对眼睛有刺激,需要用流水轻轻冲洗之后才能使用。因此,消毒剂被稀释,导致防雾时间缩短。
综上所述,0.5%的碘伏预处理护目镜可发挥有效的防雾效果,值得临床推广应用。

