CRT治疗扩张性心肌病典型超反应1例
宋学莲,王帆,齐晓勇,李英肖
心脏再同步化治疗(CRT)是目前慢性心力衰竭非药物治疗的重要措施,但CRT无反应性是临床应用面临的重要问题。本研究回顾CRT超反应典型病例的临床资料,对照指南,就CRT适应症把握、患者选择等特点进行总结,旨在为CRT临床应用提供帮助。
1 病例
患者女性,54岁,主因“劳累后心慌、气短2年,加重1月”于2010年9月30日入住河北省人民医院心内科。既往体健,无相关病史。入院查体:血压92/70 mmHg(1 mmHg=0.133 kPa),双肺呼吸音粗,两肺底可闻及湿性啰音。心前区无隆起,叩诊心界向两侧增大,心率92 次/min,律不齐,可闻及早搏,各瓣膜听诊区未闻及杂音。腹软,肝脾未触及,双下肢轻度指凹性水肿。心电图示:窦性心律,完全性左束支传导阻滞,室性期前收缩,QRS波时限180 ms。心脏超声示:左房内径(LA)35 mm,左室收缩末期内径(LVESD)51 mm,左室舒张期末内径(LVEDD)59 mm,左室射血分数(LVEF)29%。左室呈球形扩张,左室壁变薄,室壁运动减低,欠协调,二尖瓣少量反流。肝肾功能正常,血常规:中性粒细胞81.3%,其余未见异常。入院诊断:扩张性心肌病 心力衰竭(心衰) 心功能Ⅳ级 心律失常 完全性左束支传导阻滞。
患者入院后血压偏低,给予多巴胺、多巴酚丁胺泵入升压治疗,血压维持在100/80 mmHg左右,并给予阿司匹林100 mg 1/d,培哚普利2 mg 2/d,螺内酯20 mg 1/d,氢氯噻嗪25 mg 1/d,去乙酰毛花苷0.2 mg静脉注射,呋塞米20 mg 1/d。入院后为明确心脏扩大原因,行冠状动脉(冠脉)造影检查(图1):左前降支(LAD)第二对角支开口狭窄约40%~50%,右冠(RCA)内膜不光滑,远端血流TIMI3级。24 h动态心电图示偶发室早(58个),无室速事件,同时结合造影结果,考虑扩张型心肌病病因非冠脉缺血引起,该患者符合心脏再同步化治疗I类适应症,经患者及家属同意后,于2010-10-11植入圣犹达5596三腔起搏器CRT-D改善心功能。术中左室电极送至左室前侧静脉,设置起搏参数左心室提前右心室20 ms起搏。术后患者起搏器囊袋处渗血,囊袋清创一次,心电图显示为起搏心律,QRS波时程119 ms。术后20 d复查心脏超声示:LA 35 mm,LVESD 35 mm,LVEDD 46 mm,EF46%。患者症状明显好转出院,术后随访6年,心功能未再恶化(心脏超声结果见表1),患者一般情况良好,最后一次随访CRT电量提示ERI 1.5年。
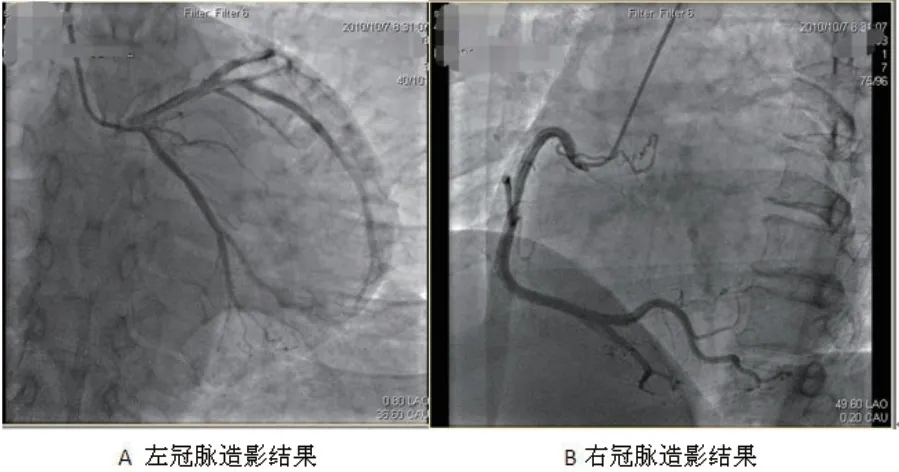
图1 冠脉造影结果
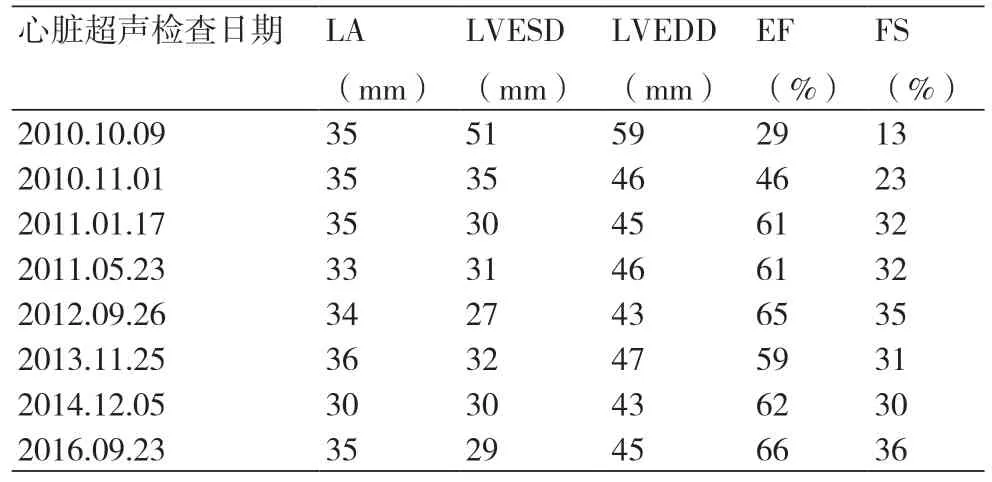
表1 术前及术后随访心脏超声参数
2 讨论
心脏再同步化治疗是慢性心力衰竭非药物治疗的重要手段之一,CRT通过调整房室、双室间期,纠正电-机械收缩不同步,改善心肌收缩和舒张功能。大量研究数据证实其能逆转心功能恶化、提高患者运动耐量、改善生活质量,降低再住院率及死亡率。但心衰患者对CRT反应不一,按照CRT术后心功能改善程度分为无反应、有反应、超反应[1]。对于CRT反应的评定标准尚未统计,评定时间从3个月至数年不等,评价指标主要从临床症状和心脏结构指数两方面分析。Killu等[2]在研究中提出:CRT术后12个月时NYHA心功能分级下降≥1级,LVEF增加绝对值≥15%。既往研究中CRT超反应的发生率为9.7%~37.8%[3]。目前对于出现超反应的预测因素包括:①临床特征,女性、心衰病程短、非缺血性心肌病;②术前心电图:术前左束支传导阻滞或QRS波明显增宽(≥150 ms);③结构特征:术前LVEDD小、二尖瓣反流程度轻、心脏机械不同步性大[4]。分析本例患者超反应的原因:①严格把握适应症,患者术前心电图为完全性左束支传导阻滞且QRS波时限>150 ms,EF值29%,符合CRT植入的IA类适应症。②该患者为中年女性,心衰病史2年,冠脉造影除外缺血性病因,包括多个目前研究中提到的超反应预测因素,国内学者已有研究提出CRT在扩张型心肌病中效果优于缺血性心肌病[5]。③术程顺利,术中左室电极植入左室前侧静脉。④规律随访,依从性好。对于该病例是否需植入CRT-D,动态心电图无恶性心律失常事件,DANISH研究[6]发现宽QRS波心衰患者植入CRT-D与CRT-P组全因死亡率不差异,但亚组分析发现<59岁组患者植入ICD死亡率可降低50%,但随年龄增长,心衰因素或其他合并症,老年患者全因死亡率并无明显降低,需更多临床实验对比CRT-D与CRT-P的获益[7]。该病例为典型的CRT超反应病例,多方面指标均提示其预后良好,随访6年已证实为CRT超反应,心功能明显改善,后续若CRT电池耗竭后应更换起搏器后继续CRT治疗。目前心力衰竭器械治疗手段日渐增多,但因个体差异疗效不一,严格把握适应症、综合患者整体情况,选择最有效的治疗措施至关重要。
— 多适应症药物准入评估方法比较研究

