肺结核患者院内感染病原菌分布特点及其耐药情况探讨
卢豫黔
【摘要】 目的:探討肺结核(PT)患者院内感染病原菌分布特点及其耐药情况。方法:回顾性分析中山市第二人民医院2016年6月-2020年6月收治的86例PT患者临床资料,收集患者的痰液标本,对其进行分离、提纯。统计所有患者菌株鉴定结果、药敏试验结果,分析院内感染病原菌对常用抗菌药物的耐药性。结果:86例PT患者中,经痰液病原菌培养,分离出病原菌99株,革兰阴性菌71.72%(71/99),以肺炎克雷伯菌(Klebsiella pneumoniae,KPN)和铜绿假单胞菌(Pseudomonas aeruginosa,PA)为主;革兰阳性菌19.19%(19/99),以金黄色葡萄球菌(Staphylococcus aureus,SA)和溶血葡萄球菌(Staphylococcus haemolyticus,SH)为主;真菌9.09%(9/99)。KPN对头孢唑林、氨苄西林的耐药率较高,分别为88.46%、96.15%;对氨曲南、美罗培南、亚胺培南的耐药率较低,分别为7.69%、3.85%、0。PA对呋喃妥因、氨苄西林的耐药率较高,均为88.89%;对亚胺培南、阿米卡星、美罗培南的耐药率较低,分别为0、11.11%、11.11%。SA、SH对红霉素、青霉素耐药率较高,均为100%,完全耐药;SA、SH对万古霉素的耐药率较低,均为0。结论:PT患者主要院内感染病原菌为革兰阴性菌,而不同类型病原菌对不同抗菌药物的耐药性不同,故临床应根据药敏试验结果应用合适、有效的抗菌药物治疗。
【关键词】 肺结核 院内感染病原菌 耐药性
[Abstract] Objective: To explore the distribution characteristics of nosocomial infection of pathogenic bacteria and drug resistance in pulmonary tuberculosis (PT) patients. Method: The clinical data of 86 PT patients admitted to Zhongshan Second People’s Hospital from June 2016 to June 2020 were retrospectively analyzed. The sputum samples of the patients were collected, separated and purified. The results of bacterial strain identification and drug sensitivity test of all patients were counted, and the resistance of nosocomial infection of pathogenic bacteria to commonly used antibacterial drugs were analyzed. Result: Among the 86 PT patients, 99 strains of pathogenic bacteria were isolated by sputum pathogen culture, of which 71.72% (71/99) were gram-negative bacteria, mainly KPN and PA. gram-positive bacteria were 19.19% (19/99), mainly SA and SH. 9.09% (9/99) strains of fungi. The drug resistance rate of KPN to Cefazolin and Ampicillin were high, which were 88.46% and 96.15%, respectively. The drug resistance rate of Aztreonam, Meropenem and Imipenem were low, which were 7.69%, 3.85% and 0, respectively. The drug resistance rate of PA to Furantoin and Ampicillin were high, which were 88.89%. The drug resistance rate of Imipenem, Amikacin and Meropenem were low, which were 0, 11.11%, 11.11%, respectively. The drug resistance rate of SA and SH to Erythrocin and Penicillin were high, which were 100% and completely resistant. The drug resistance of SA and SH to Vancomycin were low, both of which were 0. Conclusion: The main nosocomial infection of pathogenic bacteria in PT patients is gram-negative bacteria, and different types of pathogens have different resistance to different antibacterial drugs. Therefore, clinical treatment should be based on the results of drug susceptibility tests with appropriate and effective antibacterial drugs.
[Key words] Pulmonary tuberculosis Nosocomial infection of pathogenic bacteria Resistance
First-author’s address: The Second People’s Hospital of Zhongshan, Zhongshan 528400, China
doi:10.3969/j.issn.1674-4985.2021.17.018
肺结核(pulmonary tuberculosis,PT)是一种肺部传染性疾病,可通过呼吸道、外部伤口等侵入人体,损伤机体多脏器部位,严重威胁患者生命健康安全[1-2]。目前,临床治疗该病多以抗菌药物治疗为主,通过消灭结核分枝杆菌达到临床治愈的目的,但病情极易反复,无法根治,且滥用抗菌药物易产生耐药菌,导致机体发生病理性变化,对外界病原菌的防御能力降低,极易被各种病原菌侵入[3-4]。细菌为抵御外界微生物的侵入,会改变自身代谢途径,导致其对药物的耐药率升高,大大提高治疗难度[5]。随着抗生素的滥用,肺结核合并肺部感染发病率呈上升趋势[6]。为了有效治疗肺结核患者院内感染,临床需对院内PT患者病原菌分布特点及其耐药性进行分析,以便给予针对性治疗。本研究选取86例PT患者,旨在分析院内感染病原菌分布特点及其耐药情况。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析中山市第二人民医院2016年6月-2020年6月收治的86例PT患者临床资料。纳入标准:(1)均符合PT诊断标准,并经实验室检查确诊[7];(2)均为初次原发PT。排除标准:(1)检查前服用相关抗菌药物;(2)合并其他感染性疾病;(3)神志不清,无法配合调查;(4)合并血液性疾病。男49例,女37例;年龄32~71岁,平均(51.63±5.78)岁;体重指数(BMI)18.3~28.6 kg/m2,平均(23.48±1.56)kg/m2。病程1~12年,平均(5.42±0.76)年;病变累及肺野数<3个35例,≥3个51例。本研究经医院伦理委员会批准。
1.2 方法 收集86例PT患者清晨漱口清洁后咳痰痰液,置于无菌器皿中,在1 h内送至实验室检验。菌株分离、提纯操作步骤需严格遵照《全国临床检验操作规程》,且均由资深检验科医师进行相关操作[8]。药敏试验应用全自动细菌分析仪(生产厂家:北京中西华大科技有限公司,型号:DY15-XF)对所有可疑菌株进行分析。统计所有患者菌株鉴定结果、药敏试验结果,分析院内病原菌感染对常用抗菌药物的耐药性。
1.3 观察指标及判定标准 (1)质控菌株:革兰阴性菌主要有肺炎克雷伯菌(Klebsiella pneumoniae,KPN)、铜绿假单胞菌(Pseudomonas aeruginosa,PA);革兰阳性菌主要有金黄色葡萄球菌(Staphylococcus aureus,SA)、溶血葡萄球菌(Staphylococcus haemolyticus,SH)。(2)药敏试验:革兰阴性菌药物包括阿米卡星、头孢唑林、亚胺培南、氨苄西林、美罗培南、呋喃妥因、哌拉西林、妥布霉素、氨曲南、喹诺酮类、氯霉素、左氧氟沙星。革兰阳性菌药物包括青霉素、红霉素、利福平、万古霉素、克林霉素、莫西沙星、苯唑西林、左氧氟沙星、四环素、利奈唑胺、环丙沙星、氨苄西林。
1.4 统计学处理 采用SPSS 22.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
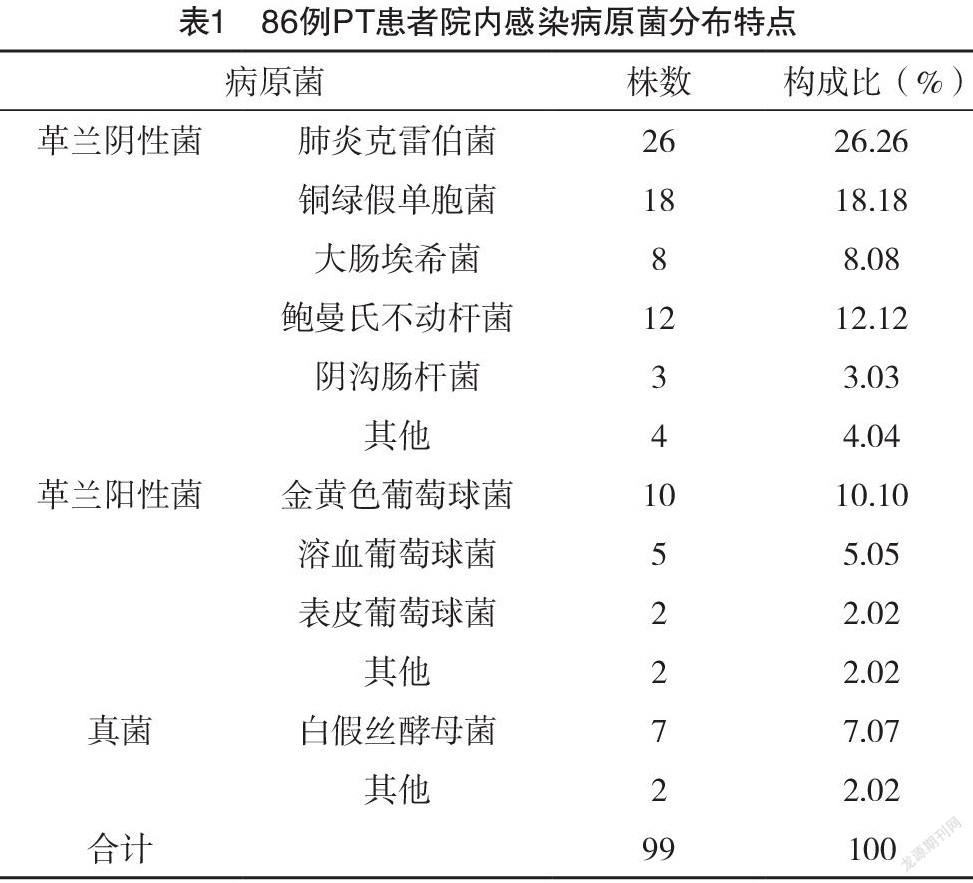
2.1 院内感染病原菌分布特点 86例PT患者中,经痰液病原菌培养,分离出病原菌99株,革兰阴性菌71.72%(71/99),以KPN和PA为主;革兰阳性菌19.19%(19/99),以SA和SH为主;真菌9.09%(9/99)。见表1。
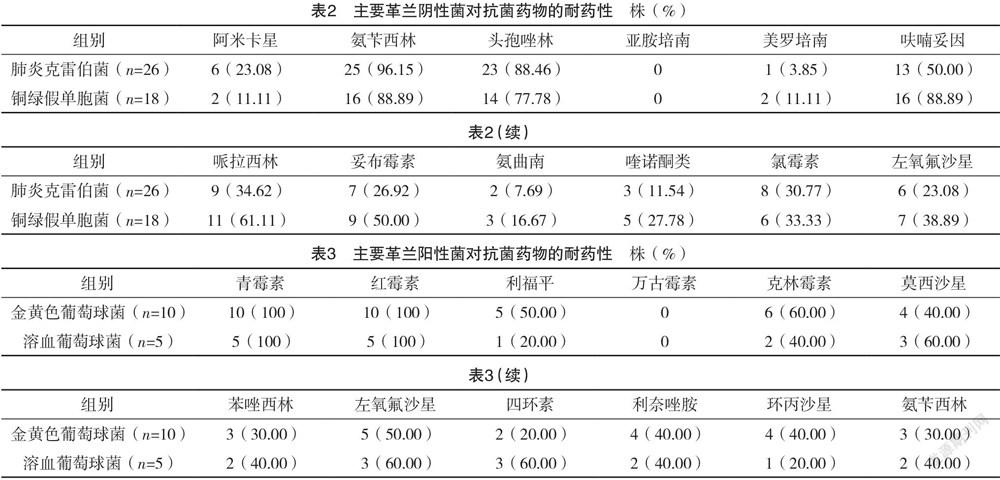
2.2 主要革兰阴性菌耐药性 KPN对头孢唑林、氨苄西林的耐药率较高,分别为88.46%、96.15%;对氨曲南、美罗培南、亚胺培南的耐药率较低,分别为7.69%、3.85%、0。PA对呋喃妥因、氨苄西林的耐药率较高,均为88.89%;对亚胺培南、阿米卡星、美罗培南的耐药率较低,分别为0、11.11%、11.11%。见表2。
2.3 主要革兰阳性菌耐药性 SA、SH对红霉素、青霉素耐药率较高,均为100%,完全耐药;SA、SH对万古霉素的耐药率较低,均为0。见表3。
3 讨论
PT主要因机体感染结核分枝杆菌所致,而肺部血氧丰富,结核分枝杆菌在该部位极易繁殖生长,故PT在临床上较为常见[9-10]。PT起病隐匿,且迁延难愈,可通过空气、飞沫传播,传染性极强,严重影响患者的正常生活[11]。目前,临床治疗以抗结核药物为主,以消灭结核分枝杆菌、预防复发为原则,大部分患者可取得较好疗效,但仍有部分患者出现不良反应,如抵抗力降低、体内菌群失衡等,导致其住院时间延长,极易出现院内感染,甚至导致多重耐药菌感染,大大提高治疗难度[12-13]。
本研究结果显示,86例PT患者中,经痰液病原菌培养,分离出病原菌99株,革兰阴性菌71.72%(71/99),以KPN和PA为主;革兰阳性菌19.19%(19/99),以SA和SH为主;真菌9.09%(9/99)。可见革兰阴性菌是PT患者院内感染主要病原菌,临床应给予重视。PT患者因结核分枝杆菌的侵入、繁殖,导致支气管黏膜上皮损伤;同时肺部组织渗出、增生等病变均会损伤机体防御系统,为病原菌的生长创造条件[14-16]。KPN、PA均为革兰阴性菌,同时也是PT患者院内感染病原菌相对较多的菌种,其中KPN居第1位[17]。本研究中,KPN对头孢唑林、氨苄西林的耐药率较高,分别为88.46%、96.15%;对氨曲南、美罗培南、亚胺培南的耐药率较低,分别为7.69%、3.85%、0。PA对呋喃妥因、氨苄西林的耐药率较高,均为88.89%;对亚胺培南、阿米卡星、美罗培南的耐药率较低,分别为0、11.11%、11.11%。提示亚胺培南、美罗培南等可用于院内PA、KPN感染治疗中,对于感染革兰氏阴性菌的肺结核患者应尽量避免使用耐药频率高的氨芐西林,优先使用高敏感性的亚胺培南、美罗培南、氨曲南,从而提高治疗效果并减轻患者经济负担。分析其原因,抗菌药物虽可取得一定疗效,但随着抗菌药物的滥用,导致革兰阴性菌耐药性日趋升高,其中第3代头孢菌素在临床应用较为广泛,病原菌为保护自身安全,改变自身代谢途径,从而对其产生耐药性,故对头孢唑林、氨苄西林耐药性较高[18-19]。本研究结果显示,SA、SH对红霉素、青霉素耐药率较高,均为100%,完全耐药;SA、SH对万古霉素的耐药率较低,均为0。提示可将万古霉素用于院内SA、SH治疗中。分析其原因,SA染色体中的基因编码对青霉素结合蛋白具有较低的亲和力,导致其对青霉素耐药性较高[20]。
综上所述,PT患者院内感染主要病原菌为革兰阴性菌,而不同类型病原菌对不同抗菌药物的敏感性、耐药性不同,故临床在进行肺结核合并肺部感染治疗时应根据药敏试验结果应用合适、有效的抗菌药物治疗,以提高治疗效果。
参考文献
[1] Barr D A,Yates T A.Whole-genome sequencing identifies nosocomial transmission of extra-pulmonary Mycobacterium tuberculosis[J].QJM:Monthly Journal of the Association of Physicians,2017,110(9):611-612.
[2]李顺丽,刘洋.肺结核患者住院期间并发肺部感染的高危因素分析[J].中国医药导报,2020,17(10):102-104,133.
[3]董佳,万成.肺结核合并真菌性肺炎的临床特征及危险因素分析[J].中华保健医学杂志,2020,22(4):428-430.
[4]赵婷,孙长峰,肖科,等.肺结核患者合并其他病原菌肺部感染的临床特点及危险因素分析[J].中国感染与化疗杂志,2020,20(3):249-254.
[5]项春花,唐洪,杨小华,等.肺结核合并医院感染的病原学特点及影响因素[J].中华医院感染学杂志,2019,29(17):2639-2642.
[6]牛俊梅,李振魁,崔俊伟,等.肺结核患者住院期间获得性肺部多药耐药菌感染及其影响因素[J].中华医院感染学杂志,2020,30(12):1822-1825.
[7]中华医学会,中华医学会杂志社,中华医学会全科医学分会,等.肺结核基层诊疗指南(实践版·2018)[J].中华全科医师杂志,2019,18(8):718-722.
[8]任继欣,吴连杰,周善荣.2018年某基层中医院临床分离病原菌的分布特点及耐药性分析[J].检验医学与临床,2019,16(20):3036-3040.
[9] Seto J,Otani Y,Wada T,et al.Nosocomial Mycobacterium tuberculosis transmission by brief casual contact identified using comparative genomics[J].The Journal of Hospital Infection,2019,102(1):116-119.
[10]周新玲,袁伟,韩颖,等.开放性结核病患者住院期间医院感染的特点及预防对策[J].中华医院感染学杂志,2018,28(19):2932-2935.
[11]贾春敏,朱莉萍,陈南山,等.武汉市金银潭医院老年肺结核合并肺部感染患者耐药分析[J].现代预防医学,2020,47(21):4015-4019.
[12]张佳香.中老年肺结核患者耐药结核分枝杆菌分布及相关危险因素分析[J].中国消毒学杂志,2018,35(12):928-930.
[13]于海娟,赵梅,王佳月,等.肺结核患者结核杆菌耐药情况及耐多药结核病的危险因素[J].中国感染控制杂志,2020,19(1):58-62.
[14]邢洁,邵红霞,黄淑萍,等.肺结核与非结核患者罹患下呼吸道感染的细菌分布及耐药性比较[J].中国现代应用药学,2017,34(3):417-419.
[15]潘永,潘修成,張瑞梅,等.非结核分枝杆菌肺病患者非结核分枝杆菌和下呼吸道病原菌分布及耐药性分析[J].实用心脑肺血管病杂志,2018,26(2):72-75.
[16]罗宣萍,程永素,黄冰,等.肺结核患者呼吸道感染病原菌分布及耐药性研究[J].中华医院感染学杂志,2018,28(6):859-862.
[17]朱紫叶,方明,张体华,等.2014-2018年睢阳区肺结核病流行病学分析及病原菌特点[J].中国病原生物学杂志,2020,15(7):823-826,829.
[18]郝迎军,郭鹏波,王延乾,等.306株结核分枝杆菌耐药情况及菌型分析[J].中国病原生物学杂志,2020,15(3):346-350.
[19]寇艳,纪风兵,范凌,等.肺结核合并肺部感染病原菌特征及耐药性分析[J].公共卫生与预防医学,2019,30(4):121-123.
[20]叶菊英,胡晓波.肺结核患者合并社区获得性肺炎的病原菌分布与耐药菌分析[J].中国卫生检验杂志,2019,29(11):1309-1311.
(收稿日期:2021-04-22) (本文编辑:张明澜)

