盆底肌康复训练联合心理护理干预对产后压力性尿失禁患者的影响
古彩茹
(广东省兴宁妇幼保健计划生育服务中心产后康复中心,广东梅州 514500)
产后压力性尿失禁是女性产后常见的并发症之一,是指产妇产后由于咳嗽、喷嚏、大笑等使腹压增高的行为而出现的不自主溢尿的症状, 易使其出现焦虑、抑郁等不良情绪,严重影响患者的身心健康,降低其生活质量。 产后压力性尿失禁的影响因素较多,包括心理因素、身体状况、分娩时盆底韧带过度紧张、相关肌肉过度伸展等,导致盆底组织松弛。 产妇出现产后压力性尿失禁后,需要及时接受诊治,科学有效的治疗和护理能增强患者的盆底肌力, 加快恢复的速度。 临床对产后尿失禁患者常进行盆底肌康复训练,以提升其盆底肌力水平为目标, 增强盆底肌肉功能,改善临床症状,减少产后感染等不良事件的发生。 然而在治疗过程中,患者的情绪波动较大,常出现不同程度的负性情绪,失去治疗的信心,加之患者自尊心受挫,出现康复训练依从性差等表现,影响康复进程。因此,临床可以在盆底肌康复训练基础上加入心理护理干预,以帮助疏导患者的负面情绪,减轻其心理压力和负担,消除其对康复训练的抵触情绪,为康复治疗和护理服务的开展创造良好的条件,进而加快疾病恢复的速度[1]。 基于此,该文选取该院2020 年9—11月收治的产后压力性尿失禁患者为研究对象,观察盆底肌康复训练联合心理护理干预的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的产后压力性尿失禁患者62 例为研究对象。 纳入标准:沟通、表达和理解能力正常;了解研究内容并签署书面同意书;依从性好;足月单胎产妇。 排除标准:合并心理障碍,且有精神疾病史;合并心、肝、肾器官功能不全;神志意识模糊。 将患者按照随机数字表法分为两组, 每组31 例。 对照组年龄21~38 岁,平均年龄(33.20±1.70)岁,孕周37~41 周,平均孕周(38.20±1.10)周;观察组年龄22~37 岁,平均年龄(33.40±1.60)岁,孕 周37~41 周,平 均 孕 周(38.40±1.00)周。 两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。 该研究已申报该院医学伦理委员会并获得批准。
1.2 方法
对照组开展盆底肌康复训练。先对产妇的盆底肌肉情况进行评估,结合产妇的实际情况制定出相应的方案,在锻炼之前,需要告知产妇锻炼的意义,提升其配合度,使其主动接受锻炼。 根据产妇的身体状况制定出优质的饮食方案,以高营养食物为主,提升其身体素质。(1)运动锻炼。锻炼项目主要包括盆底肌肉唤醒、收缩力训练,在锻炼之前,嘱咐产妇排空膀胱,体位选取截石位,下肢自然弯曲,全身放松,肛门收缩和放松频率与呼吸频率相同,并在呼气时放松,每次时间为10 s, 锻炼时长控制在每次30 min 左右, 每天3~4 次,共锻炼3 周;在锻炼过程中指导产妇掌握正确的锻炼方法,纠正其错误行为,并遵循劳逸结合的原则,避免产妇出现过度劳累的情况,提升训练效果。(2)采用神经肌肉刺激治疗仪(ELECTRONIC CONCEPT LIGNON INNOVATION,型号:PHENIX USB 4,国械注进20172211964) 对患者进行电刺激治疗,设定相关参数,调节波宽,功率设为250~500 mA 为宜,频率设为50 Hz 左右,电刺激时间间隔5~30 s,在电刺激之前,需要让产妇排空膀胱,体位取截石位,常规消毒后,将探头电极放到患者阴道中,逐渐增加电流频率,选择循环模式,时间控制为25~30 min,每周3次,共干预3 周。
观察组在对照组基础上联合心理护理。 (1)产妇产后出现压力性尿失禁后,生活质量下降,且焦虑、抑郁等负面情绪明显,压力较大。 护理人员应主动与产妇及家属进行密切沟通交流,保持态度和善,语言亲切,在交谈的过程中了解产妇心理状态,注重对其隐私的保护,尽可能地获取到产妇的信任和支持,帮助其树立早日康复的信心;对产妇的心理问题和个性心理特点进行分析,并询问产妇的情况,进行对应的指导,在指导中尽可能地减轻产妇的心理压力,满足产妇的合理需求,让产妇保持舒适、轻松的心态,配合治疗。(2)鼓励家属和朋友给予产妇足够的陪伴与支持,协助其进行康复锻炼等,促使其以良好的心态应对护理治疗工作。 (3)要求产妇积极参加医院组织的相关活动,在活动中,增加彼此之间有效的交流,提升身心健康。 每次30 min 左右,共干预3 周。
1.3 观察指标
(1)对比两组患者护理前后的盆底肌力水平。 阴道无收缩为0 级;肌肉轻微震颤,收缩1 次,时间1 s为I 级; 阴道收缩不完全, 收缩2 次, 时间2 s 为II级;阴道收缩完全没有抵抗力,收缩3 次,时间3 s 为III 级;阴道收缩完全,存在轻微抵抗,收缩4 次,时间4 s 为IV 级;阴道收缩完全存在,存在持续抵抗力,收缩次数≥5 次,时间≥5 s 为V 级[2]。
(2)对比两组患者的尿动力学指标,包括最大尿流率、漏尿点压、尿道最大闭合力、尿道最大测量压[3]。使用尿动力学分析仪进行检查,连接传感器,使用专用肛管和尿管对残余尿进行测定,膀胱内注入生理盐水,观察患者的感受,机器检测膀胱内压、腹压;膀胱充盈一半时,指导患者咳嗽,计算漏尿点压;计算患者排尿时尿流率。
(3)心理状态:使用抑郁自评量表(self-rating depression scale,SDS)和焦虑自评量表(self-rating anxiety scale,SAS)对患者的心理状态进行评估,均包括20 项,每项1~4 分,分数×1.25 为标准分,总分100分,分数越高说明患者的焦虑、抑郁程度越深,心理状态越差。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析,计数资料与计量资料分别采用[n(%)]和(±s)表示,分别行χ2与t 检验,等级计数资料行秩和检验。 P<0.05 表示差异有统计学意义。
2 结 果
2.1 对比两组盆底肌力水平
护理前,两组的盆底肌力水平比较,差异无统计学意义(P>0.05);护理后,观察组的盆底肌力水平优于对照组,差异有统计学意义(P<0.05)。 见表1。
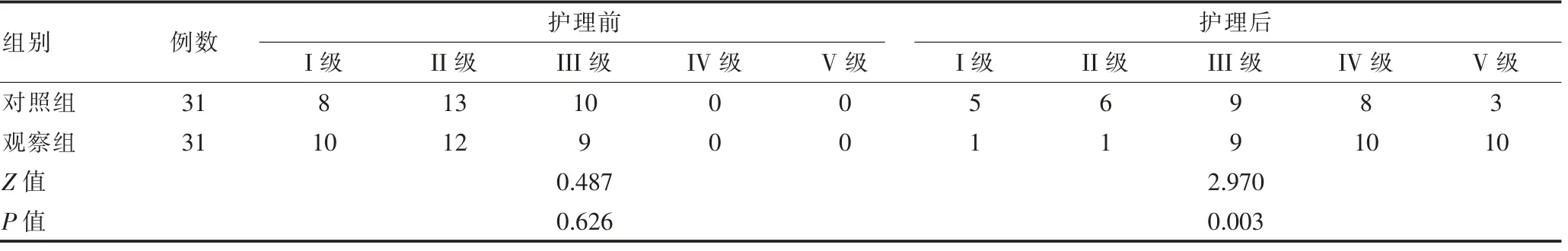
表1 两组盆底肌力等级比较(n)
2.2 对比两组尿动力学水平
护理后,观察组的最大尿流率、漏尿点压、尿道最大闭合力、尿道最大测量压均高于对照组,组间差异有统计学意义(P<0.05)。 见表2。
表2 两组尿动力学水平比较(±s)
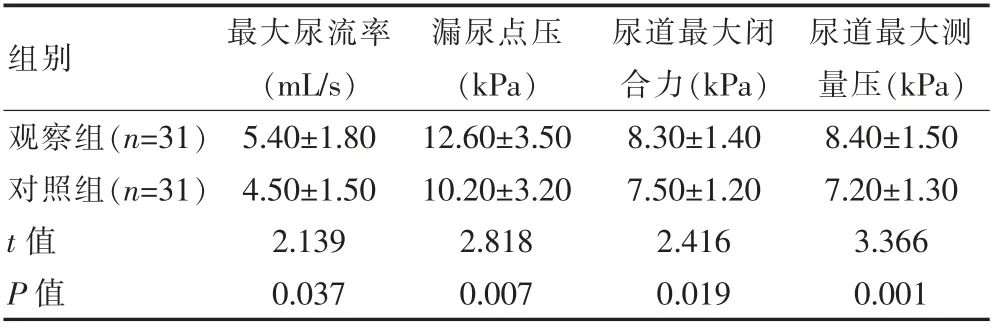
表2 两组尿动力学水平比较(±s)
组别最大尿流率(mL/s)漏尿点压(kPa)尿道最大闭合力(kPa)尿道最大测量压(kPa)观察组(n=31)对照组(n=31)t 值P 值5.40±1.80 4.50±1.50 2.139 0.037 12.60±3.50 10.20±3.20 2.818 0.007 8.30±1.40 7.50±1.20 2.416 0.019 8.40±1.50 7.20±1.30 3.366 0.001
2.3 对比两组心理状态
护理前,两组患者的SDS、SAS 评分比较,组间差异无统计学意义(P>0.05);护理后,观察组患者的SDS、SAS 评分均低于对照组,组间差异有统计学意义(P<0.05)。 见表3。
表3 两组心理状态比较[(±s),分]

表3 两组心理状态比较[(±s),分]
组别SAS 评分护理前 护理后SDS 评分护理前 护理后观察组(n=31)对照组(n=31)t 值P 值75.60±5.20 74.40±5.50 0.883 0.381 30.90±4.50 35.10±6.00 3.118 0.003 73.60±5.90 73.50±6.20 0.065 0.948 37.2±5.50 43.1±6.00 4.036 0.000
3 讨 论
临床调查发现[4],女性人群出现尿失禁的占比在23%~45%,出现严重尿失禁的占比在7%左右,且大部分的严重尿失禁为压力性尿失禁, 尤其对产妇来说,由于受到产次、分娩方式、年龄等因素的影响,进一步增加了产后压力性尿失禁的发生风险,其在产妇中的发生率在30%左右,尤其是在产后2 个月内,发生率高达38%,对产妇的心理、生理等方面均造成负面影响,易使其出现抑郁、焦虑等情绪,因此临床需要及时开展有效的干预,降低不良因素对产妇康复进程的影响[5-6]。
盆底肌康复训练能够改善产后压力性尿失禁患者的盆底肌肉状况,提升盆底肌力等级,改善尿动力学水平,降低尿失禁症状对患者的影响,改善其生活质量[7]。在盆底肌康复训练中,缩肛等运动锻炼主要对患者盆底肌进行训练, 提升肛门附近肌肉的支撑力;增加尿道的阻力,提升患者对排尿的控制能力。 同时联合神经肌肉电刺激治疗, 可刺激患者相关神经细胞,提升交感神经的兴奋度,增强肌肉的收缩功能;刺激迷走神经,增强膀胱收缩功能,改善疾病症状。通过盆底肌康复训练,患者的盆底肌血液循环得到明显改善,盆底肌的紧张度和收缩能力显著提升,血液供应量增多,局部血液循环加快,可提高受损伤神经细胞的恢复速度,增加神经肌肉的兴奋度,提升盆底肌的收缩能力,改善盆底肌肉张力,增强患者控制排尿的能力[8]。 运动锻炼与神经肌肉刺激治疗仪共同作用于患者尿道括约肌,以增强括约肌肌力,提升排尿反射的控制力,恢复交感神经的兴奋性。 但临床疗效不理想,患者的心理压力依然较大,易出现复发等情况。产妇产后临床仍需重视对其相应的心理健康状况与盆底肌功能状态等保健工作,关注盆底肌等部位的恢复情况, 并根据其具体情况进行对应的心理康复指导,提高产妇的依从性,加快盆底组织功能恢复。心理护理干预是结合患者的情绪开展相应的心理指导,极大程度上减轻了患者的焦虑、自卑等不良感受,消除其负面情绪,提升心理防御能力。在心理疏导过程中,医生对患者的情绪、反应等进行分析,开展个性化护理,疏导其不良情绪,以加快患者的身心康复进程,减轻其焦虑、抑郁程度,降低不良反应对患者的负面影响,从而使其调整到健康的心理状态[9]。心理护理可减轻患者的负面情绪,为其树立目标导向,以提高患者康复锻炼依从性,同时联合盆底肌康复训练,起到协同增效的作用,共同改善患者盆底肌肉群状况,促进盆底肌肉收缩、舒张能力恢复,加快血液回流,调节细胞新陈代谢,恢复患者阴道、膀胱及盆底肌肉的弹性,增加膀胱容量,以提升患者储尿能力,加快盆底肌的恢复。
盆底肌康复训练联合心理护理将产妇的盆底肌力和尿动力学水平及焦虑、 抑郁评分作为参考标准,根据产妇的实际情况,制定出相应的护理方案,以加快疾病的恢复速度[6]。 该研究结果显示,护理后,观察组的盆底肌力水平、最大尿流率、漏尿点压、尿道最大闭合力、尿道最大测量压以及焦虑、抑郁评分均明显优于对照组(P<0.05)。 说明在临床康复中,盆底肌康复训练联合心理护理的效果显著, 可降低患者的焦虑、抑郁情绪,且在训练中未见患者出现不良事件,安全度高、花费少,值得临床推广应用[10]。
综上所述,盆底肌康复训练联合心理护理干预可加快产后压力性尿失禁患者的恢复速度,改善盆底肌肉状况,减轻其心理压力,优势显著。

