腰硬联合阻滞麻醉对重度子痫前期剖宫产患者应激反应、血流动力学及母婴结局影响
付 强 周 莹 胡 涛 陈 勇 池小薇
四川省成都市第三人民医院(610031)
子痫前期随着病情发展可导致患者出现多脏器衰竭,威胁产妇和胎儿生命安全[1]。5%孕妇孕期可出现子痫前期,本身存在高血压、血管性疾病孕妇更易出现[2]。对于重度子痫前期患者剖宫产是临床救治的重要手段,如何选择麻醉方式直接影响到手术过程以及母婴预后。以往研究提出,使用腰硬联合阻滞麻醉在子痫前期产妇剖宫产手术中可获得较佳效果,且安全性较高[3]。因此,本文收集行剖宫产手术的重度子痫前期患者临床资料,分析腰硬联合阻滞麻醉对术中患者应激反应、血流动力学及母婴结局的影响。
1 资料与方法
1.1 一般资料
回顾性收集本院2017年1月—2019年6月收治的115例重度子痫前期行剖宫产患者临床资料。纳入标准:①符合重度子痫前期相关诊断标准[4];②孕周≥34周,单胎妊娠;③凝血功能正常;④符合剖宫产和硬膜外麻醉指征;⑤临床资料完整;⑥孕妇及家属均签署知情。排除标准:①存在心、肝、肾等严重病变者;②合并低血容量;③胎盘前置、胎盘早剥;④麻醉药物过敏者;⑤手术不耐受者;⑥术前胎心监护显示胎儿宫内窘迫。本研究经本院伦理委员会审批。根据麻醉方式不同分为对照组(硬膜外麻醉)和联合组(腰硬联合阻滞麻醉)。
1.2 麻醉方法
两组患者均常规术前检查,进入手术室后建立上肢静脉通路并给予面罩吸氧。①对照组使用硬膜外麻醉,患者侧卧位,常规消毒麻醉部位,以L2-L4脊椎节段间隙进针到硬膜外腔,置管后将患者体位变换为平卧位,注射5ml 2% 盐酸利多卡因(湖北天药药业股份有限公司,5 ml)麻醉诱导,观察患者麻醉状况,若5min内未出现蛛网膜下隙麻醉征给予盐酸布比卡因注射液5ml(上海禾丰制药有限公司,5ml)和利多卡因5ml维持麻醉平面T8水平后行剖宫产手术治疗。术后常规抗炎、抗感染等对症治疗,观察患者生命体征变化,及时处理并发症。②联合组使用腰硬联合阻滞麻醉,患者侧卧位,常规消毒麻醉部位,以L2-L4脊椎节段间隙进针到硬膜外腔,腰麻针到蛛网膜下腔拔出针芯,在脑脊液流出时将1ml葡萄糖注射液与1.5ml 0.75%布比卡因注射液注入;在腰麻针退出后,硬膜外置管将患者转为平卧位,余步骤与对照组相同。当收缩压下降幅度超过基础值30%时,给予麻黄碱静脉注射升压治疗。
1.3 观察指标
患者围手术期间应激反应、血流动力学指标变化情况以及麻醉效果、母婴结局、不良反应情况。①围手术期应激反应指标,分别于麻醉前、手术后即刻、术后12h、术后24h取患者外周血使用全自动化学分析仪器检测血糖、皮质醇、胰岛素;②血流动力学指标,分别于麻醉前、麻醉平稳、手术开始、胎儿娩出、手术结束时检测舒张压(SBP)、收缩压(DBP)、心律(HR);③麻醉效果,起效时间(平头针刺激皮肤,用药后1次/min行5次后改为1次/2min,以患者无刺痛感反应为准)、最高阻滞水平时间(麻醉过程中全程记录阻滞水平固定时间,同阻滞水平出现的时间,对比最高阻滞水平出现的时间差异)、麻黄碱用量;④母婴结局,新生儿出生后1min和5minApgar评分、脐动脉血气、窒息率;⑤不良反应,呕吐、寒战、低血压(动脉DBP <90mmHg,SBP <60mmHg)、牵扯感。
1.4 统计学方法
2 结果
2.1 一般资料
对照组56例,年龄(28.5±3.1)岁(23~38岁),孕周(35.5±1.9)周(34~39周),体重(70.3±2.7)kg(60~80kg);联合组59例,年龄(28.7±3.4)岁(23~39岁),孕周(35.7±1.6)周(34~39周),体重(70.6±2.5)kg(61~80kg)。两组无差异(P>0.05)。
2.2 不同时期应激反应
两组麻醉前应激反应指标无差异(P>0.05);手术后即刻、24h、48h两组应激指标水平均有所升高,但联合组低于对照组(P<0.05)。见表1。
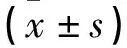
表1 两组不同时期应激反应指标比较
2.3 不同时期血流动力学指标
在麻醉前、麻醉平稳、手术开始时两组SBP、DBP、HR比较无差异(P>0.05);麻醉平稳、手术开始、胎儿娩出、手术结束时,两组SBP、DBP值均低于麻醉前(P<0.05),联合组与对照组在麻醉平稳、手术开始时SBP及DBP值无差异(P>0.05),胎儿娩出、手术结束时联合组SBP及DBP高于对照组(P<0.05);两组HR值在麻醉平稳、手术开始、胎儿娩出时均高于麻醉前,手术结束后低于麻醉前(P<0.05),联合组HR值胎儿娩出时低于对照组、手术结束时高于对照组(P<0.05)。见表2。
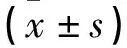
表2 两组不同时期血流动力学指标比较
2.4 麻醉效果
联合组麻醉起效时间(2.3±1.4 min)、最高阻滞水平时间(8.5±3.5 min)均低于对照组(6.3±1.5 min、16.3±3.2 min),麻黄碱用量(12.31±2.10 mg)高于对照组(7.55±1.22 mg)(t=14.615、12.414、14.760,均P<0.001)。
2.5 新生儿结局
联合组婴儿出生后1min、5min Apgar评分、PH值、PO2均高于对照组,新生窒息率、PCO2值低于对照组(P<0.05)。见表3。
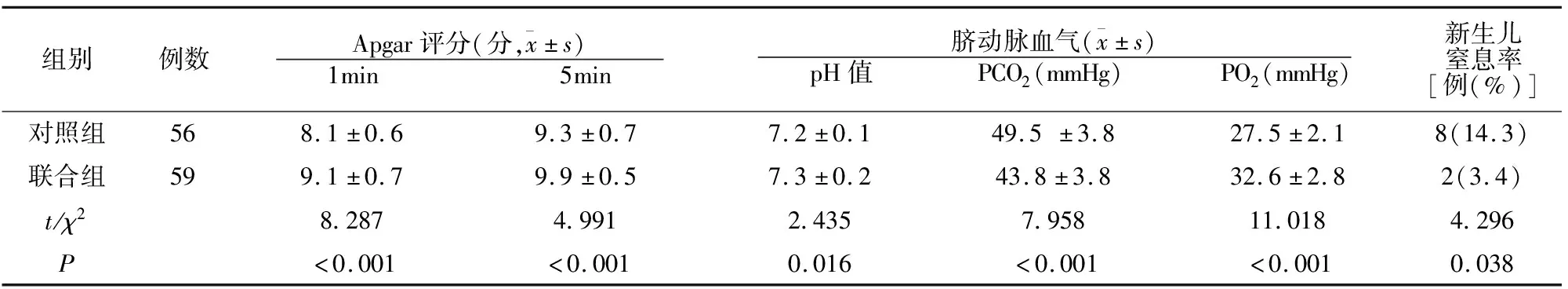
表3 两组新生儿结局比较
2.6 不良反应情况
联合组不良反应总发生率低于对照组(P<0.05)。见表4。
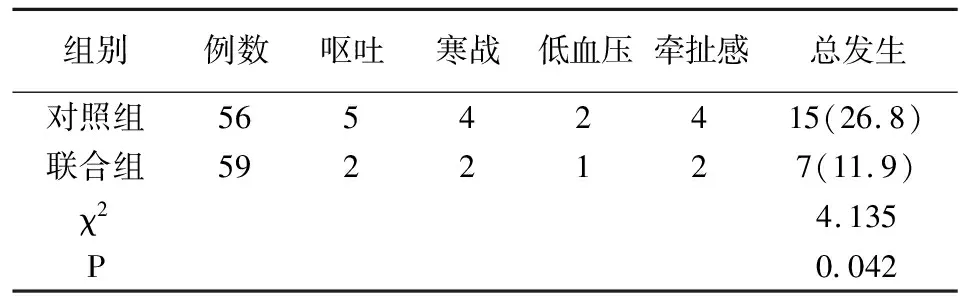
表4 两组不良反应情况比较[例(%)]
3 讨论
子痫前期的病理进展导致孕妇在剖宫产术后易出现血压剧烈波动的情况,可造成患者重要器官缺血,进而导致母婴损伤[5]。因此,在手术治疗过程中如何选择有效镇痛、麻醉方式是目前临床研究热点。
在临床中有腰麻、连续硬膜外麻醉以及腰硬联合阻滞麻醉3种主要麻醉方式[6]。其中单纯腰部麻醉起效快、麻醉效果好,但易引起患者血流动力学波动,导致患者出现低血压、头痛等情况;对于无麻醉禁忌的妊娠期高血压者常使用连续硬膜外麻醉,对患者血流动力学影响小,麻醉后并发症发生机率低,但麻醉起效时间慢、麻醉药用量大,易出现阻滞不完全,影响胎儿娩出时间[7]。腰硬联合阻滞麻醉则是将上述两种麻醉方式结合,以往文献荟萃研究显示,腰硬联合阻滞麻醉可提高产妇满意度,对血流动力学指标影响小,母婴结局好[8]。提示联合阻滞麻醉起效快,有降低患者应激反应、稳定血压,对胎儿产生影响小,有较高安全性[9]。
皮质醇是机体应激反应中敏感指标之一,术后胰岛素、血糖升高也与手术应激有关[10]。本研究显示,两组手术后患者相关指标均较手术前升高,说明手术会导致患者出现应激反应,但联合组均低于对照组,提示有效的镇痛可减少应激反应,虽不可完全抑制但联合组抑制情况更佳。以往研究认为,一旦机体在围手术期出现应激反应,联合麻醉也不能完全抑制,需要术前预防性镇痛,避免外周神经、中枢神经敏感,可降低术后疼痛[11]。重度子痫前期孕妇血压舒张、收缩水平均高于正常孕妇,也是导致其血流动力学指标稳定性差的原因,需要使用麻黄素处理,稳定血流动力,维持血压正常[12]。心脏泵功能受心率、心肌收缩等多因素影响,是评价心衰的重要指标。在本研究中,联合组手术不同时期SBP、DBP、HR变化差异均小于对照组,提示联合组对患者围手术期血流动力学指标影响更小。脐动脉血气、Apgar评分是临床评价新生儿健康状态的可靠指标[13-14]。本研究联合组新生儿出生后1min和5minApgar评分、PH值、PO2均高于对照组,新生窒息率、PCO2值低于对照组,说明联合组方式对胎儿影响更低,且安全性高,可能与胎儿的代偿机制、患者低血压持续时间短有关。
综上所述,腰硬联合阻滞麻醉可更好抑制重度子痫前期剖宫产患者应激反应,对患者血流动力学影响更小,保障母婴结局且安全性高。

