序贯肠内外营养支持对慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者的影响
赵 雨, 杨雪钰
(平煤神马医疗集团总医院 重症医学科, 河南 平顶山, 467000)
慢性阻塞性肺疾病(COPD)是临床常见呼吸系统疾病,季节交替及感染后容易复发加重,同时合并呼吸衰竭[1]。慢性阻塞性肺疾病急性加重期(AECOPD)合并呼吸衰竭患者机体长期处于高碳酸血症、低氧血症状态,加之使用抗生素,干扰肠道微生态环境,破坏肠黏膜屏障,诱发营养不良,增加并发症发生风险,影响患者预后[2]。营养支持是改善AECOPD合并呼吸衰竭患者机体营养状况的重要方式。目前,营养支持方式包括肠内、肠外营养,其中肠内营养是经消化道予以短肽、氨基酸、整蛋白等不同类型营养素,肠外营养是静脉提供氨基酸、碳水化合物、脂肪等营养物质[3-4]。本研究探讨序贯肠内外营养支持对AECOPD合并呼吸衰竭患者的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2020年1月本院收治的AECOPD合并呼吸衰竭患者60例,按随机数字表法分为2组,每组30例。本研究经医学伦理委员会审核通过。观察组女14例,男16例; 年龄41~75岁,平均(57.56±4.24)岁; COPD病程2~15年,平均(9.05±2.14)年; 高血压7例,糖尿病8例,高血脂4例,其他11例。对照组女11例,男19例; 年龄45~78岁,平均(58.48±4.19)岁; COPD病程3~16年,平均(9.11±2.32)年; 高血压6例,糖尿病9例,高血脂5例,其他10例。2组一般资料比较差异无统计学意义(P>0.05)。
纳入标准: 符合《慢性阻塞性肺疾病基层诊疗指南(2018年)》[5]诊断标准者; 均处于急性加重期者; 动脉血氧分压低于60 mmHg者; 需营养支持者; 急性生理与慢性健康评分≥15分者; 病例资料完整者; 患者及家属均知情同意。排除标准: 伴有营养代谢内分泌疾病者; 有喉部、消化道手术史患者; 晚期恶性肿瘤者; 肠道出血、肠梗阻等疾病者; 全身代谢性疾病者; 既往严重器质性病变者; 合并气胸、肺结核的患者等。
1.2 方法
2组住院期间均接受抗感染、解痉平喘、纠正水电解质紊乱、维持酸碱平衡、祛痰等治疗,并根据患者情况予以呼吸机支持等。对照组给予肠内营养支持: 患者入院24 h内接受肠内营养支持,留置鼻饲管缓慢泵入营养混悬液(纽迪希亚制药有限公司,国药准字H20030011), 设置泵速20 mL/h, 逐渐增加至80~100 mL/h, 每间隔4 h暂停泵入0.5~1.0 h, 按时测量胃内残留量,同时评估患者胃肠道耐受情况,当胃内残留量≤100 mL且无腹胀、腹泻等不良症状,泵速增加至80~100 mL/h, 1 000~1 500 mL/d。
观察组采用序贯肠内外营养支持: 患者入院24h首先予以肠内营养支持,能量补充以104.5 kJ/(kg·d)为执行标准。肠内营养支持不足部分由肠外营养支持补充,具体方式为中心静脉置管泵注营养液,营养液由脂溶性及水溶性维生素、氯化钾、中长链脂肪乳注射液、复方氨基酸注射液等电解质及微量元素配比而成,总量为700~1500 mL, 泵速为50~80 mL/h, 完全满足患者能量标准需求时暂停营养支持。
1.3 观察指标
营养状况: 营养支持前、营养支持1周后分别采集2组清晨空腹肘静脉血5 mL, 使用ADVIA1800全自动生化分析仪检测2组血清白蛋白(ALB)、前白蛋白(PA)水平; 使用ARRAY360特种蛋白分析仪和配套试剂检测2组血清转铁蛋白(TRF)。康复指标: 记录2组机械通气时间、ICU住院时间。并发症发生率: 统计2组住院期间腹胀、应激性溃疡、呼吸机相关肺炎等发生率。
1.4 统计学分析
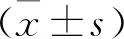
2 结 果
2.1 营养状况
营养支持前, 2组营养状况对比差异无统计学意义(P>0.05); 营养支持1周后, 2组ALB、TRF、PA水平较营养支持前高,且观察组ALB、TRF、PA较对照组高,差异有统计学意义(P<0.05)。见表1。
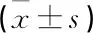
表1 2组营养状况比较
2.2 康复指标
观察组机械通气时间、ICU住院时间较对照组短,差异有统计学意义(P<0.05)。见表2。
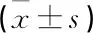
表2 2组康复指标比较 d
2.3 并发症发生率
观察组并发症发生率较对照组低,差异有统计学意义(P<0.05)。见表3。
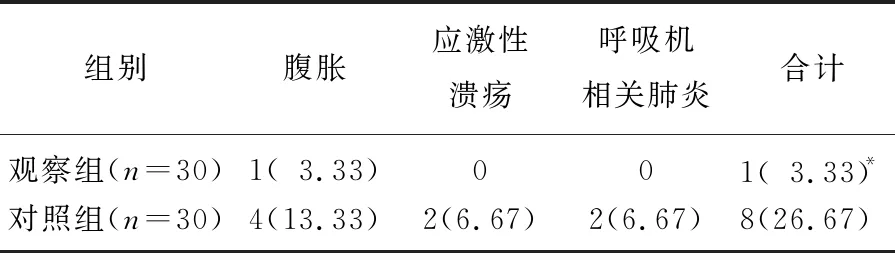
表3 2组并发症发生率对比[n(%)]
3 讨 论
AECOPD合并呼吸衰竭患者长时间使用广谱抗生素,扰乱胃肠道菌群,损伤机体消化与吸收功能[6], 机体处于应激状态,诱发营养不良,增加心力衰竭等并发症发生风险,延长住院时间[7-8]。因此予以AECOPD合并呼吸衰竭患者营养支持,改善其机体营养状况,改善预后尤为重要。
本研究结果显示,观察组ALB、TRF、PA水平显著高于对照组,表明序贯肠内外营养支持能够改善AECOPD合并呼吸衰竭患者营养状况。早期肠内营养虽能促进胃肠功能恢复,但短期内改善效果不佳,原因在于AECOPD合并呼吸衰竭患者常合并糖尿病等基础性疾病,或伴有不同程度消化道功能障碍,肠内营养支持可能引起其消化道不适,且完全肠内营养支持患者耐受性不佳[9]。序贯肠内外营养支持不仅可保护胃肠道免疫功能,还可确保机体足够营养供给,改善患者营养状况。AECOPD合并呼吸衰竭需要接受机械通气治疗,营养物质代谢速度快,容易导致营养不良,增高呼吸机相关肺炎发生风险,增加脱机难度[10]。本研究中,观察组机械通气时间与ICU住院时间显著短于对照组,并发症发生率显著低于对照组,提示与单独肠内营养支持比较,序贯肠内外营养支持能够降低AECOPD合并呼吸衰竭患者并发症发生率,缩短住院时间。肠道是人体中最大的免疫器官,对维持肠道黏膜屏障功能、改善机体免疫功能、降低并发症发生风险具有重要意义[11]。肠内营养可将黏膜细胞的结构、功能维持在正常水平,促进肠道固有菌群生长,发挥肠道黏膜的机械与生物屏障作用; 同时将肠道细胞分泌维持在正常水平,刺激胃蛋白酶和胃酸分泌,保护黏膜的免疫与化学屏障。肠外营养作为营养能量补充,可促进胃肠蠕动和胃肠道激素分泌,在维持营养底物的基础上发挥肠道淋巴细胞功能,从而保护肠黏膜,促进机体充分吸收营养物质[12-13]。肠内营养还可刺激胃肠道分泌消化液,保障内脏血液灌注量,保护肠道黏膜屏障,从而促进胃肠蠕动,降低腹胀与应激性溃疡发生率[14]。肠内营养支持对于危重患者而言可能更加有效合理,临床需遵循逐渐加量、加速、由稀到浓的原则。序贯肠内外营养支持发挥协同作用为患者细胞代谢提供一定营养物质基础,纠正机体紊乱,提高患者免疫力,有效增强患者抵抗力,降低呼吸机相关肺炎等并发症发生风险,从而缩短机械通气及住院时间,加快患者康复进程。杜燕等[15]研究结果显示,肠内、肠外联合营养支持能够改善重症患者机体营养水平,降低并发症发生率,与本研究结果相符。
综上所述, AECOPD合并呼吸衰竭患者接受序贯肠内外营养支持,可改善机体营养状况,提高机体免疫能力,降低并发症发生风险,且可缩短机械通气时间及住院时间。本研究存在不足:样本量较小,周期较短,观察指标较少,还需进一步深入研究。

