导管射频消融在持续性心房颤动合并射血分数值降低的心力衰竭患者中的应用∗
宋卫锋 陈珂 马继芳 臧小彪 王现青 高传玉
心力衰竭(简称心衰)和心房颤动(简称房颤)二者具有类似的危险因素和病理生理过程,心衰合并房颤的患者临床上往往预后较差,临床上最常见以药物保守治疗为主,但是患者对药物治疗反应欠佳,且不良反应较多。近期公布的CABANA 试验的亚组分析发现,心衰合并房颤的患者能从导管消融中真正获益[1]。但是临床上,介入医生往往会因为对合并心衰的房颤患者的射频消融的成功率和安全性有所顾虑而放弃导管消融。笔者评价持续房颤合并射血分数值降低心衰患者行导管消融的有效性和安全性,以及对远期心衰症状及心功能的影响。
1 资料与方法
1.1 研究对象及分组 入选2015 年1 月至2018年3月在河南省人民医院心脏中心住院的经过规范药物优化治疗后左室射血分数(LVEF)<0.50的房颤患者58例,其中男44例,女14例,年龄[65.6±5.3(5~78)]岁。持续性房颤定义为房颤持续时间大于7天,通过药物转复未成功者。患者NYHA 心功能分级Ⅱ~Ⅳ级。临床上一般认为LVEF≤0.35的患者临床预后较差,猝死风险相对较高。根据LVEF值将患者分为两组,A 组(n=42):LVEF>0.35,B 组(n=16):LVEF≤0.35。排除标准:①瓣膜病性房颤;②心脏外科术后房颤;③有抗凝禁忌或左房血栓;④甲状腺机能亢进。
1.2 术前准备 所有患者术前均经过优化药物治疗,改善心衰症状,术前服用华法林抗凝者,入院后继续应用,监测国际标准化比值(INR)不超过2.0,术前未进行抗凝治疗者,入院后给予达比加群酯110 mg 每日两次口服,术前12~24 h 停止服用。所有患者术前1~2天均行经食管彩超或左房肺静脉CTA 排除左房血栓。入院时常规查血常规、肝肾功能、电解质、B型脑利钠钛(BNP)、甲状腺功能、超声心动图、动态心电图、门控心肌ECT 等。所有患者术前均签署手术知情同意书。
1.3 射频消融 穿刺左股静脉,送入可调弯10极电极(DYNA MIC,美国Bar d公司)至冠状静脉窦。穿刺右股静脉2次,分别送入2极电极至右室心尖部,送入Swartz L1长鞘(St.Jude Medical Inc.)后行房间隔穿刺。穿刺成功后,立即按照100 U/kg静脉给予普通肝素抗凝,之后根据激活的凝血酶原时间(ACT)抗凝,ACT 目标值为250~350 s。在Carto-3三维电解剖标测系统指导下应用Lasso构建左房三维解剖模型。
导管消融策略:采用经“2C3L”术式,均采用压力盐水灌注导管(NaviStar Ther mocool T M)行环双肺静脉前庭线性消融(CPVI)术,肺静脉隔离为手术的主要终点。随后继续行左房顶部线、二尖瓣峡部线、三尖瓣峡部线线性消融,直至消融线完整。消融后若仍为房颤,则静脉给予力月西镇静后,给予200 J同步直流电复律恢复窦性心律(简称窦律)。如果消融过程中,房颤转为房性心动过速,则给予激动标测及消融。术后应用Lasso及起搏心律下验证肺静脉完全隔离;验证二尖瓣峡部线、三尖瓣峡部线、左房顶部线阻滞情况后,结束手术[2]。
术后抗凝方案:术前服用华法林抗凝者,术后次日开始应用华法林抗凝,维持INR2.0~3.0之间;术前应用达比加群酯者,术后次日早晨开始服用,应用至术后3 个月。若患者CHA2DS2VASc评分≥2分,术后需要长期终身抗凝。
术后抗心律失常方案:若患者无应用胺碘酮禁忌,则术后应用胺碘酮3个月;若有胺碘酮禁忌,则应用普罗帕酮3个月。
1.4 围手术期并发症观察 血管并发症(穿刺处血肿、动静脉瘘);血栓栓塞(短暂性脑缺血发作、卒中和/或系统性栓塞);膈神经麻痹;心包积液;急性心衰;动静脉瘘的发生情况。
1.5 术后随访 每位患者均随访至术后18个月,于术后3、6、12、18个月行24 h动态心电图检查及心脏彩超检查(左房内径、左室内径、LVEF 值),监测有无房性心律失常包括(房颤、心房扑动或房性心动过速)的发生,同时患者自觉有房颤复发的症状时立即行心电图及动态心电图检查。早期消融复发的定义为:在术后窗口期以内,出现持续时间≥30 s的房颤发作。晚期消融复发的定义为:在术后窗口期(术后前3个月)以后,出现持续时间≥30 s的房颤发作。
1.6 统计学处理 应用SPSS13.0软件进行统计学分析,正态分布计量资料以均数±标准差(¯x±s)表示,组间比较应用t 检验;偏态分布资料以中位数(P25,P75)表示,组间比较用秩和检验;计数资料用率(%)表示,用χ2检验比较。以P<0.05为差异有显著性。
2 结果
2.1 两组患者一般临床资料的比较 两组患者的年龄、性别比无差异。与A 组相比,B 组患者的房颤持续时间更长,CHA2DS2VASc评分更高(P<0.05),见表1。B组患者的左房内径更大(P<0.05),见表2。
2.2 两组围手术期主要并发症比较 血管并发症:A 组患者股静脉穿刺处血肿1例,动静脉瘘1例,发生率4.8%;B组穿刺处血肿1例,发生率6.3%,两组无差异。A 组1例出现短暂性脑缺血发作,两组无差异;两组均未发生膈神经麻痹、心包积液、心房食管瘘等严重并发症,也未出现急性心衰。
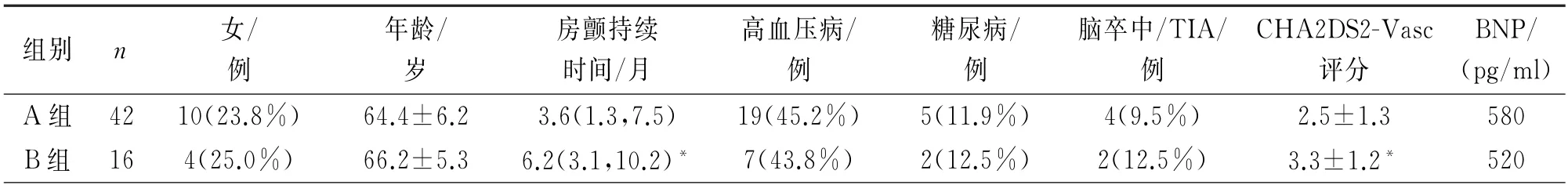
表1 两组患者基线资料比较
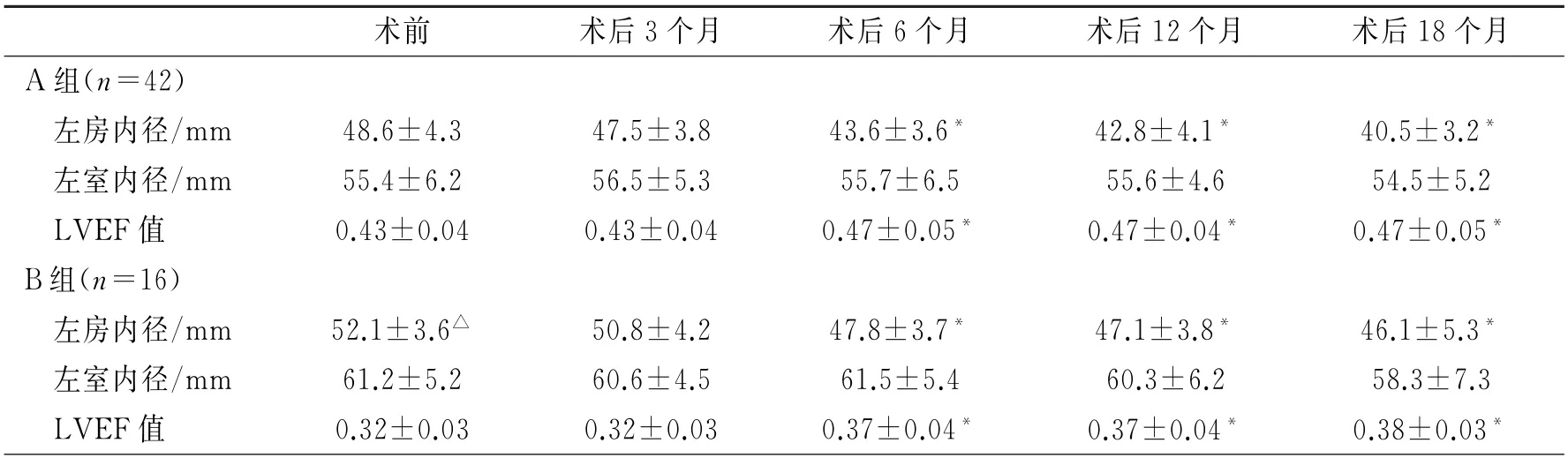
表2 两组患者术前术后心功能比较
2.3 两组手术复发率的比较 与A 组比较,B组的早期、晚期复发率均较高[31.2%(5/16)vs 23.8%(10/42),37.6%(6/10)vs 28.6%(12/42),P 均<0.05]。
2.4 两组患者术后心功能随访 所有患者均随访18个月。两组术后3个月随访时,心功能参数(左房内径、左室内径、LVEF 值)较术前均未见明显改善;术后6个月随访时左房内径、LVEF值开始较术前均明显改善(P<0.05),左室内径较术前均未见明显改善,见表2。
3 讨论
2019AHA/ACC/HRS房颤管理指南指出:对于LVEF降低型心衰且有症状的房颤患者,房颤导管消融以降低死亡率、减少心衰住院治疗可能是合理的(IIb,B-R)[3]。心衰合并房颤的理想治疗目标是恢复窦律,Kato等[4]通对18例LVEF<0.35的心衰合并房颤进行了导管消融,随访21 个月后发现,61%的患者能够有效地维持窦律,且患者术后LVEF和心功能得到明显改善。本研究也发现,对于房颤合并心衰的患者,导管消融在维持窦律方面成功率依然较高,且导管消融治疗可以更好地改善患者的左室功能,缓解心衰症状。文献报道,这部分患者术后的心衰再住院率、远期病死率以及心血管疾病死亡率均显著降低[5-6]。这可能与恢复窦律和减轻心衰患者的房颤负担可使重构逆转和LVEF恢复有关,同时也与减少抗心律失常药物应用从而降低了抗心律失常药物的副作用,提高心率变异性和逆转重塑心房心肌病,改善血流动力学参数等机制有关[7-8]。2018 年公布的导管消融治疗房颤合并心衰CASTLE-AF试验,研究中纳入的房颤类型不但包含阵发性房颤,而且包含持续性房颤,试验显示无论在死亡和心衰住院治疗的硬终点方面,还是在心率或节律控制方面,导管消融优于传统药物治疗。尽管对于心衰合并持续性房颤患者而言,可能需要多次消融才能恢复窦律,但是导管消融仍可作为心衰合并房颤患者的一线治疗[9]。
尽管如此,在实际临床处理过程中,临床医生往往会因对房颤合并心衰特别是重度心衰导管消融的风险和患者的耐受性有顾虑而采用药物保守治疗。对房颤合并心衰患者的安全性强调至关重要,因为需要关注对这部分人群进行导管消融是否会抵消导管消融带来的益处。本研究中,LVEF>0.35组患者股静脉穿刺处血肿1例,动静脉瘘1例,发生率4.8%;LVEF≤0.35 组穿刺处血肿1 例,发生率6.3%;LVEF>0.35组1例出现短暂性脑缺血发作;其他并发症如膈神经麻痹、心包积液、心房食管瘘等并发症均未发生。值得注意的是,两组围手术期均未出现急性心衰等并发症,笔者认为可能与术前规范应用药物纠正心衰症状,由经验丰富的术者完成手术,术者严格控制液体量及充分镇痛、镇静有关,也可能与样本量较少有关。急性肺水肿或心衰加重可能是此类患者行导管消融需要特别注意的问题,因此建议尽量缩短手术时间、由经验丰富的术者进行手术以降低急性心衰风险。
本研究发现,导管消融持续性房颤合并LVEF值降低心衰手术成功率依然相对较高,安全性良好,能明显改善患者患者症状及左室功能。本研究的局限性在于:①样本量过少,需要扩大样本量进一步研究;②没有评价导管消融对房颤合并心衰患者再住院率、发病率和死亡率等更加有说服力指标的影响。

