精简眼科手术前常规检查:大数据时代的契机和挑战
赖伟翊,王珣,赵兰琴,林浩添,2
(1.中山大学中山眼科中心,眼科学国家重点实验室,广州 510060;2.中山大学精准医学科学中心,广州 510080)
在医学各学科中,对患者进行手术治疗前,除了与本次主要诊断疾病相关的检验检查,常常还开具评估一般身体情况和手术风险的常规检查,包括血常规、血生化、凝血功能、常见传染性疾病筛查、尿常规、胸部X线检查、心电图等。种类繁多的术前检查不仅给患者带来不便,延长了疾病治疗流程,也在一定程度上增加了医疗费用,给医疗保障系统带来了负担。但出于保证医疗质量和患者安全的目的,对所有手术患者开具近乎无差别的术前常规检查处方,仍是目前阶段绝大多数医院的普遍做法。从现象成因来看,医疗传统和法律法规的要求是重要原因之一;同时也有部分医生开具术前检查是因为认为其他医生需要,例如眼科医师常常因为认为麻醉科或内科医师需要而开具大量术前检查,即使他们自己并不重视这些检查结果[1-2]。且对大多数外周器官、只可能极少量失血的择期手术而言,给大量患者开具术前常规检查的经济成本较高,开具这些术前检查也对指导医疗决策、减少医疗不良事件没有显著影响。
本文将从2个角度对有关常规术前检查效率的既有研究进行回顾:一是术前常规检查对低风险择期手术安全的影响及其所带来的经济负担;二是合理控制术前检查数量的现有方法和效果,并进一步探讨在大数据时代,能否通过机器学习的方式方法,以眼科为例,对现行的术前检查模式进行改进(图1)。

图1 本文内容结构Figure 1 Content structure flowchart
1 术前常规检查对低风险择期手术安全的影响及其所带来的经济负担
自20世纪末开始,已有学者发现术前常规检查对一些低风险手术的安全性和医疗不良事件发生率并无影响。例如美国梅奥诊所[3]早在1988年就通过回顾各类择期手术患者术前实验室检查结果,发现术前实验室检查异常与医疗不良事件发生之间并无显著关联,因而不再推荐对病史、体格检查无异常的择期手术患者进行其他术前常规检查。针对一些更具体专科的择期手术,也有大量研究发现术前常规检查项目与手术安全、预后并无显著关联,也不影响治疗决策。例如择期的儿童胸心外科手术术前的血液实验室检查结果并不影响治疗决策和预后,因此不必要给这些患儿开具常规的血液实验室检查[4];在泌尿外科尿道中段悬吊术患者、耳鼻喉科鼻中隔成形术患者、浸润性乳腺癌患者等多专科情景中,类似的对医疗安全、患者预后无显著影响的低效率检查也广泛存在[5-7]。
眼科是手术风险相对更低的专科,白内障手术是眼科最常见的低风险手术,有研究团队[8-11]针对常规术前检查对白内障手术安全和预后的影响进行了全面细致的研究,他们通过系统评价美国、巴西、意大利共纳入21 531例白内障手术的3项随机临床试验,发现各类医疗不良事件的发生率,包括占比最高的术中心血管事件和术后眼部不良事件的发生率,在常规术前检查组和选择性术前检查组之间并不存在显著差异,且相比于选择性术前检查,常规术前检查对是否取消手术的医疗决策也并未产生显著影响。由此可见,常规术前检查对于白内障手术而言并非必要,对其他眼科手术的价值也值得进一步研究。
尽管白内障术前检查对手术安全和预后的影响并不显著,但其却带来了沉重的经济负担[12]。Chen等[13]于2015年总结了44万接受白内障手术的患者在术前1个月接受检查的情况,结果显示:相比于之前11个月的平均水平,术前这1个月中,患者的检查花费提高了480万美元,门诊就医费用提高了1 240万美元,分别提升了42%和78%。该团队[14]后续针对42万人白内障手术队列的研究显示:该队列术前门诊就诊和检查费用达到2 270万美元,预计每年白内障术前常规检查项目共计花费美国医保费用4 540万美元。
2 合理控制术前检查数量的现有方法和效果
非临床指南要求、缺乏临床指征的术前检查在医疗实践中广泛存在。以上文提到的尿道中段悬吊术为例,经回顾性分析发现:76%的凝血功能检查、73%的血常规检查、47%的血生化检查、39%的胸片检查、21%的心电图检查均没有合适临床指征[5]。而通过个性化设计术前检查方案等多种方式控制这些术前常规检查的数量,则可明显降低医疗费用[5-7,15]。
合理控制术前检查数量最直接的方式是总结临床实践经验,通过发表声明、编写指南和专家共识等方式,以患者病史和体格检查情况为参考,推荐不同的术前检查组合。有学者[16]建议在失血风险极低的外周器官手术,应以年龄和性别为标准,针对不同患者开具不同的检查组合,40岁以下男性无需接受常规术前检查,41~64岁男性只需接受心电图检查,65岁以上男性则需要接受心电图、胸部X线检查、血常规、血生化在内的一系列术前检查。在此基础上,也有研究者[17]尝试将指南和共识以计算机软件的形式体现出来,通过输入人口学资料、病史资料和手术资料,软件自动输出应该开具的术前检查项目,如根据该指南软件的建议,减少不符合指南要求的术前检查和重复的术前检查,每1 000名患者可节约2.7万美元医疗费用。针对白内障手术,有学者[18]呼吁心电图检查应该仅在心血管疾病高风险人群中开展,而尿常规检查和凝血功能检查应该停止。而美国眼科学会[19]早在2000年就建议减少白内障手术前的常规检查项目。
但可以预见的是,必须持续大力地推广这些新理念、新标准,佐以对执业医师的指引和教育,鼓励重视术前病史采集和体格检查,方可达到理想的效果[20]。一方面大量术前检查异常可通过回顾病史和体格检查提前发现踪迹[3];另一方面,一些专科医师常常轻视病史和体格检查,因而相比于病史、一般身体状况和人口学特征,患者是否需要接受过度术前检查,与其主诊医生执业模式相关性更高[13]。有研究[21-22]表明:低风险手术前咨询心内科医生可能导致接受更多术前检查、住院时间延长和医疗费用提高;而经过麻醉科医生评估后再开具检查处方,则可以显著降低医疗费用。
为减轻医疗机构或医师个人执业习惯对过度术前检查的影响,已有一些地区性的实验通过长时间执业教育和宣传,持续降低了常规术前检查的数量和整体医疗费用[23]。例如经过数年时间减少非必要术前常规检查的倡议,加拿大亚伯达省所有择期手术患者中,术前仅13.4%接受了心电图检查,23.2%接受了胸部X线检查[24]。Mafi等[25]在美国洛杉矶2个相互独立的医学中心进行前瞻性的研究,发现与作为对照的医院相比,实验干预的医院通过眼科和麻醉科主任制定新的术前检查指南,以及质控护士协助监督等一系列干预措施,大大降低了该中心白内障手术患者接受术前胸部X线检查(从90%降至24%)、心电图(从95%降至29%)及其他常规实验室检查的比例(从92%降至37%),且即使在干预结束后的1年内这一效应仍然显著。该医院每年白内障手术量约1 000例,但从社会经济角度3年内预计可节省21.7万美元。
3 大数据和机器学习助力更个性化的术前检查方案定制
上述控制常规术前检查数量的干预方法,常常仅基于基础的统计分析和简单实践经验的总结,纳入考虑的因素较少,常常只包括年龄和简单的病史情况,对患者而言个性化程度较低;且其设计仅为了保障手术安全和降低医疗费用,忽视了术前检查对发现其他潜在健康隐患的意义和价值。开展真实世界大数据研究能综合大量人口学、病史和体格检查特征,使得为患者设计更个性化的术前检查方案成为可能。而机器学习的方法正适用于在大数据集中挖掘多变量与结局之间的关联,已被成功应用于预测各类医疗不良事件的发生,例如早产儿疾病、感染性休克、ICU中患者病情恶化以及全身麻醉过程中低氧血症的发生等[26-30]。
笔者所在中山大学中山眼科中心团队,针对如何为眼科手术患者个性化判断是否需要进行术前胸部X线检查进行了前期研究。团队回顾了2017至2019年3.4万名眼科手术患者的术前胸部X线检查结果及其相关的人口学、病史、体格检查资料,以机器学习的方式建立算法模型,预期通过人口学、病史、体格检查资料预测患者胸部X线检查发现异常的风险。推测为胸部X线检查异常低风险的患者,将来可能在术前免予接受胸部X线检查。
在研究过程中,我们依据对眼科手术安全的影响和对潜在健康风险的提示作用,将胸部X线检查结果划分为3个风险层级:1)低风险,既对眼科手术安全和治疗决策无影响,又未发现潜在健康风险,主要指未发现任何明显异常的胸部X线检查结果;2)中风险,对眼科手术安全和治疗决策无影响,但发现了潜在的健康风险,可指导患者至其他专科进一步检查的结果,例如发现性质不明的肺部结节、肺间质感染、气管移位、肺动脉段突出等问题;3)高风险,发现可能影响眼科手术安全和治疗决策的胸部X线检查异常结果,例如发现心影明显增大、活动性的肺结核感染等。由于笔者所在中山大学中山眼科中心为眼科专科医院,就诊患者大多没有循环或呼吸系统全身合并症,胸部X线检查结果为低风险的患者占比高达73.3%,更提示了在眼科专科场景,通过个性化设计精简术前检查项目不仅可为患者带来方便,提高医疗效率,还可能带来巨大的社会经济效益。
研究现阶段用于预测胸部X线检查风险程度的变量包括:1)人口学信息,包括年龄、性别、出生和居住地区、婚姻状况、职业、教育水平等;2)病史信息,眼科诊断、是否多次住院、是否吸烟、是否饮酒、其他疾病既往史等;3)体格检查和护理信息,视力和眼压情况、入院时体重指数(body mass index,BMI)、呼吸、体温、脉搏、精神状况、是否存在肢体活动障碍、能否行走入院、能否生活自理、有无跌倒坠床史等。因为中高风险度胸部X线检查样本占比较低(26.7%),研究采用上抽样的方法进行组间样本数量的平衡。最终数据集划分68%作为训练集,17%作为验证集,15%作为测试集。将这些变量纳入logistic回归进行初步变量筛选后,以随机森林模型对胸片检查所属风险度进行预测(图2)。
初步训练后的模型在训练集中对胸部X线检查中高风险和低风险的分类准确率达到99%以上,在测试集中也可达到81.2%,ROC曲线下面积0.864。为更大限度保障高龄患者群体的手术安全,实现对胸部X线检查中高风险人群的高敏感度检出,还可对模型阈值进行调整,使测试集中胸部X线检查中高风险人群检出敏感度特异度中均达到80%以上。经分析,影响分类结果权重最高的3个因素为入院时的收缩压、舒张压和BMI,印证了体格检查对个性化制订术前检查方案的重要性。此外,对分类结果的影响较大的因素还包括是否离退休人员、较好眼的视力、年龄段、文化程度、是否就诊于眼底科等。除年龄段外,这些变量传统上并不用于评估系统性的健康风险,更不影响是否开具胸部X线检查的诊疗决策,但在机器学习算法模型中成为眼科术前胸部X线检查风险分类的重要影响因素。后续如继续扩大样本量和样本来源,纳入更多有关变量,进一步提高模型分类效果,并完善对分类影响因素的解释,将有可能实质性地改变眼科术前检查模式,除胸部X线检查外,继续个性化定制原本术前常规检查的心电图、血常规等一系列检查内容。
但利用大数据和机器学习预测术前常规检查风险程度的研究,在带来改革眼科术前检查模式新契机的同时,同样存在一定掣肘,主要为以下几个方面:1)真实世界样本特征分布不均。以本研究为例,预测目标胸部X线检查中高风险样本数量明显低于低风险样本,白内障手术患者明显多于眼底手术、角膜手术患者,这些特征的不均衡使机器学习算法模型在特定亚组人群中的应用效果可能不稳定;2)医疗机构和各专科之间数据壁垒的存在。受各单位数据存储形式、标准的差异以及各方合作意愿的影响,真实世界大数据研究常常难以获得理想的数据量和广泛的数据来源,使算法模型应用范围和鲁棒性受到影响;3)高质量数据的稀缺。现实医疗环境中存在大量纸质书写的病历和护理文书,难以直接用于大数据研究。而数字化存储的数据也有大量存在录入过程纰漏和数据完整性问题,需要花费大量的人力物力进行数据的整合和清洗。随着数字化医疗实践和多中心大数据研究合作模式的成熟,这些问题都在逐步得到解决。相信在不远的未来,大数据研究将为眼科术前检查的精简和个性化设计提供更大的助力。
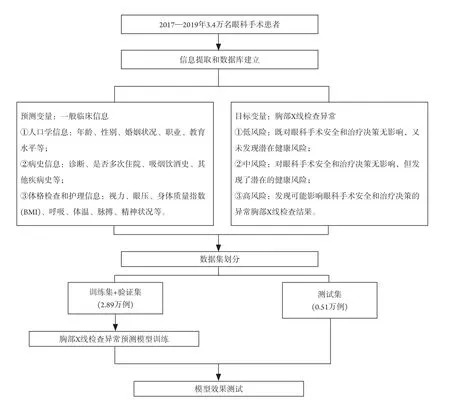
图2 研究流程图Figure 2 Study design flowchart

