超声引导下颈部迷走神经阻滞联合胸椎旁阻滞在胸腔镜手术中的应用
程 晨,范 坤,张 瑛
上海交通大学附属第六人民医院麻醉科,上海200233
传统胸腔镜手术麻醉采用双腔支气管插管全身麻醉(general anaesthesia with double lumen tube,GA+DLT)或支气管封堵器肺隔离技术,但GA+DLT 的应激反应强,术后并发症多。而非气管插管胸腔镜手术(non-intubated video-assisted thoracic surgery,NIVATS)的麻醉主要为硬膜外阻滞、胸椎旁阻滞(thoracic paravertebral block,TPVB)、肋间神经阻滞等镇痛技术复合静脉麻醉,由于能够保留患者自主呼吸,逐渐被应用于临床[1-2]。TPVB是指将局部麻醉药注射到胸部脊神经的椎间孔穿出处(即椎旁间隙处),使注射部位同侧邻近多个节段的躯体和交感神经发生阻滞[3]。迷走神经颈段经颈静脉孔出颅,在颈动脉鞘内,与颈内动脉/颈总动脉和颈内静脉伴行,经胸廓上口进入胸腔,颈段迷走神经阻滞可抑制胸腔镜手术引起的咳嗽反射。本研究旨在评估超声引导下颈部迷走神经阻滞(cervical vagal block,CVB)联合TPVB在胸腔镜下肺大疱切除术中应用的可行性和安全性。
1 对象与方法
1.1 研究对象
纳入2019 年1 月—2020 年2 月于上海交通大学附属第六人民医院东院择期行胸腔镜下肺大疱切除术患者,男女不限,年龄18~62 岁,体质量指数(body mass index, BMI) 18~25 kg/cm2, 美 国 麻 醉 医 师 学 会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅱ级。所有患者均无高血压、冠状动脉性心脏病、风湿性心脏病、先天性心脏病等心血管系统疾病史,无慢性阻塞性肺疾病、睡眠呼吸暂停综合征等呼吸系统疾病史,无既往胸部手术史,无胃食管反流病史,患者自愿参加。中途退出、术中中转开胸、术后随访失访者予以剔除。所有患者均由同一组胸外科医师完成手术。本研究获医院伦理委员会批准(审批号2019-023),所有研究对象均签署知情同意书。
采用随机数字表将患者平均分为2 组,对照组为GA+DLT 组20 例,试验组为非气管插管神经阻滞(nonintubated nerve block anaesthesia,NINBA)组20例。
1.2 麻醉方法
所有患者进入手术室后开放外周静脉,监测血压(blood pressure, BP)、 心 电 图 (electrocardiogram,ECG)、呼吸频率(respiratory rate,RR)、血氧饱和度(pulse oximetry,SpO2)。NINBA 组,予鼻导管吸氧(氧流量为2 L/min),静脉泵注右美托咪定(扬子江药业,中国)0.5 μg/kg后行神经阻滞,同时持续泵注右美托咪定每小时0.5 μg/kg。患者取健侧卧位,使用S-NERVE 便携式超声仪(SonoSite公司,美国)线阵高频探头,横置于胸锁关节与乳突连线上,颈椎C4~C7棘突水平,超声可示胸锁乳突肌、前斜角肌、甲状腺、颈总动脉(颈内、颈外动脉)、颈内静脉等结构的影像;在颈动脉与颈内静脉之间可探寻到1个圆形或椭圆形的影像,即迷走神经(图1A),用25G 穿刺针在迷走神经附近回抽无血、无气,即注射0.5%罗哌卡因(AstraZeneca公司,英国)3 mL(图1B)。使用2~5 MHz低频凸阵探头放置在胸椎棘突间,与脊柱方向垂直,探头一端置于脊柱正中线上,超声影像可示3个高回声影,从左至右分别为棘突、关节突、横突(图2A);将探头向头端移0.5 cm错开横突,在横突水平下1 cm左右即为胸椎旁间隙(图2B),沿超声探头外侧缘进针(采取长轴平面内技术),进针深度为横突水平下1 cm,回抽无血无气,即注射0.5%罗哌卡因至胸椎旁间隙,每个胸椎旁间隙注射5 mL。神经阻滞由同一麻醉医师实施。
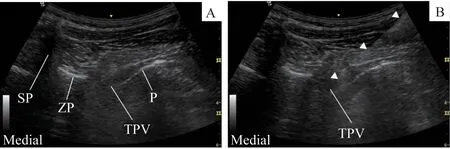
图2 超声引导下胸椎旁阻滞Fig 2 Ultrasound-guided thoracic paravertebral block
GA+DLT 组,行常规麻醉诱导,采用丙泊酚2~2.5 mg/kg、舒芬太尼0.4~0.5 µg/kg 和罗库溴铵0.9 mg/kg缓慢静脉注射,待患者肌肉松弛后插入双腔支气管导管行机械通气,采用光纤支气管镜确定正确导管位置。麻醉维持采用泵注1%丙泊酚15~20 mL/h联合吸入2%~3%七氟烷(氧流量为1.5 L/min),根据需要间断追加舒芬太尼10µg/次;机械通气参数:FiO2100%,潮气量6~8 mL/kg,通气频率10~16次/min,吸呼比1∶2,呼气末二氧化碳分压(PETCO2)35~45 mmHg(1 mmHg=0.133 kPa)。患者在术后麻醉监护室(postoperative anesthesia care unit,PACU)开始接受患者静脉自控镇痛(patient controlled intravenous analgesia,PCIA)(舒芬太尼100 μg 加生理盐水至100 mL,无负荷剂量,背景剂量2 mL/h,单次注射剂量2 mL,锁定时间15 min)进行术后镇痛。
2组患者术后根据镇痛需要予以静脉注射帕瑞昔布钠(Pfizer 公司,美国),单次40 mg,每日最高剂量不超过80 mg。
1.3 观察指标
术中观察指标包括呛咳、出血量、低氧血症、手术时间。
术后观察指标包括胸闷、运动视觉模拟评分(visual analogue score,VAS)、恶心呕吐发生率、帕瑞昔布钠使用次数、术后住院天数,以及Bruggermann 舒适评分(Bruggermann Comfort Score,BCS)[4]。
BCS:0 分为持续性疼痛;1 分为平卧安静时无痛,深呼吸或咳嗽时疼痛严重;2分为平卧安静时无痛,深呼吸或咳嗽时轻微疼痛;3 分为深呼吸时亦无痛;4 分为咳嗽时亦无痛。
1.4 统计学分析
用SPSS 19.0软件进行统计学分析。定量资料以xˉ± s表示,组间比较采用t 检验;定性资料用n(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者一般资料
2 组患者一般资料见表1。年龄、性别比、BMI、术中出血量、术中低氧血症发生情况、术中呛咳发生情况、手术时间组间比较,差异无统计学意义。
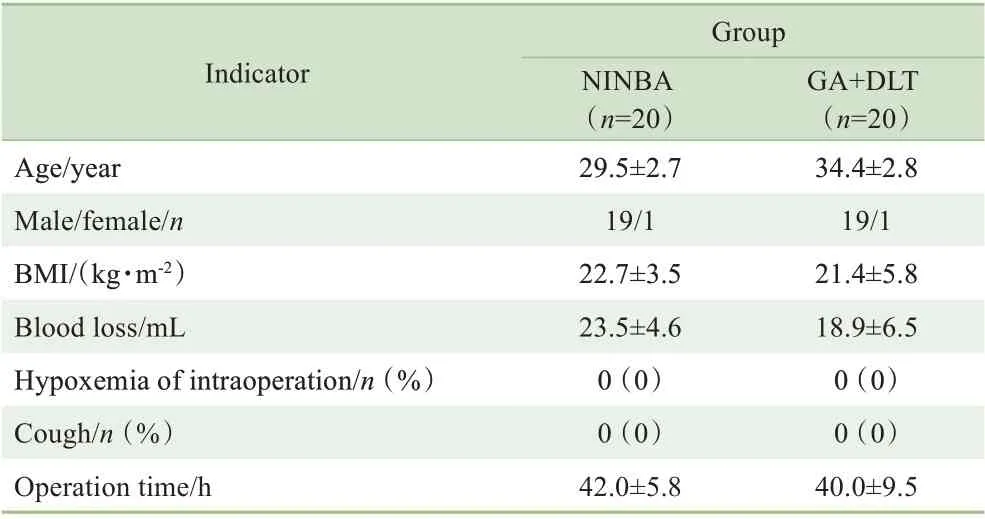
表1 患者一般资料比较Tab 1 Comparison of general data of patients
2.2 术后观察指标
术后观察指标见表2。NINBA 组患者术后运动VAS较GA+DLT 组低,差异有统计学意义(P=0.008);帕瑞昔布钠使用次数较GA+DLT 组少,差异有统计学意义(P=0.000);NINBA 组患者BCS 较GA+DLT 组明显升高,差异有统计学意义(P=0.020);2 组患者的术后住院天数,差异无统计学意义;NINBA 组患者术后无恶心、呕吐。
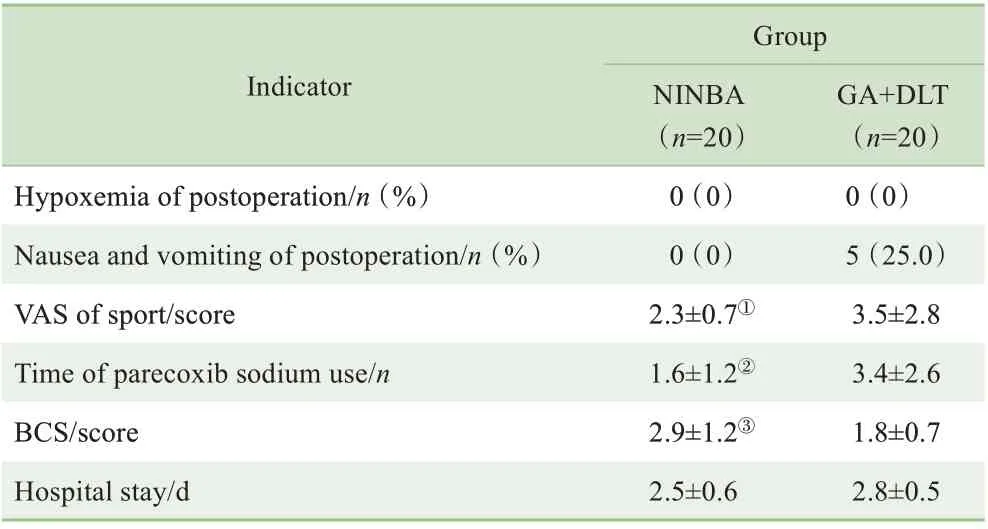
表2 2组患者术后观察指标比较Tab 2 Comparison of postoperative observation indexes between the two groups
3 讨论
与GA+DLT 相比,NINBA 可以加速术后康复,减少围术期并发症[5-7]。主要表现为:①患者围术期的血流动力学更稳定。②患者保留自主呼吸,不使用肌松药,不需要机械通气,肺部并发症少。③区域阻滞麻醉比全身麻醉的应激反应轻,患者麻醉苏醒期及术后疼痛程度低,阿片类药物用量少,术后恶心、呕吐发生率低,胃肠道功能恢复快,可加快术后康复,提高满意度。然而,NINBA 时医师对患者的气道控制难度较大,在时间较长的手术中无法进行气管内吸引,影响手术操作和胸腔镜下视野。本研究没有改变麻醉方式的病例,可能与神经阻滞效果确切以及患者纳入准确有关。
颈部迷走神经位置表浅,超声引导下的神经阻滞容易实施。同时,迷走神经受颈动脉鞘包裹,局麻药扩散范围受限,局部血药浓度高,所需局麻药药量小,全身不良反应小,作用持续时间长。胸腔镜下阻滞肺门部迷走神经需牵拉肺叶及肺门结构,会导致患者呛咳体动,甚至损及心脏、胸腔大血管等重要结构,因此对外科医师要求较高而使其使用受限。迷走神经阻滞主要并发症为暂时性阻断喉返神经致声音嘶哑[2]。患者出现声音嘶哑,即可作为迷走神经阻滞成功的标志,易于确定阻滞效果[8]。本研究阻滞完成后5 min 内患者出现声音嘶哑,标志阻滞成功。迷走神经阻滞时予0.5%罗哌卡因3 mL,作用时间长达5 h 以上,未观察到患者术后进饮进食受限。Lirio 等[9]实施胸椎旁阻滞时采用0.1%利多卡因和0.25%左旋丁哌卡因的混合液,本研究中神经阻滞时采用0.5%罗哌卡因获得了满意的阻滞效果。
TPVB是将局麻药注射到胸椎旁间隙。胸椎旁间隙的横轴位呈三角形,其底部由后外侧椎体、椎间盘、椎间孔、关节突组成,其前外侧为壁层胸膜,而后缘为肋横突上韧带,其侧方为肋间肌腱膜延续而成,神经分布于相邻上下肋缘之间的肋间内膜。胸椎旁间隙内的脊神经并无筋膜鞘覆盖,这是其对局部麻醉阻滞敏感的原因。既往研究[10]多采用盲探经验法(阻力消失法)或由神经刺激器引导,本研究采用超声引导平面内进针技术,可直观显示针尖的具体位置及局麻药的扩散情况。超声引导平面内进针技术可降低刺破胸膜和进入椎间孔的风险。本研究在TPVB操作过程中无血肿、无全脊麻等严重并发症,术后无胸闷、呼吸困难等不良反应。
TPVB 镇痛好,对呼吸和循环的影响较小[11]。本研究过程中的监测发现NINBA 组患者的术中及术后MAP、HR 的波动范围相对较小;2 组患者均未出现低氧血症;NINBA 组患者术后运动VAS 低于GA+DLT 组,术后帕瑞昔布钠使用次数少于GA+DLT 组,BCS 明显升高(P=0.020)。由于支配手术区域的传入神经纤维被阻滞,避免了手术刺激引起的血流动力学变化,从而维持稳定的麻醉深度及良好的术后镇痛。GA+DLT 组患者术后恶心呕吐发生率达25.0%(5/20),NINBA 组患者未出现术后恶心呕吐,可能与阿片类药物的使用较少有关。
综上,非气管插管胸腔镜下肺大疱切除术是可行的,且并非所有患者都需要插管或胸腔引流,超声引导下颈部迷走神经阻滞联合TPVB可获得良好的围术期麻醉及镇痛效果。

