腹膜后异位妊娠1例病例报告
侯户杨,徐青,余宁珠,叶春萍,石晓燕*
异位妊娠是一种常见的妇科急症,由于内出血严重,可能危及孕妇生命,是妊娠所致死亡的主要原因之一。腹腔妊娠常因缺乏典型临床症状,易被忽视和误诊[1]。其中腹膜外异位妊娠作为一种腹腔妊娠类型,十分罕见[2]。我院近期收治1例妊娠组织种植于腹膜和直肠间隙之间的患者,现将病例报道及文献复习如下。
1 病例资料
患者,女,35岁,G1P1,宫内置器。2019-06-08因“诊刮术后2 d,血hCG下降不明显”入院。停经40天自测尿妊娠试验(+),停经后无腹痛,无阴道流血。06-06 我院查β-hCG 7 246.00 mlU/mL,于我院门诊行取器+诊断性刮宫术。06-08 我院复查 β-hCG 6 546.00 mlU/mL,B超提示:右侧附件区包块约5.0 cm×3.5 cm,内为无回声区中见分隔。子宫右侧见包块1.6 cm×1.4 cm,内为不均中低回声,紧贴子宫。体格检查无特殊阳性体征。妇科检查:子宫正常大小,质地中等,宫颈无举痛、摇摆痛,右侧附件区可及增厚,无压痛,左侧正常。病程中无肉样组织物排出,无畏寒发热,无明显早孕反应,无胸闷心悸及晕厥史,无腹泻便秘等不适。诊断为“异位妊娠”于06-10行腹腔镜探查术。术中见子宫形态饱满,质软,后壁浆膜下见一直径约0.5 cm大小瘤样突起,右侧输卵管增粗,表面充血、伞端见少许出血,右侧卵巢增大,内见一约5 cm×4 cm大小囊肿,左侧附件外观无明显异常,盆腔见暗红色积血约100 mL。行腹腔镜下右侧输卵管切除术+子宫肌瘤切除术+右侧卵巢囊肿剥除术。术后复查血β-hCG无显著下降(术后第1天为5 593 mIU/mL,术后第3天为5 657 mIU/mL),门诊诊刮病理未发现绒毛组织。复查盆腔B超仍提示混合包块存在。为明确诊断,予以完善胸部CT及盆腔磁共振检查,胸部CT提示双肺少许陈旧灶,盆腔磁共振提示:子宫直肠窝偏右侧直肠筋膜区见一枚类圆形异常信号影,大小约1.9 cm×1.7 cm×2.4 cm(见下页图1)。与放射科医生反复讨论,暂排除妊娠滋养细胞疾病可能,考虑特殊部位异位妊娠可能性较大。经讨论仍选择手术治疗,术中于左侧道格拉斯窝见一1 cm大小腹膜缺损,右侧骶韧带内侧稍膨隆,超声刀打开右侧腹膜,游离右侧输尿管,打开右侧直肠侧间隙,在骶韧带内侧、直肠右侧壁发现一2.5 cm×2.0 cm紫蓝色肿块,其表面见极薄包膜,内见绒毛样组织及凝血块,行腹膜后侧间隙妊娠物取出术。术后病理检查示:退变绒毛组织,术后诊断:腹膜后异位妊娠。患者的血液β-hCG水平于术后的第2天降至1 393 mIU/mL,第3天降至276.53 mIU/mL。患者病情平稳后出院。
2 讨论
异位妊娠是指受精卵在子宫体腔以外着床发育的异常妊娠过程,是妇产科常见的急腹症,发病率2%~3%,是妊娠早期孕妇死亡的主要原因。其中以输卵管妊娠最为常见,其次是卵巢妊娠、腹腔妊娠、宫颈妊娠、阔韧带妊娠。腹膜后异位妊娠十分罕见,大部分发生于腹部主动脉和下腔静脉之间,余者包括腹主动脉、闭孔窝、盆腔腹膜后、髂总动脉分叉处[3]。本例中,位置非常接近直肠,这在既往病例中未有报道。
就目前报道病例,其可能的发生机制有:一是受精卵通过输卵管妊娠破裂或自发流产落入腹腔后,种植并生长于腹膜后[4]。此外,接受辅助生殖技术的妇女异位妊娠的发生率较高,可能与输卵管末端与腹膜后间隙形成瘘管,使管腔与腹膜后相通相关[5]。二是血管和淋巴管转移作为植入途径的假说。既往的病例显示,植入位置与女性盆腔淋巴结的分布高度契合。推测在受精卵向子宫腔植入过程中,受精卵细胞脱落,植入毛细血管或淋巴管,通过血液或淋巴液转移到腹膜后,类似于妇科恶性肿瘤的转移过程,如子宫内膜癌、宫颈癌等[6]。
胚胎的植入位置不同,临床表现也各不相同,除停经外可无任何其他临床表现。取决于病灶是否破裂,可有腹痛、失血等休克相关临床表现。本例患者提示,还应与泌尿系统肿瘤、急性肠胃炎、以及卵巢良恶性肿瘤等进行鉴别,这导致了我们第一次手术时对于病变部位的误判。磁共振具有很好的诊断价值。对于血hCG明显升高而宫内或盆腔未发现明显孕囊的患者,应考虑到腹膜后妊娠的可能性,在磁共振的帮助下我们最终发现了真正的病变部位,且其对于进一步评估妊娠病灶与临近组织的关系,指导进一步治疗发挥了重要作用。
保守治疗适用于病情稳定、临床判断没有活动性出血的患者,所用的药物包括抑制滋养细胞的药物,如甲氨蝶呤与米非司酮、止血药,但国外学者的经验是:利用注射氨甲喋呤的保守治疗最后仍不能省去外科手段的介入[7]。手术治疗仍然是目前的主要治疗方法,但也有研究表示,腹腔妊娠很容易沿着大血管生长,因此对于腹腔镜手术治疗提出了很大挑战[8]。就本例而言,其病变部位接近直肠,大大增加了手术的风险,极易损伤直肠及其邻近结构,特别是血管和神经组织。由于患者的血hCG水平高,考虑到保守治疗效果的不确定性,以及反复与影像医生沟通,确认病变部位与骨盆血管仍有一定距离,未穿透直肠黏膜,最终与患者及家属充分沟通后仍选择手术治疗。此外,影像学诊断更多考虑病变为妊娠组织,而非滋养细胞疾病。手术的最终成功完成也与我科在妇科恶性肿瘤方面丰富的手术经验,及先进的手术器械帮助有关。充分和仔细的术前准备是治疗的基础,希望能为今后的类似病例提供参考。
腹膜后异位妊娠非常罕见,临床表现各不相同,从无症状患者到血流动力不稳定患者,这对诊断和治疗构成巨大挑战。因此,每个病例都应个体化处理。本病例报告提醒我们,仔细娴熟的手术及合适的辅助检查手段对于明确病灶部位,早期诊断,降低误诊率,减少患者疾患痛苦及经济负担具有十分重要的意义。
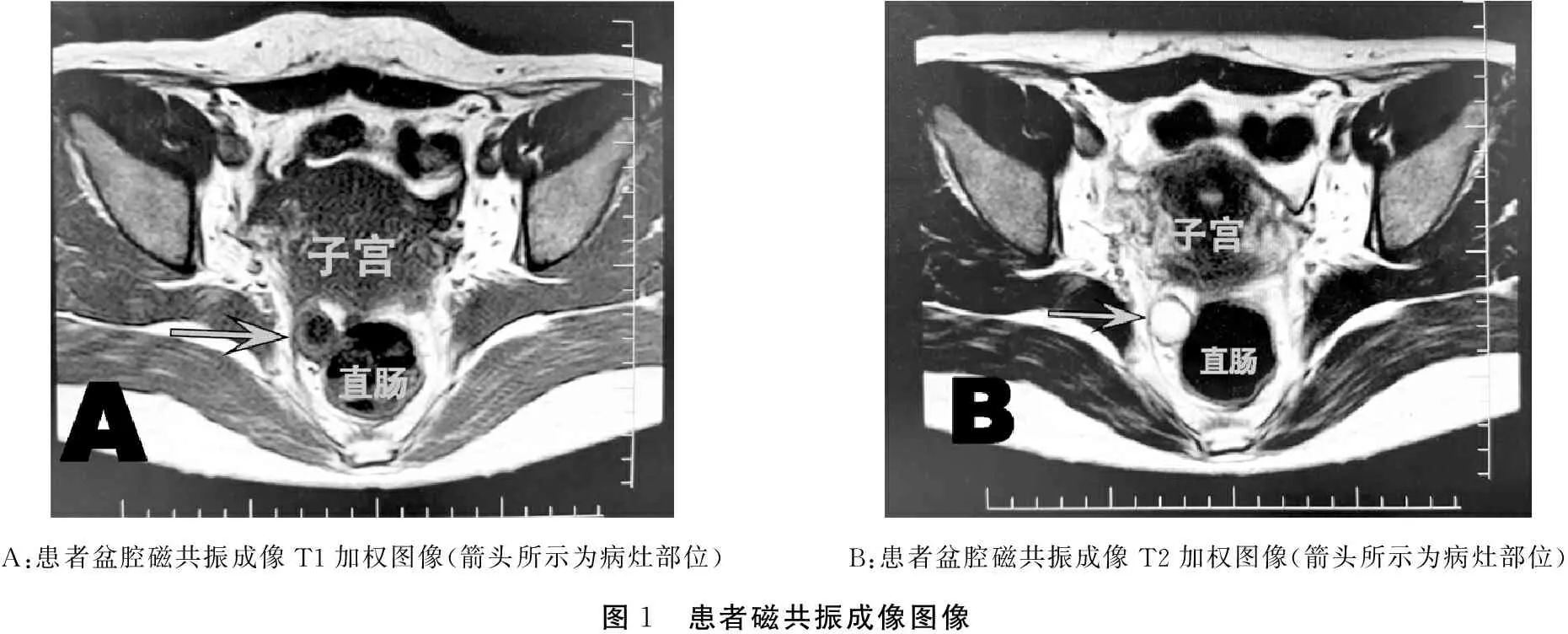
A:患者盆腔磁共振成像T1加权图像(箭头所示为病灶部位)B:患者盆腔磁共振成像T2加权图像(箭头所示为病灶部位)图1 患者磁共振成像图像

