造血干细胞移植后非HBV 感染者HBsAb 的变化研究
杨路露,王刚,许楠楠(山东大学齐鲁医学院齐鲁医院感染病科,山东 济南 250012)
随着乙型肝炎病毒(hepatitis B virus,HBV)疫苗纳入婴儿常规免疫后,人群中乙型肝炎表面抗原(hepatitis b surface antigen,HBsAg)的流行率一直在下降,但中国仍是HBV 感染的高流行区[1]。根据最新的疾病模型推算,2019 年我国HBV 携带者仍有8 600 万人[2]。造血干细胞移植(hematopoietic stem cell transplantation,HSCT) 是大多数血液系统恶性肿瘤根治的基本方法。由于接受密集的化学疗法和免疫抑制治疗,患者长时间处于免疫功能障碍[3]。移植后由于需要多次输血或血液制品,使得HSCT 患者处于病毒性肝炎高度易感状态。预防HBV 感染可以减少与移植相关的发病率和病死率[4]。乙型肝炎表面抗体(hepatitis B surface antibody,HBsAb)是一种针对HBV 感染的保护性抗体。研究表明,HBsAb 在移植后有清除HBV 并防止感染的作用[3]。以往大家研究的重点在慢性HBV 感染的受者移植后HBV 的再激活上,但大多数情况下受者为非HBV 感染者。关于非HBV 感染者移植后HBV 血清学状态的研究相对较少。在本研究中,我们回顾了非HBV 感染者移植前后的HBV 血清标志物,并对移植前后患者血清中HBsAb 滴度进行了比较。
1 方 法
1.1 研究人群:我们对2012 年1 月— 2020 年5 月在山东大学齐鲁医院血液科进行HSCT 患者的临床资料进行了回顾性分析。所有资料均来自住院信息管理系统,收集的资料包括患者的基本人口学信息,原发疾病,供体类型以及免疫治疗方案。同时回顾了患者的HBV 血清学系列检测记录。异基因移植的患者同时回顾供者的HBV 血清学状态。该研究的纳入标准为:① 接受HSCT 的患者,包括自体移植和异基因移植;② 移植之前,既往及现在无HBV 感染且有血清学证据,异基因移植者有供者的HBV 血清学数据;③ 患者术后第6 个月再次接受HBV 血清学检查。在本研究中,自体移植的患者在造血干细移植期间和移植后未接受免疫抑制剂。异基因移植的患者均需要接受环孢素或他克莫司等来预防移植物抗宿主(graft versus host disease,GVHD)。
1.2 HBV 血清标志物的检测:在HSCT 前,所有的受者和供者都接受了HBV血清学以及DNA检测,以确定是否有既往或现在的HBV 感染。采用酶联免疫吸附试验(enzyme-linked immune absorbent assay,ELISA)对HBV 血清学指标进行定量检测,包括HBsAg、HBsAb、乙型肝炎核心抗原(hepatitis B core antigen,HBcAg)、乙型肝炎核心抗体(hepatitis B core antibody,HBcAb)、乙型肝炎e 抗原 (hepatitis B e antigen,HBeAg) 以及乙型肝炎e 抗体 (hepatitis B e antibody,HBeAb)。移植后每 3 ~ 6 个月对患者的HBV 血清学标志物随访一次,以评估移植前后患者的HBV 血清学状态的变化。当HBsAb 滴度超过10 U/L 被定义为阳性,认为具有保护性。若移植后HBsAb 滴度降至10 U/L 以下,则定义为丢失。
1.3 统计分析:使用SPSS24.0 软件进行统计学分析。连续变量用中位数(范围)或中位数(四分位数间距)表示,分类变量用百分比表示。Mann -Whitney 检验用于比较自体移植患者和异基因移植患者的年龄以及HBsAb 滴度。使用卡方检验比较自体和异基因移植患者的性别。通过Wilcoxon 符号秩检验,比较移植前后患者HBV 血清学HBsAb滴度的变化。P <0.05 认为有统计学意义。所有检验均为双侧检验。
本研究得到山东大学齐鲁医院科研伦理委员会的批准(审批号:IRB#KLL-2017-612)。
2 结 果
2.1 患者特征 :2012 年 1 月— 2020 年 5 月期间,在山东大学齐鲁医院血液科接受HSCT 的患者共129 例,其中异基因移植51 例,自体移植78 例。按纳入标准对患者进行筛选,最终50 例HSCT 患者纳入分析。在这50 例患者中,接受自体移植31 例,异基因移植19 例。移植时患者的中位年 龄 46(12 ~ 64)岁,男女患 者 各 25 例。本研究中自体移植最常见的适应证为非霍奇金淋巴瘤(48.39%)以及多发性骨髓瘤(48.39%)。异基因移植最常见的适应证为急性白血病(57.89%),其次为骨髓增生异常综合征(21.05%)。移植前,自体移植和异基因移植患者血清中平均 HBsAb 滴 度 分 别 为 33.44(6.29 ~ 221.5)U/L,39.94(6.79 ~ 499.80)U/L,两者无明显统计学差异(P =0.569)。自体移植和异基因移植患者的基线特征如表1 所示。
2.2 HBV 血清学标志物的变化:在50 例HSCT 患者中,移植前HBsAb 滴度中位数为36.69(6.67,237.0)U/L ,移植后抗体滴度明显低于移植前(14.23(3.07,77.76)U/L,P <0.001)。我们分别对自体移植和异基因移植抗体滴度的变化进行分析。在31 例自体移植患者中,移植前HBV 血清学检测显示,中位HBsAb 滴度为33.44(6.29,221.5)U/L,移植后抗体滴度为16.65(3.20,69.51)U/L,移植前后抗体滴度有统计学差异(P =0.001)。在19 例异基因移植患者中,移植前患者的平均HBsAb 滴 度 为 39.94(6.79,499.80)U/L, 移 植后平均抗体滴度明显低于移植前〔13.0(2.40,102.0)U/L,P = 0.036〕。
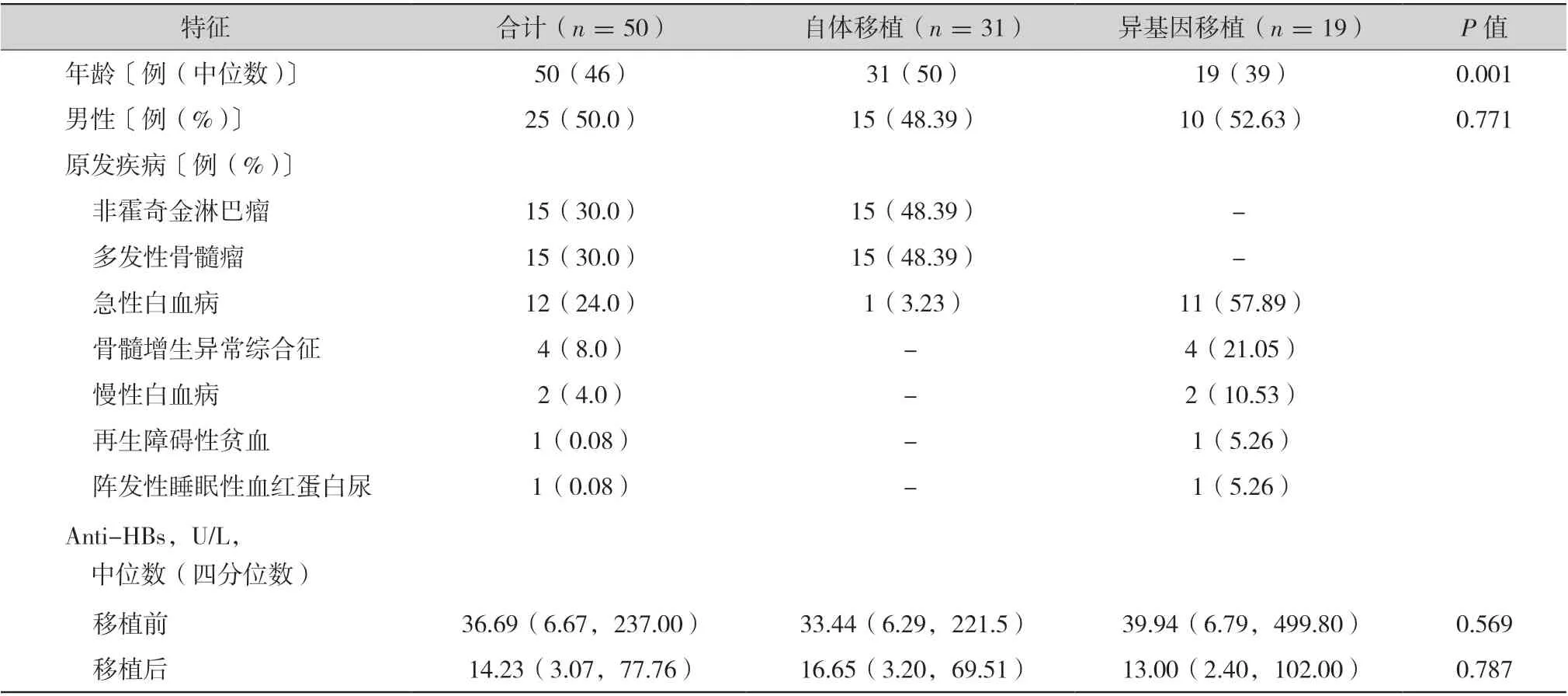
表1 自体移植和异基因移植患者的基线临床特征
根据HSCT 前HBsAb 状态对患者进行分类,并根据移植后的HBsAb 状态对患者进行进一步分类。进行自体移植前,HBsAb 阳性的患者19 例(61.29%),HBsAb 阴性12 例(38.71%)。移植后,移植前HBsAb 阳性患者的抗体仍阳性16 例,占移植前阳性患者的84.21%,3 例患者的HBsAb 丢失。移植前HBsAb 阴性的患者移植后抗体仍阴性。在3 例HBsAb 丢失的患者中,2 例原发疾病为多发性骨髓瘤,1 例为非霍奇金淋巴瘤。进行异基因移植前,HBsAb 阳性的患者12 例(63.16%),HBsAb阴性7 例(36.84%)。移植后,12 例移植前HBsAb阳性患者的抗体仍阳性8 例,占移植前阳性患者的66.67%,4 例患者的HBsAb 丢失。移植前HBsAb阴性的6 例患者中,有2 例抗体转为阳性,其余4 例仍为阴性。4 例HBsAb 丢失的患者中,2 例原发疾病为骨髓增生异常综合症,1 例为阵发性睡眠性血红蛋白尿,以及1 例急性白血病。2 例异基因移植患者的抗体转为阳性,其中1 例接受了HBsAb 阳性供者的造血干细胞。
3 讨 论
随着HSCT 技术的发展以及支持性治疗的改进,与移植相关的死亡风险降低,患者长期存活率显著提高[5]。HSCT 已经从过去仅限于治疗具有发病率高和死亡风险高的血液系统恶性肿瘤的技术发展为临床适应证更广泛的治疗方法[6-7]。HSCT 后,患者免疫系统的重建是非常缓慢的,对于自体移植的患者,正常的体液和细胞免疫的恢复可能需要一年多的时间[8]。由于慢性GVHD 以及免疫抑制剂的应用等原因,异基因移植患者可能存在更长时间的免疫缺陷[9-10]。长时间免疫功能的障碍使HSCT患者面临包括HBV 在内的许多感染的风险[11]。
维持有效和持续的免疫应答,将减少与感染相关的发病率和病死率,并改善HSCT 患者的转归[12]。 血 浆 中 HBsAb 的 存 在 似 乎 是 HBV 免疫力最准确的标志。在接受移植的患者中,移植前HBV 免疫力可能会下降甚至消失[13-14]。Kaloyannidis 等[4]的 研 究表明,5 年内 HBsAb 丢失的概率为90%。我们对31 例移植前HBsAb 阳性患者的移植前后抗体的滴度进行比较,同样发现HBsAb 滴度显著降低甚至丢失。免疫力丧失的程度可能取决于几个因素,例如现有免疫的强度、移植的类型、GVHD 的存在以及严重程度。
研究表明,治疗前HBsAb 滴度是影响HBsAb丢失的唯一独立因素,治疗前HBsAb 滴度较低的患者更容易丢失HBsAb[15]。经成分输血、注射乙肝免疫球蛋白等被动免疫途径获得的抗体可在短时间内迅速减少甚至消失,而主动免疫获得的抗体维持时间较长[16]。由于不涉及GVHD 或移植后免疫抑制,接受自体移植患者的免疫抑制性要低于异基因移植[12]。在我们的研究中,自体移植和异基因移植在HBsAb 滴度的降低以及抗体的丢失未看到明显差异,可能与样本量小和随访时间短有关。对于异基因移植,慢性GVHD 的发生可能对HBsAb滴度的降低产生影响[11,17]。供者的 HBV 血清学状态也可能影响受者的HBsAb 状态,HBcAb 阳性供者的HSCT 患者术后更容易发生HBsAb 的降低[11]。
在这项研究中,1 例移植前HBsAb 阴性患者在接受HBsAb 阳性供者的造血干细胞后HBsAb 转为阳性。该患者移植前后未接种任何针对HBV 的疫苗,供者HBsAb 阳性可能是其抗体转为阳性的重要因素。部分研究显示,供者的HBsAb 可以通过HSCT 来完成HBV 特异性免疫力的转移,维持受者对 HBV 的免疫力[14,16,18]。
本研究存在一些局限性,这是一个单中心回顾性研究,移植前后获取HBV 血清学的患者数量很少,并且在移植之前缺乏关于HBV 疫苗免疫的信息。随访时间短与研究设计有关。然而,这项回顾性研究提供了有关HSCT 半年内乙肝免疫的相关信息。
综上所述,我们发现HSCT 移植后HBsAb 滴度显著降低,部分患者存在抗体的丢失。我们建议所有接受HSCT 的患者,移植后需要定期监测HBsAb 滴度,并进行适当的加强免疫接种。

