显微镜下全切或次全切除术在脑胶质瘤患者中的应用价值
张海军,曹培超,闫妍,郑占强,薛长理,梁春东,郭自强
1开封市中心医院神经外科,河南 开封 475000
2河南省人民医院神经外科,郑州 450000
脑胶质瘤是临床比较常见的颅内恶性肿瘤之一,患者主要表现为颅内压增高、呕吐、癫痫等,脑胶质瘤早期患者可出现神经功能障碍、内分泌功能失常等症状,临床以手术治疗为主。常规开book=2316,ebook=54
颅手术在切除过程中难以定位及识别瘤体和正常脑组织,不能保证完全切除瘤体,因此术后患者病死率与复发率均较高,且医源性创伤较大,多数患者术后神经组织受到损伤,影响患者术后神经功能及脑组织功能恢复,降低了患者术后的生活质量。显微镜下手术操作是近年来临床常用的手术方式,其能够完整暴露瘤体并进行切除,医源性创伤较小,有利于患者康复。本研究旨在探讨显微镜下全切或次全切除术在脑胶质瘤患者中的应用价值,现报道如下。1 资料与方法
1.1 一般资料
选取2019年4月至2021年1月开封市中心医院收治的脑胶质瘤患者。纳入标准:符合《脑胶质瘤诊疗规范(2018年版)》中脑胶质瘤的诊断标准;经影像学、病理学检查确诊。排除标准:近期未接受过其他系统性治疗;合并感染性疾病;肝肾功能不全;手术不耐受,伴有出血倾向;妊娠或哺乳期女性。根据纳入和排除标准,本研究共纳入84例脑胶质瘤患者,按照治疗方法的不同分为全切组和次全切组,每组42例。全切组中男26例,女16例;年龄24~66岁,平均(31.34±3.82)岁;肿瘤类型:星型细胞瘤27例,胶质母细胞瘤15例;肿瘤部位:颞叶8例,额叶23例,顶叶11例;组织学分级:Ⅰ~Ⅱ级25例,Ⅲ~Ⅳ级17例。次全切组中男24例,女18例;年龄25~67岁,平均(31.54±3.61)岁;肿瘤类型:星型细胞瘤26例,胶质母细胞瘤16例;肿瘤部位:颞叶10例,额叶20例,顶叶12例;组织学分级:Ⅰ~Ⅱ级24例,Ⅲ~Ⅳ级18例。两组患者性别、年龄、肿瘤类型、肿瘤部位、组织学分级比较,差异均无统计学意义(P﹥0.05),具有可比性。
1.2 手术方法
术前两组患者均行影像学检查,确定病灶位置及范围,按体重1.25 g/kg配制浓度为20%的甘露醇注射液,于30~60 min内静脉滴注。次全切组行显微镜下次全切除术,患者全身麻醉后常规开颅,去骨瓣减压,依照病灶位置选择合适入路打开硬脑膜,于显微镜下观察肿瘤位置、形态,接近肿瘤表面选择合适切入点,松懈蛛网膜,引流脑脊液,分离切除肿瘤边界水肿区域到达病灶,操作过程中尽量避开颅内功能区并应用脑棉保护患者脑组织,于显微镜下切除部分病灶。全切组行显微镜下全切术,患者无需去骨瓣减压,其他操作同次全切组,于显微镜下尽量完全切除肿瘤组织。两组患者术后均行放疗、化疗及抗感染治疗2~4周。
1.3 观察指标及评价标准
①术前和术后6个月,采用美国国立卫生院神经功能缺损量表(National Institute of Health stroke scale,NIHSS)评估两组患者的神经功能水平,该量表由意识、语言、感觉等11个条目组成,得分越高表明神经功能越差。②术前和术后6个月,采用简易智力状态检查量表(mini-mental state examination,MMSE)评估两组患者的认知功能,该量表由定向力、记忆力、回忆功能、注意力与计算力、语言能力5个维度组成,量表总分0~30分,得分越高则认知能力越强。③术前和术后6个月分别采集两组患者脑脊液5 ml,以4000 r/min的速度离心15 min取上清液,采用放射免疫法检测两组患者神经肽指标水平,即精氨酸升压素(arginine vasopressin,AVP)、神经降压素(neurotensin,NT)、β-内啡肽(β-endorphin,β-EP)、催产素(oxytocin,OT)、生长抑素(somatostatin,SS)。④观察并记录两组患者偏瘫、失语、感染等并发症发生情况。
1.4 统计学方法
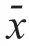
2 结果
2.1 NIHSS评分的比较
术前,两组患者NIHSS评分比较,差异均无统计学意义(P﹥0.05)。术后6个月,两组患者NIHSS评分均明显低于本组术前,且全切组患者的NIHSS评分明显低于次全切组,差异均有统计学意义(P﹤0.01)。(表1)
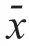
表1 手术前后两组患者NIHSS评分的比较(±s)
2.2 MMSE评分的比较
术前,两组患者定向力、记忆力、回忆功能、注意力与计算力、语言能力评分比较,差异均无统计学意义(P﹥0.05)。术后6个月,两组患者的定向力、记忆力、回忆功能、注意力与计算力、语言能力评分均明显高于本组术前,且全切组患者上述评分均明显高于次全切组,差异均有统计学意义(P﹤0.01)。(表2)

表2 手术前后两组患者MMSE评分的比较
2.3 神经肽指标的比较
术前,两组患者AVP、β-EP、OT、NT、SS水平比较,差异均无统计学意义(P﹥0.05)。术后6个月,两组患者AVP、β-EP、OT水平均明显低于本组术前,NT、SS水平均明显高于本组术前;但全切组患者AVP、β-EP、OT、NT、SS水平均明显高于次全切组,差异均有统计学意义(P﹤0.01)。(表3)。

表3 手术前后两组患者神经肽指标的比较
book=2317,ebook=55
2.4 并发症发生情况的比较
次全切组的并发症总发生率为23.81%(10/42),高于全切组的4.76%(2/42),差异有统计学意义(χ=6.222,P=0.013)。(表4)

表4 两组患者术后的并发症发生情况[n(%)]
3 讨论
脑胶质瘤具有发病率高、复发率高、病死率高、难治愈等特点,且具有极强的侵袭性,多数胶质瘤的恶性程度较高,严重威胁患者的生命安全,因此找到合适的治疗方法非常重要。有研究发现,常规开颅手术由于过度切除脑组织导致患者术后脑组织功能及神经功能受损,造成偏瘫、感染、失语等并发症发病率升高,且由于未将瘤体全部切除,导致患者术后复发率与病死率均升高。因此,找到安全、有效的手术方式对脑胶质瘤患者的治疗具有非常重要的意义。
近年来随着医学技术不断发展,显微技术不断应用于外科手术中,显微镜下全切或次全切除术基于影像学检查结果,通过显微镜下充分暴露瘤体并进行切除,保证瘤体的完整并精确切除,还能避免正常脑组织的长期暴露,避免手术操作对正常脑组织的干扰及损伤,有效保护患者的脑组织功能及神经功能,有利于患者术后认知功能的恢复。本研究结果显示,术后6个月,两组患者NIHSS各维度评分均明显低于本组术前,且全切组患者各维度评分均明显低于次全切组;两组患者MMSE各维度评分均明显高于本组术前,且全切组患者各维度评分均明显高于次全切组,提示显微镜下脑胶质瘤全切术可有效改善患者术后神经功能及认知功能,与程品文的研究结果一致。
显微镜下全切或次全切除术的区别在于肿瘤残留量的多少,全切术能够大面积切除肿瘤组织,最大程度地缓解患者的临床症状,延缓患者脑胶质瘤复发时间,促进患者术后神经功能、脑组织功能的恢复,同时还能提高患者后期放疗的敏感性。次全切除术切除病灶组织面积有限,可能存留部分病灶组织,增加了脑胶质瘤扩散及再发风险,部分患者可能需要进行二次切除,再次手术不仅会加大患者痛苦,延误治疗时机,还增加了患者脑组织损伤的程度,加重了患者的神经功能障碍,使偏瘫、感染、失语等并发症发病率升高,二次手术的医疗费用加重了患者的家庭负担。脑脊液中AVP、β-EP、OT、NT、SS作为内源性活性物质,是神经肽类物质的重要组成部分,能够对中枢神经系统起到调节作用。NT、SS在神经递质的传递与反馈中发挥重要作用,NT、SS水平降低,可导致神经功能下降;AVP、β-EP、OT水平降低常标志着患者脑部功能的退化,手术操作具有一定的侵袭性,易引发神经肽水平波动,造成患者术后神经功能损伤。本研究结果显示,术后6个月,两组患者AVP、β-EP、OT水平均明显低于本组术前,NT、SS水平均明显高于本组术前,全切组患者AVP、β-EP、OT、NT、SS水平均明显高于次全切组;次全切组的并发症发生率为23.81%,高于全切组的4.76%,提示显微镜下全切或次全切除术均对脑胶质瘤患者神经肽指标水平造成一定的影响,但是全切组患者恢复水平高于次全切组,且术后并发症发生率更低,与黄琦和张劲梅的研究结果相符。不管是显微镜下全切术还是次全切除术,均要重视对肿瘤组织的针对性处理功能,且在术中仍需尽量避免脑神经重要功能区,尽可能减少对脑组织、神经功能的损伤,可通过对非功能区进一步清扫的方式减轻对健康脑组织的损伤。
综上所述,显微镜下脑胶质瘤患者的全切术治疗效果优于次全切除术,其可有效改善患者术后神经功能及认知功能水平,加快术后神经肽水平的恢复,且并发症发生率较低。

