别嘌呤醇和维生素C对创伤后胃黏膜损伤的影响
汪涛,周业庭,朱安祥,陈新年,周巧林
应激性溃疡(stress ulcer,SU)是指机体在各类严重创伤、危重疾病或严重心理疾病等应激状态下,发生的急性胃肠道黏膜糜烂、溃疡等病变。SU在临床上常常会并发上消化道出血、甚至穿孔,可使原发疾病的程度加重及恶化,明显增加病死率[1]。研究[2]发现,消化性溃疡、急性胃黏膜病变、恶性肿瘤、食管静脉曲张是我国上消化道出血的主要病因。从患病风险、发病因素和临床症状方面来看[3-4],SU不同于常见的消化性溃疡。常用的抗溃疡药物如H2受体拮抗剂和质子泵抑制剂由于药物间相互作用和副作用,使其在应激性黏膜病变防治的应用中受到限制[5-6]。因此,探寻新型的药物防治应激性胃肠道损伤现已引起学界高度关注。本研究拟观察别嘌呤醇和维生素C对严重创伤骨折术后应激性胃黏膜损伤的影响,并探讨其可能的作用机制。
1 资料与方法
1.1 一般资料 选择2016年6月—2018年6月收住入院的严重创伤骨折合并失血性休克患者120例,采用随机数字表法将患者分为对照组(C组)、别嘌呤醇组(ALO组)、维生素C组(VC组),每组40例。其中男87例,女33例;年龄17~68岁,体质量57~72kg,ASAⅡ~Ⅲ级;脊柱骨折49例,骨盆骨折18例,下肢骨折53例。SU诊断标准:在原发病后2周内出现上消化道出血症状、体征及实验室检查异常,即可拟诊SU;若内镜检查发现糜烂、溃疡等病变存在,即可确诊SU[7]。(1)纳入标准:既往无上消化道出血或消化不良史,无出血倾向体质或凝血功能障碍者;未曾服用消化道溃疡治疗药物或非甾体类抗炎药物者;无溃疡性消化道手术史及无抗血小板、抗肿瘤、糖皮质激素和降糖药物服药史等。(2)排除标准:对别嘌呤醇和维生素C治疗出现副作用或不能耐受者;接受试验治疗依从性差或脱落者;联合服用其他药物者及出现胃肠道功能紊乱者;并发消化道出血或穿孔者等。本研究已获本院医学伦理委员会批准,患者或家属均签署知情同意书。3组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 3组患者一般资料比较
1.2 治疗方法 所有患者入院后积极给予抗感染、止血和抗休克、胃黏膜保护对症治疗及骨科专科处理(固定、牵引和镇痛)等,入院后6 h患者病情稳定、内镜检查后即刻开始试验药物治疗,2~3周后择期手术治疗。C组未服用任何药物;ALO组口服别嘌呤醇100 mg,2次/天,共5 d;VC组口服维生素C 1.0 g,2次/天,共5 d。所有患者入院后均给予奥美拉唑 (沈阳澳华制药有限公司,批号:H10940168) 40 mg+5%葡萄糖溶液250 mL静脉滴注,2次/天,共7 d。
1.3 麻醉方法 患者均无术前用药。入室后开放静脉通路,连续监测BP、HR、SPO2、PETCO2和BIS。麻醉诱导:静脉注射咪达唑仑0.05~0.06 mg/kg、芬太尼2~4 μg/kg、依托咪酯0.3 mg/kg,意识消失后静脉注射注射用顺阿曲库铵0.1~0.15 mg/kg,气管插管后行机械通气,潮气量6~8 mL/kg,吸呼比1.0∶1.5,通气频率12~15次/分钟,维持PETCO235~45 mmHg。麻醉维持:丙泊酚、瑞芬太尼和顺阿曲库铵全凭静脉麻醉维持,维持BIS值40~60。
1.4 观察指标 (1)各组分别于入院后6 h(T0)、2 d(T1)、4 d(T2)、7 d(T3)、14 d(T4)和术后2 d(T5)抽取静脉血4 mL待测。按血栓素B2(TXB2)和前列腺素E2(PGE2)酶联免疫吸附法(ELISA)试剂盒(上海生物制品所)说明,测定血浆中TXB2和PGE2含量;按NO和丙二醛(MDA)试剂盒(南京建成生物工程公司)说明,测定血浆中NO含量 (硝酸还原酶法)和MDA含量(硫代巴比妥酸荧光法);(2)各组分别于入院后T0、T1、T2、T3、T4和术后T5时,由同一内镜医师进行内镜检查分析,采用Lanza黏膜损伤内镜分级[8]进行内镜下胃黏膜损伤分级。分级标准:0级为无肉眼可见的黏膜损伤(出血点、糜烂或溃疡);1级为仅见<10个黏膜出血点;2级为见10~25个黏膜出血点和或1~5处糜烂;3级为见>25个黏膜出血点和或6~10处糜烂;4级为见>10处黏膜糜烂或1处溃疡面。依据内镜下胃黏膜损伤分级,于不同时点观察记录各组患者应激诱发的胃黏膜损伤情况并进行临床评价。
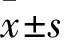
2 结果
2.1 3组患者血清TXB2、PGE2、NO及MDA含量比较 与C组比较,ALO组和VC组血清TXB2及MDA含量降低,PGE2及NO含量升高(P<0.01和P<0.05);与ALO组比较,VC组血清TXB2及MDA含量于T1、T2和T3降低,PGE2及NO含量于T1、T2和T3升高(P<0.01和P<0.05)。见表2。

表2 3组患者血清TXB2、PGE2、NO及MDA含量比较
2.2 3组患者内镜下胃黏膜损伤分级比较 与C组比较,ALO组和VC组胃黏膜损伤0/1/2级例数增加,3/4级患者例数降低(P<0.01和P<0.05);与ALO组比较,VC组胃黏膜损伤0/1/2级例数于T2和T3时间点增加,3/4级患者例数于T2和T3时间点降低(P<0.01和P<0.05)。见表3。
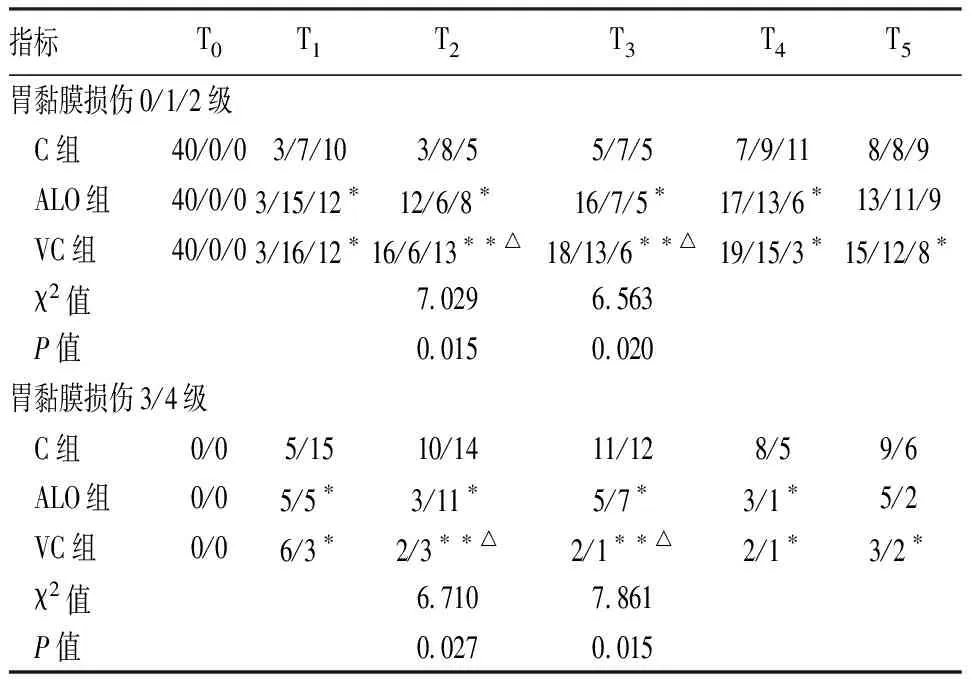
表3 3组患者内镜下胃黏膜损伤分级比较 (n=40)
2.3 3组患者临床转归及结局情况 与C组比较,ALO组未发生SU比例于T3及T4时间点增加,发生SU比例于T3及T4时间点降低,而VC组未发生SU比例于T2、T3、T4及T5时间点增加,发生SU比例于T2、 T3、T4及T5时间点降低(P<0.01和P<0.05);ALO组与VC组各时间点未发生SU及发生SU患者的比例比较差异无统计学意义(P>0.05)。见表4。

表4 3组患者临床转归及结局情况 (n=40)
3 讨论
SU是指机体在严重创伤(颅脑、颈脊髓外伤)和烧伤、各种困难或复杂的手术、脓毒症、多脏器功能障碍综合征、休克、心脑血管意外及心肺脑复苏后等应激源存在的情况下,发生以急性胃黏膜病变(acute gastric mucosal lesion,AGML)、糜烂性胃炎、出血性胃炎及消化道溃疡等为表现的临床病变,严重者可并发消化道出血或穿孔而使原有疾病加重甚至死亡。王海燕等[2]研究发现,AGML已是我国上消化道出血的第二常见原因。从临床角度出发,可把AGML分为出血性胃炎和应激性溃疡[9-10]。基于以上认识,本研究通过观察别嘌呤醇和维生素C对严重创伤骨折术后AGML的影响,以此探讨药物防治严重创伤骨折术后应激性溃疡的作用机制。
严重创伤或多发伤启动的应激反应是以机体自身免疫系统介导的炎症反应为特征,随着病程进展可引发呼吸窘迫综合征、多脏器功能障碍及死亡[11];同时亦可发生急性消化道黏膜糜烂、溃疡等病变,严重者可导致消化道大出血甚至穿孔[12]。本研究结果显示,与C组比较,ALO组未发生SU比例于T3和T4时间点增加,发生SU比例于T3和T4时间点降低,而VC组未发生SU比例于T2、T3、T4和T5时间点增加,发生SU比例于T2、 T3、T4和T5时间点降低,提示严重创伤骨折患者在发病后2~7天内发生应激相关的AGML或SU。此与Bardou等[13]研究结果相一致。同时,本研究也发现,VC组发生SU患者的比例相对低于ALO组。
研究[14]认为,AGML发生的主要机制包括两个方面:一是胃黏膜缺血或缺氧、胃黏膜内酸碱平衡失调、碳酸氢盐和黏液屏障功能障碍,以及前列腺素(PG)分泌减少和内源性NO生成不足等使胃黏膜防御功能减弱;二是胃酸、外源性直接刺激、胃黏膜内脂质过氧化物含量升高和氧自由基产生增加,以及胆盐和胃黏膜细胞凋亡等胃黏膜损伤因素的作用增强。别嘌呤醇作为黄嘌呤氧化酶抑制剂,通过降低黄嘌呤氧化酶活性,使活性氧或氧自由基产物的生成减少,可减轻组织或器官的氧化应激反应或氧化损伤[15]。Ariciolu等[16]研究结果显示,在大鼠浸水-束缚应激情形下,别嘌呤醇可降低胃黏膜表面脂质过氧化反应及其前列腺素水平并增加血清胃泌素水平。本研究结果表明,与C组比较,ALO组血清TXB2和MDA含量降低、PGE2和NO含量升高,ALO组内镜下胃黏膜损伤0/1/2级构成比增加、3/4级构成比降低,提示别嘌呤醇可减轻严重创伤骨折后胃黏膜的氧化损伤、改善胃黏膜血液循环和增强胃黏膜的防御功能。
维生素C是一种水溶性非酶性抗氧化剂,可阻止氧自由基的形成和抑制脂质过氧化作用[17];且可有效防治或延缓氧化应激引发的各种疾病和组织病理损害进程[18]。Kacmaz等[19]研究结果显示,抗氧化剂维生素C和甘露醇可通过降低组织中MDA和升高组织中谷胱甘肽(GSH)水平,减轻兔肠道缺血再灌注损伤;而Konturek等[20]对幽门螺旋杆菌阳性志愿者的研究结果亦显示,维生素C可减轻阿司匹林诱发的胃黏膜损伤,其机制可能与抑制体内诱生型一氧化氮合成酶(iNOS)的表达有关。本研究结果表明,与C组比较,VC组血清TXB2和MDA含量降低、PGE2和NO含量升高,VC组内镜下胃黏膜损伤0/1/2级构成比增加、3/4级构成比降低,提示维生素C可减轻严重创伤骨折后胃黏膜的氧化损伤、改善胃黏膜血流、保护血管内皮细胞功能和增强胃黏膜细胞保护作用。同时,本研究结果也表明,与ALO组比较,VC组血清TXB2和MDA含量于T1、T2和T3降低、PGE2和NO含量于T1、T2和T3升高,VC组内镜下胃黏膜损伤0/1/2级构成比于T2和T3增加、3/4级构成比于T2和T3降低,提示维生素C减轻严重创伤骨折后胃黏膜氧化损伤、改善胃黏膜血流和保护胃黏膜的作用好于别嘌呤醇。此与Sasaki等[21]研究结果相类似。
总之,抗氧化剂别嘌呤醇和维生素C可通过抑制脂质过氧化反应、改善胃黏膜血流、保护血管内皮细胞功能和胃黏膜细胞等机制,减轻或延缓氧化应激和缺血再灌注损伤引发的AGML和其病理进程。同时,本研究还发现,维生素C抗胃黏膜氧化损伤的作用好于别嘌呤醇,其机制可能与其抑制脂质过氧化、改善血管内皮细胞功能和胃黏膜血流及保护胃黏膜细胞等作用相关,但其确切机制尚需进一步探索。

