鼻腔鼻窦恶性黑色素瘤的临床分析
吴娇娇 吴国民 潘兆虎 高宇翔
恶性黑色素瘤亦称黑色素瘤,来源于能够产生黑色素的神经嵴细胞,可发生于皮肤、黏膜等部位,易发生淋巴结及血行转移。研究表明,鼻部黑色素瘤每年发病率约为0.018/105~0.051/105[1~3]。鼻部黑色素瘤恶性程度高,患者5 年总生存率约为15%~40.1%,年龄63~70 岁[4~8],多数就诊时已有淋巴结和/或远处转移[9]。其预后有赖于早期发现及准确诊断。由于鼻部的恶性黑色素瘤在临床表现上与鼻腔血管瘤、出血性坏死性鼻息肉、嗅神经母细胞瘤及横纹肌肉瘤具有一定的相似性,给诊断工作带来一定的困难。本次研究回顾性分析17 例鼻腔鼻窦恶性黑色素瘤的临床特点,以期早期诊断及提高诊断的准确性。
1 资料与方法
1.1 一般资料 回顾性分析2008 年4 月至2019 年5 月浙江省台州医院耳鼻咽喉科收住的17 例鼻腔鼻窦恶性黑色素瘤患者的临床资料。其中男性12 例、女性5 例;年龄51~85 岁,平均年龄(69.09±2.30)岁;左侧鼻腔10 例、右侧鼻腔7 例。主要症状:鼻出血或涕中带血15 例、鼻塞2 例。肿瘤发生的部位:鼻腔外侧壁前端5 例、鼻中隔3 例、鼻底3 例、上颌窦3 例、筛窦1 例、下鼻甲及下鼻道中后段1 例、嗅裂区1 例。就诊时发现有该侧下颌下淋巴结转移2 例、有远处转移1 例。
1.2 方法 17 例患者中,接受手术治疗15 例,1 例因有远处转移行放化疗,1 例放弃治疗。手术患者先行病灶切除,将肿瘤连同周围0.5~1.0 cm 正常黏软骨膜及黏骨膜整块切除后送冰冻病理检查,病理证实为黑色素瘤后,行扩大切除。对于涉及骨质的病变,原则上予以切除,切缘保证2.0~3.0 cm,并送切缘组织病理检查阴性时手术结束。但对于涉及到近筛板、颅底的患者,难以达到全部切除,术后结合放化疗治疗。对于淋巴结的处理:①术前检查提示不考虑淋巴结转移的先行前哨淋巴结(即颈Ⅰ区淋巴结)活检,阳性者再行区域淋巴结清扫术。②术前已诊断为淋巴结转移者,行根治性颈淋巴结清扫术。术后患者均接受放化疗。放疗患者放射野设置在阴性切缘外2.0~3.0 cm,采用大剂量(总剂量可达66~74 Gy)、少分次放疗的治疗方法。常用的化疗方案为CVD(顺铂+长春新碱+达卡巴嗪)和CDBT(顺铂+达卡巴嗪+卡莫司汀+他莫昔芬)。接受手术治疗的患者中有5 例患者同时接受了白细胞介素生物治疗。
2 结果
2.1 本组鼻腔鼻窦恶性黑色素瘤患者典型的内镜表现见图2~6
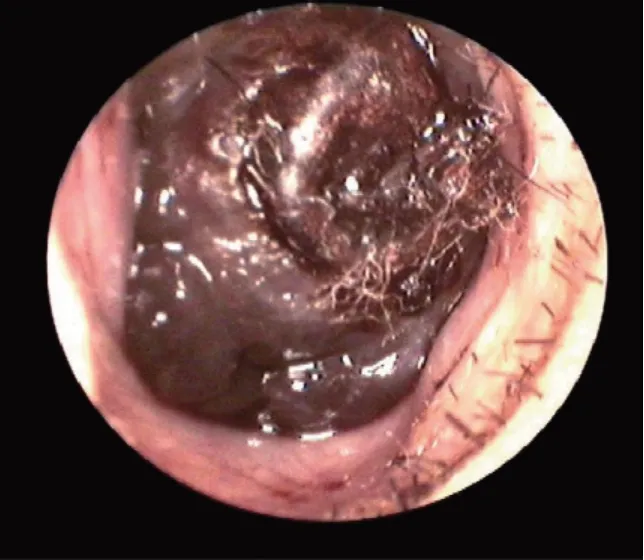
图2 鼻腔鼻窦恶性黑色素瘤患者内镜表现图

图3 鼻腔鼻窦恶性黑色素瘤患者内镜表现图
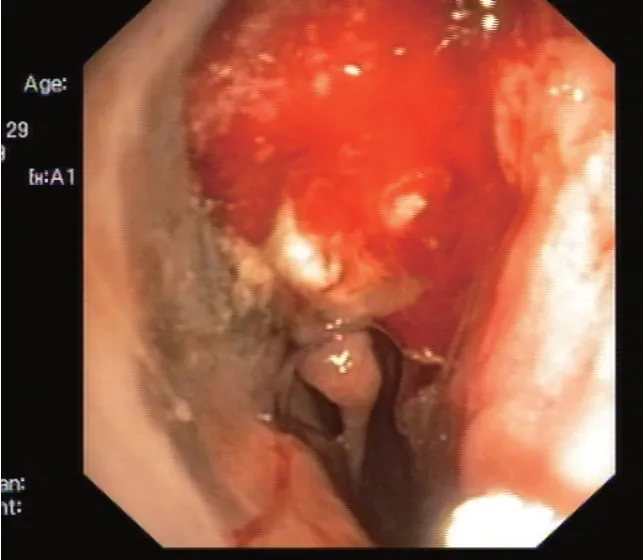
图4 鼻腔鼻窦恶性黑色素瘤患者内镜表现图

图5 鼻腔鼻窦恶性黑色素瘤患者内镜表现图

图6 鼻腔鼻窦恶性黑色素瘤患者内镜表现图
由图2 可见,局部典型的黑色素沉着,鼻腔内可见灰黑色或黑色表面光滑、质地柔软的肿块,局部可见溃疡或结痂。由图3 可见,鼻腔黏膜散在分布的色素沉着。由图4 可见,鼻腔出血性新生物,伴随周围黏膜呈灰色。由图5 可见,鼻腔见淡灰色肿块,前端越过鼻阈,表周有糜烂。由图6 可见,鼻腔新生物位于总道,表面血管纹明显,触之易出血,新生物表面及周围黏膜无明显色素沉着。
2.2 预后情况 共随访15 例,随访时间截止至2019 年8 月。其中2 例在出院后4~6 个月死亡,9 例在随访6 个月后陆续死亡,死亡原因基本为肿瘤复发转移。术后局部复发患者5 例(33.33%),其中2 例再次手术,随访至今无复发。远处转移8 例(53.33%)。至随访结束时4 例仍存活,无局部复发及远处转移,生存时间分别为3 个月、2.5 年、3 年和6 年。
3 讨论
鼻腔鼻窦恶性黑色素瘤可发生于鼻部黏膜或鼻前庭皮肤。皮肤恶性黑色素瘤的病因中目前有明确证据的是与过度接受紫外线照射有关,但鼻腔鼻窦恶性黑色素瘤病因不明,可能与吸烟、机械创伤以及家族史等有关[10]。鼻腔鼻窦恶性黑色素瘤以鼻腔外侧壁前端、鼻中隔面、鼻底部和上颌窦较为常见。本组病例中病变部位发生于鼻腔的13 例,发生于鼻窦的有4 例。临床症状为单侧鼻出血或涕中带血最为常见,其次为鼻塞症状。Thompson 等[11]研究证实以鼻出血为首发的患者比以鼻塞为首发的患者预后相对较好,这得益于以鼻出血为首发的鼻腔鼻窦恶性黑色素瘤患者的就诊早,病史短,有助于早期诊断。
本组鼻腔鼻窦恶性黑色素瘤的内镜下表现为以下三种类型:①局部典型的黑色素沉着。此类患者误诊率较低,局部黑色素沉着,会给临床医生一定的警惕心。②局部浅色素沉着。有的患者表现为出血性新生物,伴随周围黏膜呈灰色。如果鼻内镜下只注意新生物本身,忽略新生物周围黏膜颜色,易误诊为出血性坏死性息肉。这类患者误诊率较高,极容易首先考虑其它诊断。③局部无明显色素沉着。本组2 例患者表现为鼻腔的新生物,表面血管扩张,新生物表面及周围黏膜无明显色素沉着。这类患者极易误诊。除了鼻内镜检查,鼻腔-鼻窦CT 平扫+增强及鼻腔-鼻窦MRI 检查有助于了解肿瘤的原发部位、大小及肿瘤对周围组织结构破坏的情况。而B超是最简单评价有无颈部淋巴结转移的方法。对于涕中带血或鼻出血,不明原因的鼻塞特别是单侧鼻塞,镜检表现为黑色或浅灰样物或伴有色素沉着及出血性新生物,均应考虑本病可能性。
鼻腔鼻窦恶性黑色素瘤以手术为主,当临床考虑鼻腔鼻窦恶性黑色素瘤时,多不主张行活检,切忌用钳咬方式,否则有可能加速瘤细胞转移扩散的速度[12]。对于这类患者术中应包括基底在内的整块肿物切除,并送冰冻病理检查。一旦证实为黑色素瘤,即行广泛切除。原则上建议尽量扩大切缘为2.0~3.0 cm,并术中切缘送冰冻以保证切缘阴性。由于鼻部黑色素瘤近筛板、颅底全部切除很难达到,所以很多学者认为增加手术风险及降低术后生活质量为代价来达到完全切除是不明智的[13]。术前已诊断为淋巴结转移者,建议行根治性颈淋巴结清扫术。对于淋巴结阴性的患者先行前哨淋巴结(即颈Ⅰ区淋巴结)活检[14],阳性者再行区域淋巴结清扫术。由于恶性黑色素瘤的边界不清、多中心等特点,导致复发转移率高。所以即便已进行扩大切除,术后辅助治疗还是必须的[15]。黏膜黑色素瘤的原发灶和转移淋巴结对放疗有一定的疗效[8,16]。目前免疫治疗被认为是较有效的辅助治疗方法之一,包括高剂量α 干扰素、细胞因子(白细胞介素、干扰素等)、卡介苗联合细胞因子以及靶向生物免疫治疗。
鼻腔鼻窦恶性黑色素瘤预后差,其治疗效果有赖于早期诊断及早期治疗,提高诊断的准确性是关键。手术是其主要治疗手段,但同时需要重视术后辅助治疗。

