神经阻滞麻醉联合全麻在髋关节置换术患者中的麻醉效果分析
庞秀丽 陈娟 徐丰赢 周伟 李泰峰
(中国人民解放军海军第971医院麻醉科,山东 青岛 266000)
作为治疗关节疾病患者的重要治疗手段,髋关节置换术对麻醉要求较高,在保证麻醉效果的同时应保证麻醉安全性,避免麻醉方式选择不当影响患者生命体征、血流动力等,增加手术风险[1]。同时,由于股骨颈骨折等骨折多发于老年人群,患者合并基础疾病等因素易造成围术期并发症的发生[2]。因此,选择安全有效的麻醉方式较为重要。神经阻滞麻醉与全身麻醉均为髋关节置换术常用麻醉方式,其中,全身麻醉效果确切,但其造成应激反应较为显著,对患者生命体征影响较大,而神经阻滞麻醉可保证麻醉药物充分扩散于神经区域,关于两者联合用于该术式的麻醉效果研究报道较少。基于此,本文旨在分析神经阻滞麻醉联合全麻在髋关节置换术患者中的麻醉效果。
1 资料与方法
1.1一般资料 回顾性分析2018年2月至2019年2月收治的80例髋关节置换术患者的临床资料,依据麻醉方案不同,分为观察组与对照组,各40例。观察组男21例,女19例;年龄22~86岁,平均(47.64±3.15)岁;体质量指数18.2~24.8 kg/m2,平均(22.41±1.04)kg/m2;美国麻醉医师协会(ASA)分级:Ⅱ级37例,Ⅲ级3例。对照组男23例,女17例;年龄21~85岁,平均(47.76±3.42)岁;身体质量指数18.2~24.8 kg/m2,平均(22.35±1.02)kg/m2;ASA分级:Ⅱ级38例,Ⅲ级2例。纳入标准:拟行髋关节置换术;ASA分级Ⅱ~Ⅲ级;简明精神状态量表(MMSE)评分≥24分。排除标准:合并呼吸系统疾病者;合并心血管系统疾病;合并肝肾功能严重损害者;合并精神疾病者;存在凝血功能障碍者;近3个月内服用精神类药物;麻醉药物过敏史。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法 对照组给予全身麻醉,麻醉诱导:静脉注射1.5 mg/kg丙泊酚乳状注射液(四川国瑞药业,国药准字H20143253)、3 μg/kg枸橼酸舒芬太尼注射液(人福药业,H20054171)、0.03 mg/kg咪达唑仑注射液(宜昌人福药业,H20067040),待意识消失后注入0.2 mg/kg注射用苯磺顺阿曲库铵(上海东英江苏药业,H20060927),全凭静脉麻醉维持药物:0.1 μg/(kg·min)注射用盐酸瑞芬太尼(人福药业,H20030197)、4~8 mg/(kg·h)丙泊酚,于术毕前10 min停止。观察组给予神经阻滞麻醉联合全麻,全身麻醉同对照组,全身麻醉诱导后,于超声引导下进行坐骨神经阻滞、股神经阻滞;坐骨神经阻滞:选择坐骨结节髂后上棘间连线并以髂后上棘6 cm为穿刺点,于超声引导下进针,出现腓肠肌收缩,足背屈或跖屈时对穿刺位置进行固定,注入10 mL的0.5%盐酸罗哌卡因注射液(宜昌人福药业,国药准字H20103636);股神经阻滞:对股沟区进行常规消毒,超声仪探头对股动脉搏动处进行探查,并根据超声图像进行股神经、股静脉、股动脉的确定,平行插入导针,超声指导下对进针方向进行调整,至穿过肌筋膜后存在明显突破感,将10 mL的0.5%罗哌卡因注入。
1.3观察指标 统计苏醒、麻醉时间及丙泊酚、瑞芬太尼用量;麻醉前、插管后采用全自动生化分析仪(日立7020)检测两组平均动脉压(MAP)、心率(HR)、血氧饱和度(SpO2)。
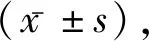
2 结 果
2.1麻醉效果 观察组苏醒、拔管时间短于对照组,丙泊酚、瑞芬太尼用量少于对照组(P<0.05)。见表1。

表1 两组麻醉效果相关指标比较
2.2生命体征 麻醉后,两组SpO2均未发生明显变化,且两组SpO2比较差异无统计学意义(P>0.05);与麻醉前比较,对照组麻醉后MAP、HR均上升,但观察组麻醉后MAP、HR低于对照组(P<0.05)。见表2。

表2 两组生命体征相关指标比较
3 讨 论
全身麻醉是常用于骨科手术的麻醉方式,具有确切的麻醉效果,且有利于患者的通气,但其插管拔管时可能造成HR、血压水平升高等问题,可能引起患者术中心肌耗氧量增长,从而加重其心血管负担,对手术造成一定的风险[3]。神经阻滞麻醉通过准确定位神经并将神经导管置入目标神经,使局麻药物有效发挥其麻醉作用,达到最佳的麻醉效果,且神经阻滞麻醉可有效降低手术风险[4]。神经定位在很大程度上决定了神经阻滞麻醉的效果,以往通过解剖标志等进行定位,其定位难度较大,且易造成神经及周围血管的损伤[5]。目前,超声等影像学技术已应用于神经阻滞麻醉,在超声指导下,神经阻滞麻醉的置管成功率及安全性得到显著提升[6]。坐骨神经、股神经位置相对表浅,超声可对术中目标神经的结构及穿刺针走位进行清晰显示,并在一定程度上反映麻醉药扩散程度,从而提有效升麻醉效果。
本文结果显示,观察组苏醒、拔管时间短于对照组,丙泊酚、瑞芬太尼用量少于对照组;麻醉后,观察组MAP、HR低于对照组。结果提示,神经阻滞麻醉联合全麻对髋关节置换术患者麻醉效果佳,可促进苏醒及拔管,有利于减少镇痛药剂量及稳定患者生命体征。分析其原因可能:一方面,全身麻醉对机体下丘脑、大脑皮质及边缘系统的投射具有抑制作用;另一方面,神经阻滞麻醉利用精确注入神经丛的麻醉药物对术中伤害刺激在中枢神经系统的传导过程进行阻断,从而改善患者生命体征,维持其保持相对平稳[7]。徐立等[8]研究表明,外周神经阻滞麻醉应用于行单膝关节置换术的老年患者期麻醉时间较全身麻醉更长,但其术中麻醉及术后镇痛药物用量更低,有利于促进患者术后认知功能等方面的恢复,与本研究结果基本相符。
综上所述,神经阻滞麻醉联合全麻对髋关节置换术患者麻醉效果佳,可促进苏醒及拔管,有利于减少镇痛药剂量及稳定患者生命体征。

