来曲唑联合人绝经期促性腺激素用于多囊卵巢综合征促排治疗的效果
李鹛,张巧权
作者单位: 655000 云南省曲靖市妇幼保健院
多囊卵巢综合征(PCOS)是临床上常见的女性内分泌系统疾病,也是导致女性不孕的主要原因[1]。目前临床接诊PCOS患者后大多给予调节内分泌指标平衡、促排卵等药物治疗,但在实际工作中如何制定用药方案仍存一定争议[2]。本研究选取医院收治的PCOS患者46例,观察来曲唑联合人绝经期促性腺激素应用于PCOS治疗中的临床价值,以期为今后诊治此疾病提供可靠参考依据,报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月-2019年1月曲靖市妇幼保健院收治的PCOS患者92例为研究对象,年龄22~37(30.29±0.31)岁,病程1~9(3.08±0.17)年,体质量指数(BMI)23~32(28.13±0.10)kg/m2。按照随机数字表法将92例患者分为观察组和对照组,每组46例。2组患者一般资料对应数据比较均无显著差异(P>0.05),具有可比性。所有患者均知晓本研究的目的和意义并签署知情同意书,本研究获得医院医学伦理委员会批准。
1.2 纳入及排除标准 纳入标准:(1)患者均符合多囊卵巢综合征的诊断标准;(2)患者积极参与此次研究。排除标准:(1)患有严重免疫系统疾病患者;(2)肝肾功能和心脏功能不全患者;(3)不配合治疗患者。
1.3 治疗方法 2组均予以达英-35、二甲双胍口服3~6个月,待复查激素睾酮、黄体生成素/卵泡刺激素(LH/FSH)值恢复正常后分别予以对应治疗方案。观察组接受来曲唑联合人绝经期促性腺激素治疗,于月经周期第3天起每天给予来曲唑片(江苏恒瑞医药股份有限公司生产,国药准字H19991001)2.5 mg口服,连用5 d,于月经周期第8、10天分别予以人绝经期注射用促性腺激素(丽珠集团丽珠制药厂生产,国药准字H10940096)150 IU肌内注射,月经周期第12天在B型超声监测下确认卵泡发育情况,并根据超声检查结果(即卵泡大小、数量等)调整用药剂量。对照组采用克罗米芬联合人绝经期促性腺激素治疗,枸橼酸氯米芬片(克罗米芬,MEDOCHEMIELTD生产,注册证号H20140688)给药时间同观察组,每天口服50 mg,人绝经期促性腺激素给药时间、方式均同观察组。2组均待确认至少1个卵泡成熟后测量机体雌二醇(E2)值为3 000 pmol/L以下则注射人绒毛膜促性腺激素10 000 U促排卵,待第2、3天指导患者同房,排卵后6~8 d给予黄体酮200 mg睡前口服促进着床。
1.4 观察指标 观察2组患者治疗后随访6个月的妊娠及排卵情况。生化妊娠即排卵后14 d测量人绒毛膜促性腺激素(血液或尿液)阳性,临床妊娠即停经50 d左右超声检查可见宫内孕囊及心管搏动。
患者治疗结束后,必须对患者的排卵情况进行监测。在患者月经第10天做好B型超声监测卵泡发育工作,只有最大卵泡平均直径超过17 mm,经化学发光法测血黄体生成素(LH)、E2水平,并做好子宫内膜厚度、成熟卵泡数目及接触绒毛促性腺激素等记录工作。
嘱患者在注射人绒毛膜促性腺激素后1~2 d内同房,指导同房患者必须经超声检查证实卵泡是否破裂,卵泡大小以2条垂直卵泡内镜表示子宫内膜厚度,取子宫体正中做纵切面最厚处测量。
1.5 疗效评定标准 治疗6个周期后对治疗效果进行评定。显效:患者闭经、月经量少等病症有明显改变,且卵巢恢复正常体积状态;有效:患者闭经、月经量少等病症有转变,但卵巢体积恢复水平<50%;无效:患者病症无任何改变。总有效率=(显效+有效)/总例数×100%。

2 结 果
2.1 妊娠情况比较 经分析可知,观察组生化妊娠、临床妊娠率分别为71.74%、39.13%,均高于对照组的47.83%、19.57%,差异有统计学意义(P<0.05)。见表1。
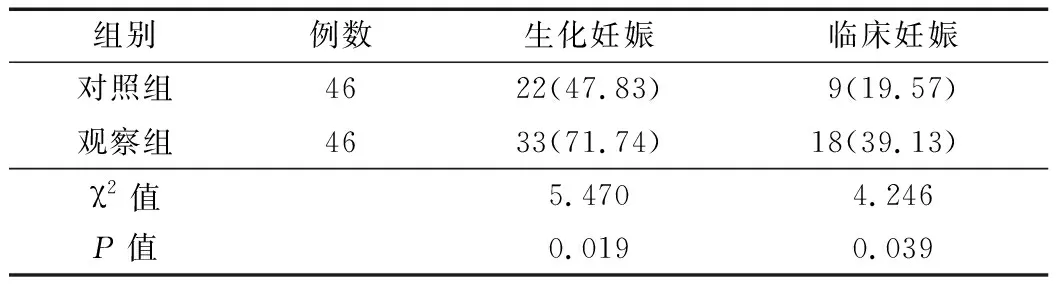
表1 2组患者妊娠情况比较 [例(%)]
2.2 治疗效果比较 观察组治疗总有效率为97.83%,高于对照组的86.96%,差异有统计学意义(χ2=3.866,P=0.049)。见表2。

表2 2组患者治疗效果比较 [例(%)]
2.3 促排卵效果比较 观察组优势卵泡数多于对照组,差异有统计学意义(P<0.01)。2组子宫内膜厚度比较差异无统计学意义(P>0.05)。见表3。

表3 2组患者促排卵效果比较
3 讨 论
PCOS发生原因在于机体下丘脑—垂体—卵巢轴功能失调,据相关资料统计,PCOS在育龄妇女中发病率为5%~10%,而高达50%~75%排卵性不孕均由其所致,因此一旦发病将对患者身心健康、家庭和睦及社会稳定造成严重影响[3]。近年来随着人们饮食结构、生活习惯变化,加之周围环境质量下降、工作压力增加,PCOS发生率呈显著上升趋势,应引起相关医护人员的注意。
PCOS由于病因复杂,而且无根治的方法,对患者的生命健康具有重要的影响,尤其是患者会引起无排卵性不孕,给患者造成巨大的生理和心理压力。目前PCOS最常见的治疗药物是氯米芬,该药物首次促排卵几率约为80%以上,且经4~6个月治疗,累积妊娠率仅为40%左右,有20%~30%以上的PCOS患者甚至会对氯米芬产生严重的抵抗性。
如果运用氯米芬依然无法治疗后,可采用去氧孕烯炔雌醇片、二甲双胍治疗,再通过氯米芬促排卵,但是仍有部分患者并不能获得良好的治疗效果。如患者在排卵前产生高水平的黄体生成素,会影响卵母细胞的质量,卵泡黄素化会导致小卵泡数量过大、触发阈值变大。
在性腺激素刺激下,易导致卵巢低反应或过度刺激反应,部分患者在人绝经期促性腺素刺激后会引发多卵泡同时发育的问题,而且发育周期存在明显的重复。针对此类患者可减少绝经期促性腺素的使用量,联合来曲唑进行治疗,从而避免患者出现各种不良反应增加患者的妊娠率。如果患者可以自行排卵,但周期或排卵量并不稳定,可通过来曲唑促进排卵周期的规律性,也可增强子宫内膜的厚度,确保与自然排卵的周期保持一致。
克罗米芬是既往临床上常用的促排卵药物,该药物为人工合成的非甾体类具有较强抗雌激素效应和较弱的雌激素作用药物。研究表明,因克罗米芬与E2具有相似结构,给药后通过占据下丘脑、子宫内膜、宫颈组织等处雌激素受体从而发挥抗雌激素作用,实际使用过程中已证实其排卵率较高(70%~95%),但妊娠率较低[4]。分析原因:克罗米芬抗雌激素产生的相关不良反应增加宫颈黏液浓稠度,子宫内膜变薄从而导致容受性降低,不利于精子顺利通过宫颈及受精卵成功着床。因此,临床上大多将克罗米芬联合人绝经期促性腺激素使用,后者可有效改善宫颈黏液情况,同时可创造与自然周期类似的子宫内膜结构,因此将有效提高患者妊娠率。来曲唑属于一种最常见的芳香化酶抑制剂,不仅可以抑制芳香化酶的生物活性,还可降低雌激素合成与分泌,减少血液中的雌激素水平,通过负反馈效应促使患者的卵泡刺激素显著增多,确保卵巢分泌卵泡快速发育并成熟[5]。通过来曲唑促使排卵,利用芳香化酶抑制剂对卵巢局部增加卵泡,对卵泡刺激素的敏感性可阻断雌激素底物转化为生物的雌激素,确保卵巢内的雄激素发生堆积效应,月经周期后的妊娠率会显著提高。据相关研究结果表明,来曲唑诱导排卵的成功率高达70%,而每个月经周期的妊娠率高达20%。通过利用来曲唑联合人绝经期促进性激素治疗PCOS不孕症,不仅可有效减少不良反应,还可避免出现胎儿畸形情况[6]。
来曲唑最初研究的目的并不是促进排卵,但随着临床应用的不断深入,发现来曲唑的口服生物利用度更高,而且可避免与血清蛋白相结合,其半衰期短,仅45 h通过口服可完全被肠道所吸收,而且在给药1 h后可迅速达到最大血药浓度,停药后也能被快速清除,不会对患者产生明显不良反应,但是对患者的肝肾功能具有轻微损害,因此在临床治疗时应关注患者肝肾功能。相关研究结果显示,来曲唑的应用对肾上腺皮质醇或醛固醇水平不会产生明显影响,有效抑制患者体内的雌激素水平,半衰期短,在到卵泡发育后期,其降低雌激素水平的作用显著,对患者子宫内膜不会产生明显影响。任建荣等[7]研究表明,来曲唑给药后可对机体内芳香化酶有效抑制阻碍其与下丘脑雌激素受体结合,循环、周围靶组织雌激素水平显著下降,此外停用来曲唑后短时间内即可恢复机体雌激素水平,子宫内膜上皮、间质能够实现快速增生,在卵泡发育成熟后子宫内膜即正常发育,有利于提高妊娠率,将其与人绝经期促性腺激素联合使用可在有效促排卵基础上达到更优妊娠效果。有研究显示,来曲唑半衰期短、生物利用度高、负反馈未被阻断,因此对降低人工促排卵所致多胎率具有重要价值[8]。
本研究结果显示,观察组观察组生化妊娠、临床妊娠率均高于对照组,观察组治疗总有效率高于对照组,观察组优势卵泡数多于对照组,2组子宫内膜厚度比较差异不显著。此结论与国内曹阳[9]、马莉[10]研究结果相符。
综上所述,来曲唑联合人绝经期促性腺激素用于PCOS促排治疗的效果显著,有利于提高患者妊娠成功率,对保障其生活质量及身心健康均具有重要价值,值得今后实际工作中参考使用。

