置管溶栓与外周溶栓对急性期下肢深静脉血栓的疗效比较
薛清泉,司春强,夏友传,梁双超,冯桂林,许 贝,张安东
(皖南医学院第一附属医院 弋矶山医院 血管外科,安徽 芜湖 241001)
下肢深静脉血栓(deep vein thrombosis,DVT)是血管外科常见的疾病之一,其发病率占周围血管疾病的40%左右[1]。在急性期有发生肺栓塞和下肢坏死的可能,远期则可能出现血栓后综合征。传统治疗DVT的方法为静脉切开取栓术,而现在多采用经各种途径的溶栓术。笔者通过对2016年1月~2018年1月收治的40例急性期DVT患者的回顾分析,总结两种不同溶栓途径的疗效,分析报道如下。
1 资料与方法
1.1 一般资料 2016年1月~2018年1月弋矶山医院血管外科收治了40例急性期DVT患者,其中6例为周围型,8例为中央型,26例为混合型。左下肢33例,右下肢5例,双下肢2例。男性19例,女性21例,年龄19~83岁。血栓形成时间12 h~7 d。行置管溶栓治疗20例,行外周溶栓治疗20例。两组患者一般资料比较差异均无统计学意义(P>0.05),见表1。
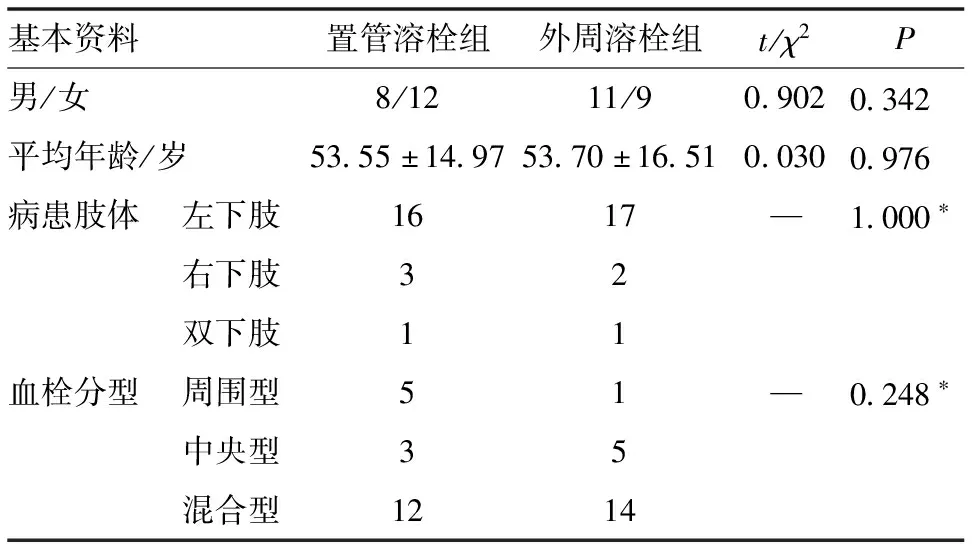
表1 置管溶栓组和外周溶栓组患者一般资料
1.2 治疗方法
1.2.1 下腔静脉滤器置入术 对于DVT患者,置入滤器可有效预防肺栓塞的发生[2]。40例患者在知情同意的情况下,均行下腔静脉滤器置入术。其中临时滤器33例,放置时间<12 d,经多普勒超声或下腔静脉造影复查后给予取出。余7例患者放置了永久性滤器。
1.2.2 溶栓治疗 置管溶栓组采用多普勒超声定位腘静脉后,用5F穿刺鞘行腘静脉穿刺成功后,引入超滑导丝,再沿导丝引入溶栓导管,将溶栓导管灌注段放置于静脉血栓内。同时用弹力绷带自患肢足背处循环向上包扎至腘静脉上方从而帮助药物充分作用于深静脉。术中首次给予尿激酶20万U脉冲式推注,随后导管尾端连接微量泵,每天40万U尿激酶泵入+20万U尿激酶脉冲式推注。每24小时监测纤维蛋白原浓度(fibrinogen,FIB)>1.0 g/L,每48小时行导管内造影了解溶栓情况,同时可上下调节溶栓导管灌注段位置,使其一直放置于血栓中。如造影结果显示深静脉恢复通畅或者FIB≤1.0 g/L或者溶栓时间达到7 d[3],取出溶栓导管。
外周溶栓组行足背静脉或大隐静脉内踝处放置留置针,用弹力绷带自患肢足背处循环向上包扎直至腘静脉上方,通过此方法将外周静脉内推注的溶栓药物压向深静脉从而达到溶栓目的。留置针外接微量泵,24小时持续给予尿激酶,每天60万U。每24小时监测纤维蛋白原浓度>1.0 g/L,每48小时行深静脉造影,如造影结果显示深静脉恢复通畅或者FIB≤1.0 g/L或者溶栓时间达到7 d,结束外周溶栓治疗。
1.2.3 抗凝治疗 溶栓治疗同时给予肝素钠抗凝治疗,剂量为100 U/(kg·d)。每位患者均行华法林药物剂量检测,在溶栓治疗第4天开始依检测结果加用华法林治疗,服用3 d后复查血凝常规,待国际标准化比率(international normalized ratio,INR)达到2.0~3.0后停用肝素钠[4]。随后根据患者DVT的不同病因持续抗凝6~12个月,期间定期监测血凝常规。
1.2.4 抗栓压力泵及弹力袜 所有患者均给予患肢抗栓压力泵治疗,每次1小时,BID[5]。患者出院时均测量小腿及大腿周径,根据测量数值选择合适弹力袜穿戴,预防血栓后综合征的发生。
1.2.5 随访 所有患者均每月复查血凝常规,测量下肢周径差,6个月后复查下肢血管超声,1年后复查下肢血管造影,了解是否存在血管狭窄及盆腔侧枝开放的情况。40例患者平均随访(14±2.7)月。其中有6例患者出现血栓后综合征,2例为置管溶栓组,4例为外周溶栓组。
1.3 医疗器材 COOK溶栓导管,贝朗临时滤器,巴德永久滤器。
1.4 疗效评价 根据患者临床症状、影像学检查结果及患肢与健肢周径差等3个指标,将治疗效果分为①治愈:患肢肿胀,疼痛感基本消失。下肢周径差<1 cm,多普勒超声或者下肢血管造影提示血管通畅无狭窄。②好转:患肢休息时肿胀,疼痛基本消失,活动后或者负重时肿痛加重。下肢周径差1~2 cm。血管超声或者下肢血管造影提示仍有附壁血栓,血管部分再通或者血管狭窄。③无效:患肢休息时仍有明显肿痛,下肢周径差>2 cm,血管超声或下肢血管造影提示血管不通畅,盆腔大量侧枝形成。
2 结果
2.1 治疗3 d和7 d后置管溶栓组和外周溶栓组患者疗效比较 对于急性期(病程<7 d)的DVT患者,前3 d溶栓治疗结束时置管溶栓组治愈11例,好转8例,无效1例;外周溶栓组治愈4例,好转9例,无效7例。从患者肿痛的消失,患肢周径的减小,患者床边活动的能力等方面看,置管溶栓组疗效优于外周溶栓组,差异有统计学意义(P<0.05)。而溶栓治疗7 d后,置管溶栓组治愈14例,好转6例,无效0例;外周溶栓组治愈12例,好转6例,无效2例。两组疗效差异无统计学意义(P>0.05)。见表2。
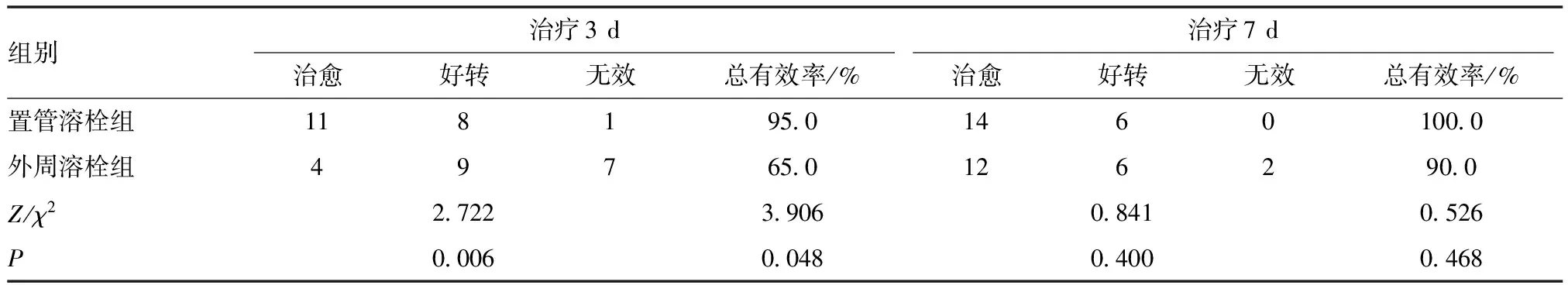
表2 不同治疗时长两组患者疗效比较
2.2 置管溶栓组和外周溶栓组治疗3 d和7 d后下肢周径差比较 置管溶栓组和外周溶栓组治疗前下肢周径差对比差异无统计学意义(P>0.05);在治疗3 d后两组下肢周径差对比差异有统计学意义(P<0.01),表明置管溶栓组疗效优于外周溶栓组;而在治疗7 d后两组下肢周径差对比差异无统计学意义(P>0.05)。见表3。
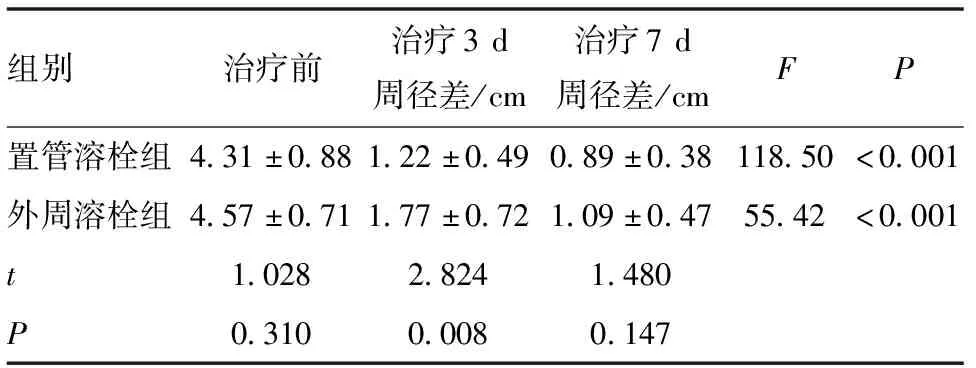
表3 两组患者治疗3 d和7 d后下肢周径差比较
在随后的6~24个月里,我们均给予这些患者抗凝治疗及定期复诊,其复诊结果显示治愈率及无效率差异无统计学意义,血栓后遗症的发生率差异也无统计学意义。
置管溶栓组前3天的溶栓效果优于外周溶栓组。而在溶栓7 d后,两组差异并无统计学意义。随诊6个月时,两组的治愈率、复发率及并发症的发生率差异也无统计学意义。
3 讨论
DVT为血管外科常见疾病,急性期发生肺栓塞会导致患者死亡,血栓后综合征则会降低患者的生活质量[6]。故确诊为急性期DVT患者,应尽早溶栓治疗,该治疗能够迅速开通栓塞静脉,对于预防血栓后综合征有重大意义。
对于是否需要放置下腔静脉滤器预防肺栓塞的争议较多,文献报道放置永久性下腔静脉滤器,24个月后因滤器本身诱发下腔静脉血栓率为未放置患者的2倍[7]。而度过急性期后,血栓脱落率将会明显下降[8],故现在均认为放置永久性滤器是不合适的。另一方面溶栓治疗会增加血栓的脱落可能,放置溶栓导管本身的物理推动作用会加大血栓的脱落风险。综合以上情况,我科现多使用临时滤器置入。在溶栓治疗结束后,经多普勒超声或造影检查确认无脱落风险后去除临时滤器。这样在预防急性期血栓脱落的同时,也降低了滤器引起的相关并发症的风险。
本研究通过分析两种不同溶栓方式了解其治疗效果,得出在急性期早期(<3 d)时,置管溶栓组的疗效优于外周静脉组。而在急性期的晚期(7 d),两种方法疗效差异无统计学意义。置管溶栓组早期疗效好的原因有以下几点:①溶栓导管本身具有物理开通作用,可以很快恢复静脉回流,使下肢肿痛缓解。②溶栓导管直接接触血栓,可迅速将导管灌注段的血栓溶解掉[9]。③溶栓导管可在控制下调整溶栓的位置,定位性更强。两组患者中远期疗效差异无统计学意义,主要是因为血栓本身会导致下肢深静脉瓣膜破坏,从而导致血栓后综合征的发生。
溶栓治疗存在着以下并发症。①出血:其中置管溶栓组2例,外周溶栓组4例。外周溶栓组为全身性用药,导致外周溶栓组出血的发生率要高于置管溶栓组。②血肿:穿刺点血肿3例,因溶栓导管放置为有创操作,故存在穿刺点血肿的可能。笔者总结多与穿刺点处包扎不仔细或者患者过早下床活动有关,经过加压包扎及卧床休息后好转。③静脉炎:多表现为浅表静脉炎,考虑为长期泵入溶栓药物刺激所致,多发生在外周溶栓组。置管溶栓组多选用深静脉,其静脉炎的发生率较低。给予静脉炎处外敷硫酸镁纱布后好转。
综上所述,本研究显示对于急性期DVT,置管溶栓治疗在早期优于外周溶栓治疗,而在晚期两者的溶栓效果差异无统计学意义。置管溶栓治疗具有创伤小,并发症发生率低,患者较易耐受的优点[10]。因此,对于急性期DVT患者,置管溶栓是较合适的治疗方法。

