胰岛素泵强化甲巯咪唑治疗2型糖尿病合并甲状腺功能亢进症的疗效及预后分析
黄永锋,罗若佳,范思铭 (广州市白云区人民医院内分泌科,广东 广州 510000)
糖尿病是一种常见的疾病,其中大部分为2型糖尿病,而糖尿病往往会伴随着并发症,而其常见的并发症就是甲状腺功能亢进症[1]。糖尿病患者的胰岛素抵抗的异常表现为胰岛素降解增加、胰高血糖素分泌增加、肝内葡萄糖生成增加、儿茶酚胺增强,这些都被认为是甲状腺功能亢进症发病机制中不可分割的一部分,甲状腺功能亢进时肝脏葡萄糖输出升高和糖原分解升高,均可导致葡萄糖耐受不良,促使糖尿病患者的血糖升高[2]。因此在治疗2型糖尿病合并甲状腺功能亢进症时,既要使胰岛β细胞不受损伤,又要抵抗甲状腺功能亢进。本研究旨在探讨胰岛素泵强化甲巯咪唑治疗2型糖尿病合并甲状腺功能亢进症的疗效。
1 资料与方法
1.1一般资料:收集2017年8月~2019年6月期间于我院内分泌科治疗的100例2型糖尿病合并甲状腺功能亢进症的患者作为研究对象,所选患者的诊断标准都与WHO关于甲状腺功能亢进症合并2型糖尿病的标准相符合,即所有患者空腹测量的血糖值≥7.0 mmol/L,葡萄糖耐量测试的2 h血糖值≥11.1 mmoL/L,随机测量的血糖含量≥11.1 mmol/L;且入组受试者的甲状腺功能检查及甲状腺彩超检查,其均符合甲状腺功能亢进诊断的标准。将受试者随机分对照组与研究组,对照组50例,男23例,女27例;年龄48.6~74.8岁,平均(49.2±3.6)岁,患者病程为1.6~12.5年,平均(5.89±3.13)年,身体质量指数(BMI)为26.3~28.9 kg/m2,平均(27.8±1.3)kg/m2;研究组,男26例,女24例;年龄47.5~73.6岁,平均(48.1±3.2)岁,病程1.1~12.5年,平均(5.32±2.73)年;BMI为26.5~28.4 kg/m2,平均(27.5±1.1)kg/m2。对照组与研究组患者的一般资料相比,差异无统计学意义(P>0.05),可进行比较。
1.2研究方法:两组患者控制饮食,并且进行适当的身体运动,接受糖尿病教育。在此基础上,对照组口服甲巯咪磋片、格列美脲和阿卡波糖,其中甲巯咪磋片:起始时,3次/d,10 mg/次,持续治疗1个月后,改为1次/d,10 mg/次,1个疗程7 d;格列美脲:1次/d,1.0~5 mg/次,7 d为1个疗程;阿卡波糖:3次/d,60~220 mg/次;研究组除口服甲巯咪磋片、格列美脲和阿卡波糖之外,同时采用胰岛素泵进行强化治疗,在治疗过程中可以根据患者的血糖水平调整其胰岛素泵强化治疗的用量。
1.3观察指标:在治疗前后,监测研究组与对照组受试者的空腹血糖(FPG)、餐后2 h血糖(2hPG)以及糖化血红蛋白(HbA1c),游离甲状腺素(FT4)、促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)等水平的改变,以及治疗后两组受试者的出现头晕、腹胀及食欲不振等不良发应的情况。

2 结果
2.1两组患者治疗前后血糖变化情况比较:治疗前,两组患者FPG、HbA1c、2hPG相比差异均无统计学意义(P>0.05);治疗后,研究组患者的FPG、HbA1c、2hPG水平较对照组明显降低,较对照组的血糖各项指标均得到一定改善,差异有统计学意义(P<0.05)。见表1。
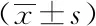
表1 两组患者治疗前后血糖变化情况
2.2两组患者治疗前后各项甲状腺功能指标比较:治疗前,研究组与对照组血清中FT4、FT3水平相比,差异无统计学意义(P>0.05);组内相比,研究组及对照组血清中的FT4及FT3水平均低于治疗前,两组中的TSH水平高于治疗前,而研究组患者治疗后血清中的FT4及FT3水平低于对照组,TSH水平高于对照组,差异均具有统计学意义(P<0.05)。见表2。
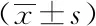
表2 两组患者治疗前后各项甲状腺功能指标比较
2.3两组患者治疗的不良反应发生率:在治疗过程中,研究组的不良反应发生率(8.00%)较对照组不良反应发生率(18.00%)明显降低,且差异具有统计学意义(P<0.05)。出现不良反应的患者在减少或者暂停药物治疗后得到缓解。见表3。

表3 两组患者治疗的不良反应发生率对比[例(%)]
3 讨论
糖尿病是一种常见的疾病,2型糖尿病是由于胰岛素抵抗或者胰岛素缺乏,进而导致碳水化合物紊乱错乱和高血糖,长期的高血糖状况有可能会引起各种急慢性的糖尿病并发症,可能是失明、心血管疾病、肾功能衰竭,甚至死亡[3]。甲状腺功能亢进症(甲状腺激素过多)可能会影响胰岛素的分泌、作用、清除等和碳水化合物代谢的许多方面,从而导致高血糖[4]。而甲状腺功能衰退引起的甲状腺激素分泌增多还可影响胰岛素的作用和代谢,诱导胰岛素的抵抗[5],且这两种疾病都是很常见的,它们的患病率基本相似,约为0.5%~2%。碳水化合物其代谢情况可以受到甲状腺激素的影响。因此,甲状腺功能障碍可能影响糖尿病的发展,因此在治疗2型糖尿病合并甲状腺功能亢进症时,既要防止胰岛β细胞受到损伤,又要抵抗甲状腺功能亢进,因此需要两病兼治[6]。
本研究显示,研究组患者治疗后的FPG、HbA1c、2hPG水平较对照组明显降低,较对照组的血糖各项指标均得到一定改善。组内相比,研究组及对照组血清中的FT4及FT3水平均低于治疗前,两组中的TSH水平高于治疗前,而研究组患者治疗后血清中的FT4及FT3水平低于对照组,TSH水平高于对照组。在治疗过程中,研究组的不良反应率(8.00%)较对照组不良反应率(18.00%)明显降低,出现不良反应的患者在减少或者暂停药物治疗后得到缓解,本研究与其他同行研究[7]结果一致。
综上所述,使用胰岛素泵强化甲巯咪唑联合治疗2型糖尿病合并甲状腺功能亢进症,治疗总有效率高,比单独使用甲巯咪唑治疗时效果更好,丰富了临床2型糖尿病合并甲状腺功能亢进症的治疗方案。

