鼻内镜术联合银杏叶提取物对鼻窦炎合并鼻息肉患者嗅觉功能及炎症因子水平的影响
项俊 冯跃
鼻窦炎合并鼻息肉是耳鼻咽喉科中较为常见的一种疾病,其发病机制为鼻息肉堵塞鼻窦,致使鼻腔堵塞引起鼻窦炎的发生[1]。随着病情的加重,多数患者会出现嗅觉功能障碍现象,对患者的生活质量造成极大影响。目前针对于该疾病治疗方法主要有鼻内镜术,但该术仍存在缺陷。由于鼻腔内结构狭小复杂,使用鼻内镜术对患者鼻腔结构、嗅觉功能极易造成损伤,损害患者的正常嗅觉功能。有研究表明银杏叶提取物(ginkgo biloba extract,GBE)是一种被认为有效的抗炎剂[2]。GBE能有效抑制白细胞介素5、白细胞介素8的释放,嗜酸性粒细胞的计数明显降低,且明显抑制气道中细胞分泌的分泌物,对患者鼻腔黏膜结构具有保护作用,从而促进嗅觉功能恢复[3]。因此,本文使用鼻内镜术联合GBE对患者进行治疗,该治疗方法在其他疾病中有较好的治疗效果,但目前相关报道较少。本文就鼻内镜术联合GBE对患者的嗅觉功能及炎症因子水平的影响进行探讨。
资料与方法
1 一般资料
选取2017年6月~2018年6月期间我院耳鼻咽喉科收治的98例鼻窦炎合并鼻息肉患者作为研究对象。纳入标准:①均符合鼻窦炎的相关诊断标准[4],并通过鼻内镜、CT检查进行确诊;②具备有鼻内镜术适应证的患者;随访时间1年或1年以上;③患者及家属知情并同意参与本次研究。排除标准:①心、肝、肾功能不全者;②合并有其他严重感染疾病者;③对本研究药物过敏者;④妊娠期、哺乳期的妇女。本次研究通过我院伦理委员会批准通过。按随机数字表法分为对照组(鼻内镜术,49例)和观察组(鼻内镜术联合GBE,49例),其中对照组男25例,女24例,年龄18~66岁,平均(41.98±20.13)岁,病程 6个月~16年,平均(8.16±4.63)年,鼻窦炎分期Ⅰ期16例,Ⅱ期20例,Ⅲ期13例;鼻窦CTlund-Mackay评分 0~5分,平均(3.54±0.52)分;鼻窦 CT 嗅区评分 0~4分,平均(1.49±0.43)分。观察组男 26例,女23例,年龄19~68岁,平均(42.01±21.39)岁,病程 6个月~15年,平均(7.65±3.41)年,鼻窦炎分期Ⅰ期17例,Ⅱ期19例,Ⅲ期13例;鼻窦CTlund-Mackay评分 0~5分,平均(3.64±0.56)分;鼻窦 CT 嗅区评分 0~4分,平均(1.53±0.45)分。两组性别、年龄、病程、鼻窦CTlund-Mackay评分、嗅区评分等基线资料比较,差异无统计学意义(P>0.05),具有可比性。
2 方法
所有患者均行鼻内镜术,术前经检查确定鼻息肉具体位置及形状大小。仰卧后进行全麻,术中在鼻内镜下使用镰状刀把钩突黏膜打开,对钩突骨质进行切除,直钳下经过筛泡到达筛窦,清除鼻息肉,然后根据患者病情情况将前筛、全筛进行开放,扩大患者上额窦和额窦开口。所有患者均使用0.9%的生理盐水对鼻腔进行清洗,使用干净无菌海绵止血,并进行常规抗感染治疗,鼻腔产生的分泌物使用0.9%的生理盐水清洗。对照组术后使用0.9%的生理盐水清洗或喷鼻,1喷/次,2次/天,观察组在鼻内镜术联合GBE(德国威玛舒培博士药厂,批准文号:H20090296,规格:40mg×10片×2板)治疗,3次/天,2片/次,两组均8周为一疗程。
3 观察指标
①对比两组术后临床症状改善评分,采用视觉量表(VAS)[5]评估患者鼻塞、流涕、嗅觉障碍,满分为10分,得分越低症状就越轻。②对比两组患者嗅觉功能术前术后6个月,采用美国康涅狄格研究中心制定嗅觉功能测试,完全丧失(5.5)分以上、重度损伤(4.1~5.4)分、中度损伤(2.6~4.0)分、轻度损伤(1.1~2.5)分及正常(-1~1)分[6]。③对比两组炎症因子水平分别在术前、术后清晨空腹抽取患者静脉血,离心取上清液测定血清中的IL-8、IL-1β、TNF-α水平变化。④对比两组患者术后1年随访的复发率及不良反应。
4 统计学方法
采用SPSS 17.0软件统计分析,定量资料用均数±标准差(±s)表示,采用t检验。定性资料用 n(%)表示,采用χ2检验,以P<0.05表示差异具统计学意义。
结果
1 对比两组患者术前术后临床症状改善评分情况
两组术前流脓涕、鼻塞及鼻窦炎复发评分无统计学差异(P>0.05);观察组术后流脓涕、鼻塞及鼻窦炎复发评分显著低于对照组(P<0.05),见表1。
表1 对比两组患者术前术后临床症状改善评分情况(分,±s)

表1 对比两组患者术前术后临床症状改善评分情况(分,±s)
注:组内比较,*与术前比较(P<0.05)。
组别 流脓涕 鼻塞 鼻窦炎复发术前 术后 术前 术后 术前 术后对照组(例 =4 9) 6.2 3±1.4 2 2.1 4±0.4 4*观察组(例 =4 9) 6.1 3±1.3 8 1.5 6±0.3 6*t 0.3 5 4 7.1 4 2 P 0.7 2 4 <0.0 0 1 4.5 6±1.3 4 1.4 2±0.3 9*4.3 1±1.0 5 0.8 6±0.2 4*1.0 2 8 8.5 6 0 0.3 0 6 <0.0 0 1 1.9 7±0.2 9 1.8 8±0.2 7*1.8 5±0.3 8 1.3 2±0.2 5*1.7 5 7 1 0.6 5 0 0.0 8 2 <0.0 0 1
2 对比两组患者术前术后嗅觉功能评分
研究组术前嗅觉功能评分为(4.51±0.32),术后(1.68±0.19),(t=0.486,P=0.628);对照组术前嗅觉功能评分为(4.48±0.29),术后(2.69±0.24),(t=23.100,P<0.001);两组术后嗅觉功能评分均明显下降,且观察组术后嗅觉功能显著低于对照组(P<0.05)。
3 对比两组患者术前术后血清炎症因子水平变化情况
两组患者术前IL-8、IL-1β、TNF-α水平比较无统计学差异(P>0.05);观察组术后 IL-8、IL-1β、TNF-α水平均明显低于对照组(P<0.05),见表2。
表2 对比两组患者术前术后血清炎症因子水平变化情况(±s)
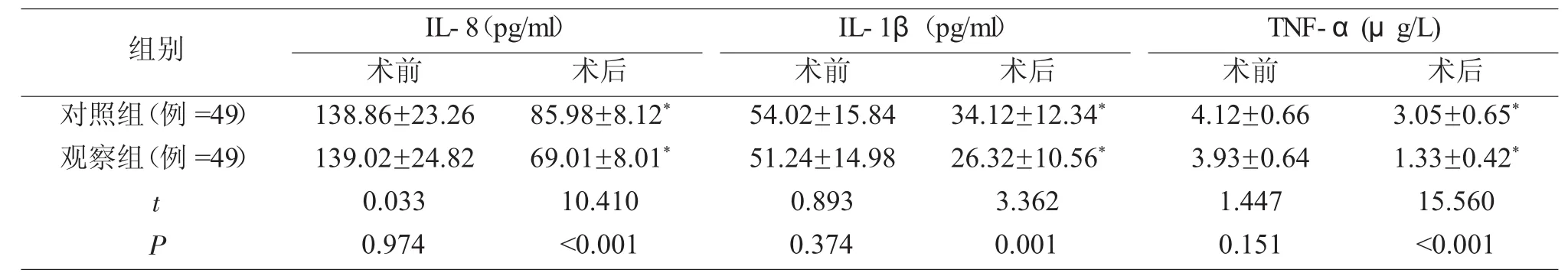
表2 对比两组患者术前术后血清炎症因子水平变化情况(±s)
注:组内比较,*与术前比较(P<0.05)。
组别 I L-8(p g/m l) I L-1 β(p g/m l) T N F-α(μ g/L)术前 术后 术前 术后 术前 术后对照组(例 =4 9) 1 3 8.8 6±2 3.2 6 8 5.9 8±8.1 2*观察组(例 =4 9) 1 3 9.0 2±2 4.8 2 6 9.0 1±8.0 1*t 0.0 3 3 1 0.4 1 0 P 0.9 7 4 <0.0 0 1 5 4.0 2±1 5.8 4 3 4.1 2±1 2.3 4*5 1.2 4±1 4.9 8 2 6.3 2±1 0.5 6*0.8 9 3 3.3 6 2 0.3 7 4 0.0 0 1 4.1 2±0.6 6 3.0 5±0.6 5*3.9 3±0.6 4 1.3 3±0.4 2*1.4 4 7 1 5.5 6 0 0.1 5 1 <0.0 0 1
4 两组患者不良反应比较
观察组在术中中鼻甲切除2例,术后嗅裂区均无水肿和阻塞,头痛1例、食欲不振2例;术后总不良反应发生率为6.12%(3/49)。对照组术中中鼻甲切除4例,术后嗅裂区水肿1例、阻塞1例以及头痛2例、食欲不振2例,术后总不良反应发生率为12.24%(6/49)。观察组与对照组的总不良反应发生率比较(χ2=1.101,P>0.05)。
5 两组患者术后复发率比较
对两组术后1年进行随访,观察组术后鼻窦炎复发3例、鼻息肉复发1例,总复发率为8.16%(4/49);对照组鼻窦炎复发8例、鼻息肉复发4例,总复发率24.49%(12/49);观察组的复发率明显低于对照组(χ2=4.780,P<0.05)。
讨论
鼻窦炎合并鼻息肉患者常因黏膜水肿堵塞、脓性鼻涕、鼻腔内分泌物增多等导致鼻腔通气障碍,进而引起嗅觉功能障碍[7]。随着鼻腔手术的不断发展和完善,鼻内镜术在内镜辅助下进行手术不仅能有效清除病变部位,还能减少对鼻腔结构的损伤,促进患者嗅觉恢复[8]。但鼻内镜术只能纠正病变部位,未能彻底清除鼻内炎症,术后易出现粘连、水肿等症状,致使术后复发率高[9]。GBE化学成分较为复杂,其活性成分主要有银杏内酯、黄酮类化合物,还有有机酸、酚类、微量元素等,其药理活性具有减轻炎症反应、改善气道重塑、具有保护中枢神经系统作用。使用GBE可改变患者鼻窦炎嗅觉障碍的炎症因子水平,促进嗅觉功能恢复,还能有效改善患者的临床症状,降低患者术后复发的风险,其安全性良好[10]。
本研究结果鼻内镜术联合GBE较单纯鼻内镜术治疗效果好。GBE是一种有效抗炎剂,对各类炎症因子起到有效抑制作用,且有研究证实该药对气道重塑起有效防治作用[11]。IL-8通过趋化激活中性粒细胞、嗜酸性粒细胞溶酶体释放,且聚集在正常组织中引起损伤,IL-8水平升高会使炎性细胞浸润[12]。GBE能有效抑制IL-8分泌和中性粒细胞浸润,从而起到阻碍炎症作用。TNF-α在激活中性粒细胞浸润与IL-8引起炎症反应的机制相似。IL-1β通过调节免疫细胞,介导炎症反应,进而发挥重要作用。TNF-α因子水平升高,刺激淋巴细胞生成IL-8因子,促使炎症反应加剧。本研究结果显示,研究组TNF-α,IL-1β、IL-8 的水平变化治疗后均明显下降,可能原因是鼻内镜术能维持正常功能结构,GBE具有抗炎作用进而降低炎症因子,从而阻碍炎症反应,进而达到治疗效果。提示鼻内镜术联合GBE治疗能降低炎症因子的表达水平,缓解患者的鼻窦炎症反应,嗜酸性粒细胞具有活化抑制作用,促进患者嗅觉功能恢复。1年后对所有患者进行随访,术后复发率和不良反应发生率较少,表明鼻内镜术联合GBE对患者的使用安全良好。
综上所述,鼻内镜术联合GBE治疗可改善患者的临床症状、促进患者的嗅觉功能恢复,且能降低患者术后复发率,其药物安全性良好,值得推广应用。

