植入埋藏式心脏转复除颤器伴His束起搏纠正右束支阻滞预防肥厚型心肌病恶性心律失常发作一例∗
郇强 王赛华 方明 王温慧 赵志宏 宁忠平
肥厚型心肌病患者易发生恶性心律失常,引发心源性晕厥和黑矇,植入双腔心脏转复除颤器(ICD)可预防心脏性猝死,笔者遇一例并伴有右束支阻滞(RBBB),植入ICD 予以His束起搏纠正RBBB,取得较好的效果,报道如下。
患者男性,48岁,10天前起身时突发一过性晕厥1次,入住当地医院,心脏超声诊断肥厚梗阻型心肌病(左室流出道压力阶差36 mm Hg),室间隔厚度18 mm,左房内径52 mm,伴中度二尖瓣返流,轻度三尖瓣、主动脉瓣返流,中度肺动脉高压。心电图:窦性心律,心室内阻滞,ST-T改变,异常Q波,右束支传导阻滞(RBBB)(图1)。动态心电图提示:窦性心律,最快96次/分;最慢59次/分;平均77次/分;室性早搏(简称室早)15 007次,阵发室性心动过速(简称室速)48阵,室性融合波,室性并行心律,非阵发性室上性心动过速1阵,全程QRS波均为RBBB,全程ST-T 继发性改变。冠状动脉造影:左冠状动脉前降支近端、回旋支、右冠状动脉近端30%~50%狭窄。住院期间,曾予以胺碘酮、利多卡因注射液抗心律失常治疗,QTc间期延长大于500 ms,后改为倍他乐克治疗,仍反复持续性及非持续性室速发作不能控制,11天后自动出院,就诊本院。患者2型糖尿病病史5年,平素使用优泌林注射液,血糖控制良好。既往吸烟史30年,每天20支,否认饮酒史,否认家族遗传病史。诊断:肥厚梗阻型心肌病,晕厥,心律失常,室早,室速,心功能Ⅱ级(NYHA分级),2型糖尿病。
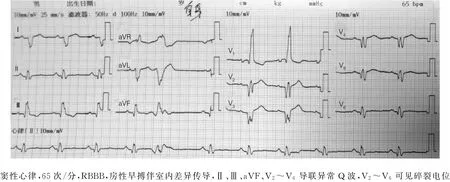
图1 患者入院时心电图

图2 持续性室速发作时的心电图
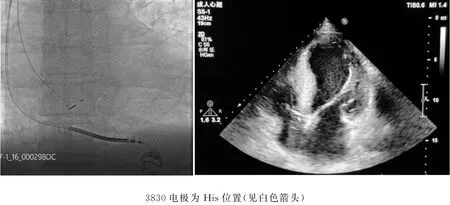
图3 ICD 植入后胸片及心脏超声
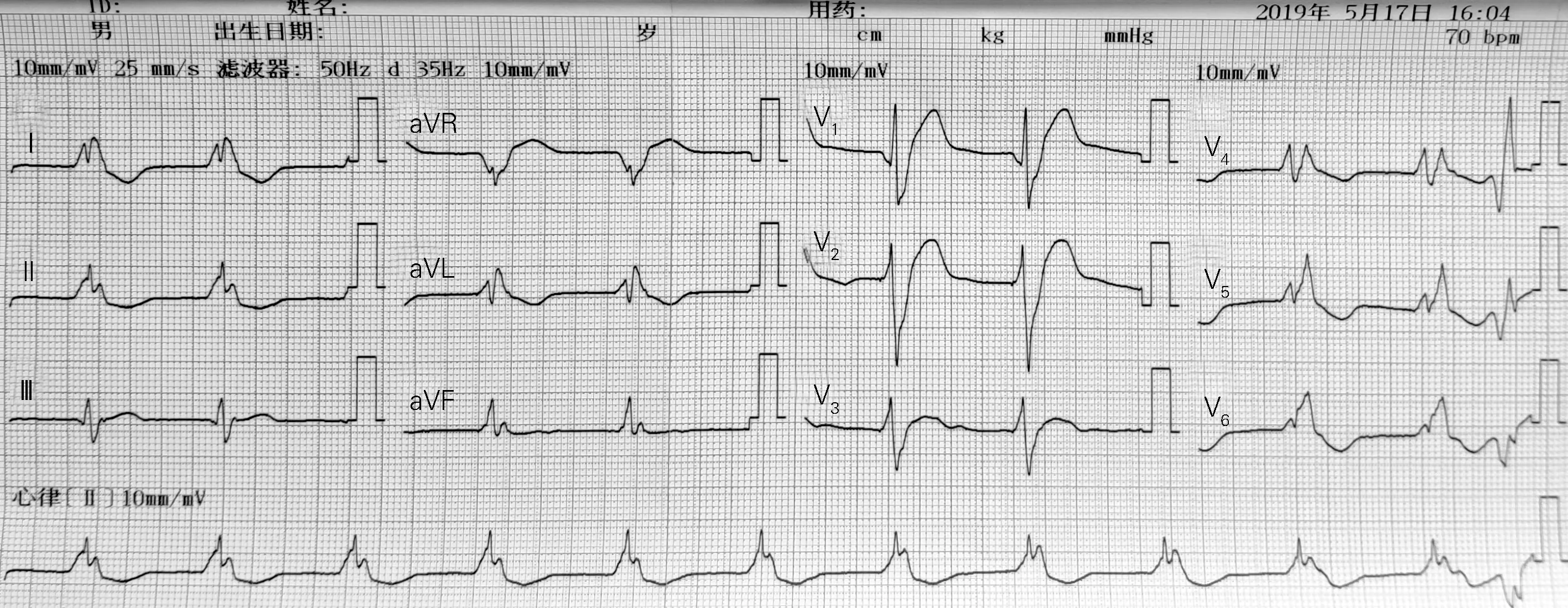
图4 起搏模式程控为DDI模式的心电图
患者入本院复查动态心电图(22 h):总心率100 800次,频发多源室早30 220次,单发室早6 414次,成对84次,短阵室速70阵,持续室速发生(最长室速心搏数17 452次)。入院当天患者晚20时再发一过性黑矇不适,遥测心电监护提示持续性室速,予利多卡因注射液静脉推注(简称静推)、泵入抗心律失常治疗,转窦性心律,仍频发室早,短阵室速。入院第二天早8时持续室速发作(图2),持续时间>5 min,无黑矇、晕厥,监测血流动力学稳定,静推地西泮5 mg镇定,静推胺碘酮150 mg过程中患者转复窦性心律,继续胺碘酮1 mg·kg-1·min-1静推维持。下午行双腔ICD(Medtronic DDBC3D4)植入,其中心房孔接入行His束起搏的3830-69电极(图3),纠正RBBB;His束电极阻抗562Ω,阈值1.6 V,R 波振幅3.5 m V;右室电极阻抗660Ω,阈值1 V,R 波振幅11.7 m V。程控为DDI模式,70次/分(图4),室速检测间期176次/分起始。ICD 植入术后第2天患者仍频发室早,发作持续性室速一次,心电图图形同图2,再次静推胺碘酮150 mg恢复窦性心律,后再无持续室速发作,ICD 植入后第4天起反复发作的非持续性室速消失,室早渐次减少。患者无不适。琥珀酸美托洛尔95 mg,每天2次,口服;胺碘酮片200 mg,1日3次,口服(1周后改为1日2次,2周后改为1日1次)。10天后,出院前动态心电图:23 h总心率93 400次,多源室早2 235次,单发室早2 207次,成对室早14次,His束起搏占90%。复查心脏超声:左室流出道压力阶差10 mm-Hg。出院后2周因反复胸闷伴气短,改琥珀酸美托洛尔47.5 mg,1日2次,口服,胺碘酮片100 mg,1日1次,口服。随访期间患者无不适。出院1个月后复查动态心电图,23 h总心率101 000次,单发室早3 007次,成对室早10次。3个月后,再次出现胸闷伴气短乏力复诊,复查动态心电图,23 h总心率98 357次,单发室早2 426次,成对室早252次,非持续性短阵室速12阵。改琥珀酸美托洛尔47.5 mg,1日2次,观察1周后,患者胸闷气短乏力缓解出院。随诊1年,日常活动正常,无室速发作。
讨论 本例肥厚型心肌病患者按病史、心电图、心脏超声及冠状动脉造影结果综合分析:①患者存在晕厥及黑矇史,存在频发室早、伴非持续及持续室速;②患者以室间隔肥厚(18 mm)为特点,左室流出道压力差36 mm Hg;左房内径52 mm,显著增大,伴二尖瓣返流,患者既往心房颤动病史不详;③存在RBBB及室内传导阻滞,陈旧性心肌梗死可疑,冠状动脉造影检查左、右冠状动脉狭窄程度小于50%。按中国肥厚型心肌病指南,肥厚型心肌病超声心动图诊断标准[1]:左室心肌任何节段或多个节段室壁厚度≥15 mm,并排除引起心脏负荷增加的其他疾病,如高血压、瓣膜病等。本例患者可诊断肥厚型心肌病。患者为植入ICD 的一类适应证。
肥厚型心肌病预防心脏性猝死的ICD 植入是核心治疗方案,以β受体阻滞剂剂量可加至最大耐受剂量,胺碘酮作为基础药物治疗是目前的推荐。中国肥厚型心肌病指南对应用双腔ICD 的选择没有明确的推荐;尽管指南继续推荐严重梗阻性者双腔起搏器(Ⅱb,B),但要求①心室起搏电极必须置于真正的右室尖。②房室间期(AV 间期)必须短于患者窦性心律的PR 间期。其目的是调整适宜的心室起搏顺序[1]。已经证实永久His束起搏在具有束支传导阻滞以及房室结内传导阻滞的患者临床研究证明是安全有效的,可预防心室非同步化及维持正常的心电活动[2]。本例患者尽管没有心房颤动证据,却属心房颤动极高危,行His起搏自然可纠正RBBB,恢复心室电-机械活动的同步性。对于本病例程控为DDD 还是DDI模式,并没有太大的区别,病人的基础频率为窦性心律,65次/分左右,ICD 的基础频率为70次/分,工作模式为AP-VS超过90%,AS-VS小于10%。病例ICD 植入,对于室性心律失常鉴别诊断,究竟适用于双腔鉴别还是单腔鉴别? 由于本病例心房孔接入行His束起搏的3830电极在正常情况下心房与心室的比例永远是1∶1,可以使用双腔鉴别诊断,但考虑到His起搏远期可能会有阈值升高和感知不良的情况,选择单腔鉴别可能是更安全的方式。但需要注意的是如果是左束支区域起搏,在取QRS波模板时应取自身而不是左束支区域起搏的图形,并关闭模板自动更新。
肥厚型心肌病快速室性心律失常的治疗,中国《室性心律失常中国专家共识》(2016共识升级版)[3],《中国成人肥厚型心肌病诊断与治疗指南》(2017)[1]均无导管射频消融治疗推荐;欧洲《肥厚型心肌病指南》(2014)[4]也只指出,伴左室心尖部室壁瘤由于临近疤痕折返诱发的单形室速能三维标测者可行射频消融。美国的《室性心律失常导管消融专家共识》(2019)推荐[5]:复发单形性室速的肥厚型心肌病患者,若抗心律失常药物治疗无效或不能耐受,可选择导管消融治疗。推荐级别IIa。
基于以上认识现状,本病例率先报道,合并有RBBB 及室内传导阻滞,左房显著增大,心房颤动发生的风险高的肥厚梗阻型心肌病患者,选择植入双腔ICD,心房电极孔插入His束部位起搏电极,DDI起搏模式,纠正RBBB,改善室内传导阻滞,减轻左室流出道梗阻及预防心房颤动发生时的快心室率。联合琥珀酸美托洛尔及胺碘酮口服减少室早,预防室速发作;但需充分认识到药物的副作用,特别是负性肌力作用加重心功能恶化产生的胸闷、气短及乏力等不适,需及时减量,但存在预防室性心律失常效果弱化的矛盾。如室性心律失常抗心律失常药物治疗效果不显著,可考虑行导管射频消融术。本病例远期预后仍需进一步长期观察。

