术前不同程度下肢力线内翻畸形对单髁置换术后短期疗效的影响分析
李亚坤,李浩,王浩浩,席刚,张民
(山西医科大学第二医院骨科,山西 太原 030001)
膝关节单髁置换术(unicompartmental knee arthroplasty,UKA)是目前治疗膝关节骨关节炎的重要方法之一,具有创伤小,恢复快,膝关节本体感觉保留等优点[1]。早期UKA的失败率较高,为了降低失败率,Kozinn和Scott[2]提出了较为严格的UKA适应证。严格遵守这些适应证后明显降低了手术失败率,并且随着外科技术的不断改进,UKA取得了满意的临床效果,在临床的应用也越来越多[3-4]。
下肢力线内翻畸形在膝关节骨关节炎患者中十分常见,内翻畸形导致的膝关节内外侧间室受力不平衡既是膝关节骨关节炎的发病因素,内翻畸形也是膝关节骨关节炎进展的临床表现[5-6]。根据UKA的经典适应证[2],UKA适用于前内侧骨关节炎合并有术前下肢力线≤15°内翻畸形,并且内翻畸形可被动纠正的患者。那么,在15°的范围内,患者UKA术前不同程度的下肢力线内翻畸形对哪些方面存在影响,并且术前不同程度的下肢力线内翻畸形是否影响UKA术后的临床疗效?本研究回顾性分析我院于2018年3月至2019年9月接受UKA治疗的99例(131膝)膝关节骨关节炎患者资料,旨在研究患者术前存在的不同程度下肢内翻畸形对单髁置换术后的临床疗效影响,现报告如下。
1 资料与方法
1.1 病例选择 纳入标准:(1)因膝关节前内侧骨关节炎行单髁置换术的患者;(2)术前术后均行站立位双下肢全长X线片检查;(3)术前下肢力线存在不超过15°内翻畸形的患者;(4)前交叉韧带及内侧副韧带功能良好。排除标准:(1)影像资料及评分不全者;(2)有其他下肢手术史及外伤史患者;(3)术前下肢力线外翻或内翻大于15°者。
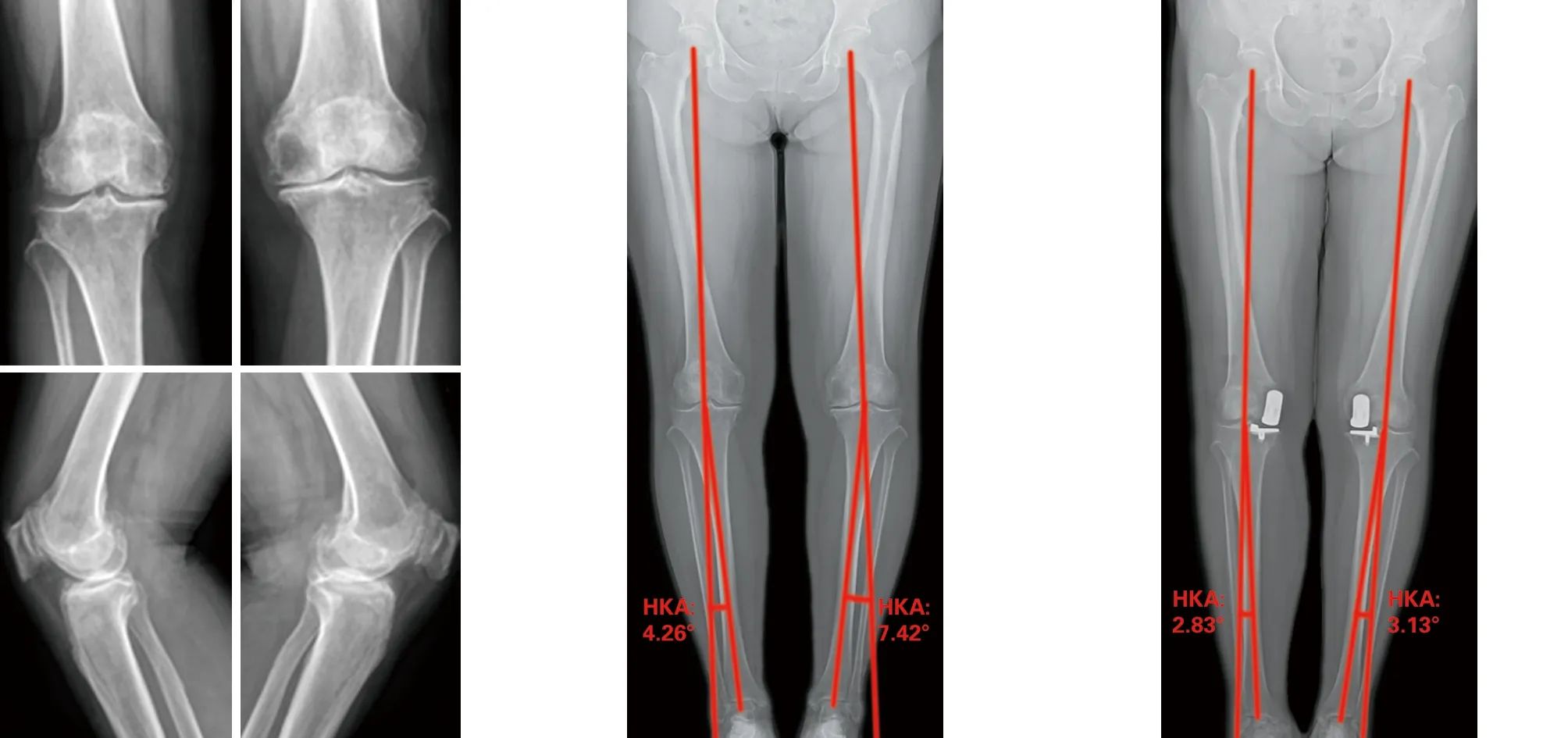
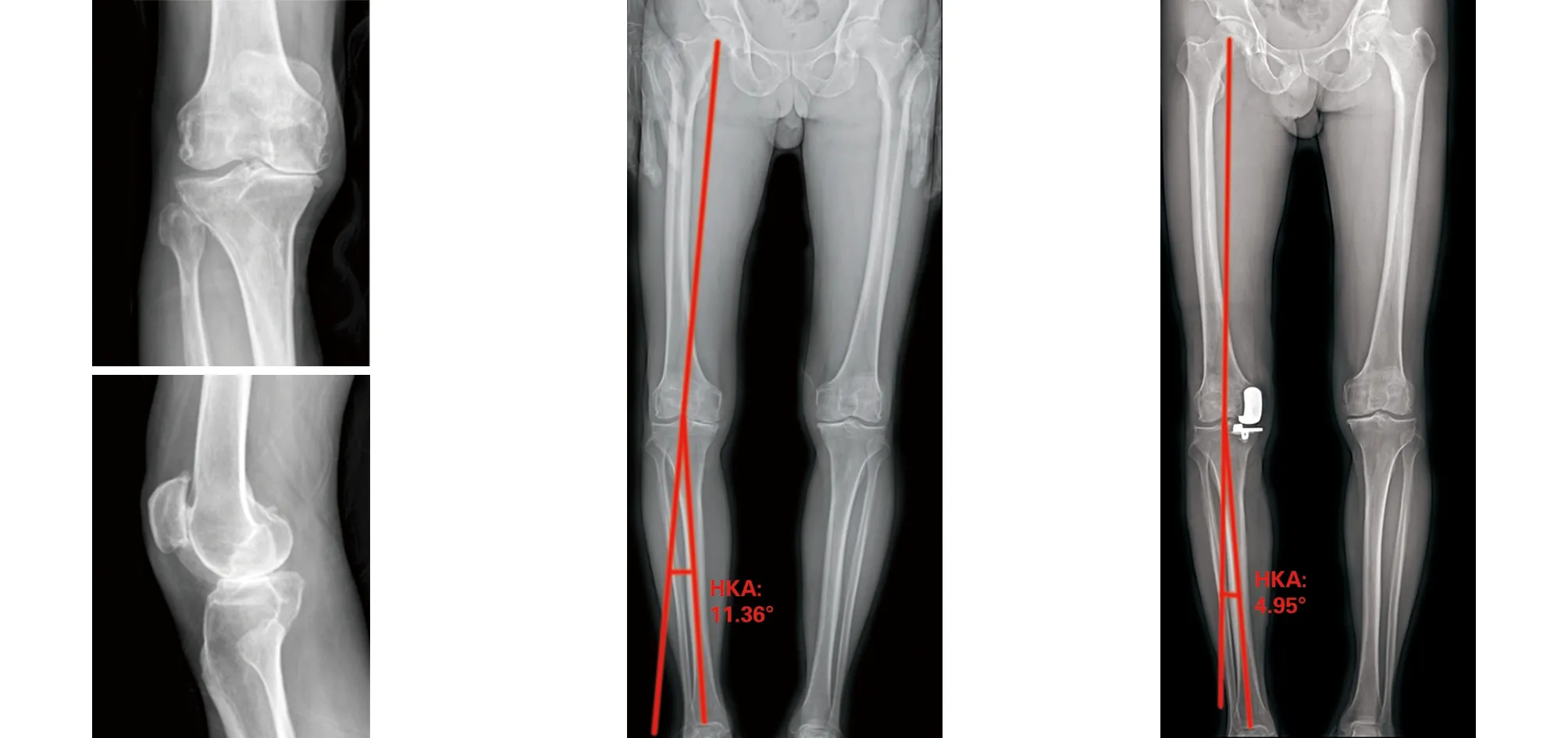
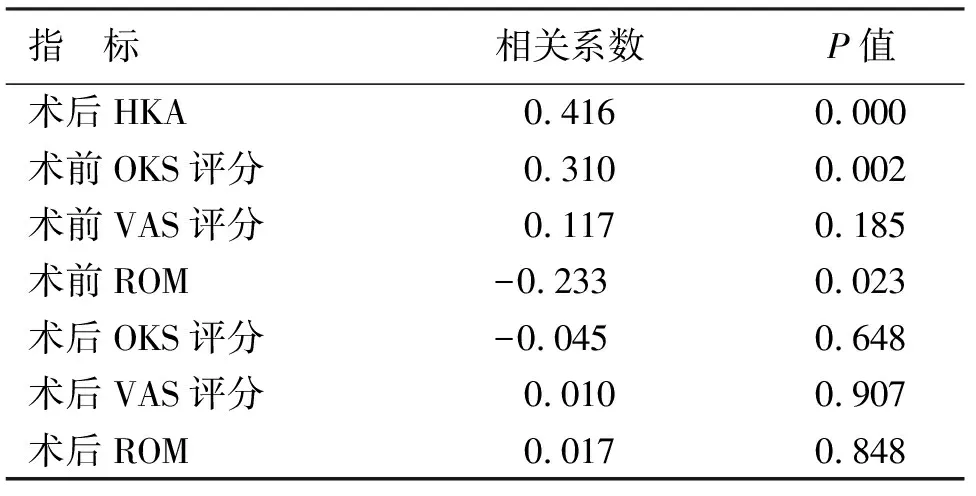
1.2 一般资料 回顾性分析从2018年3月至2019年9月于我院因膝关节骨关节炎行UKA治疗的患者,根据纳入标准及排除标准,本研究共纳入患者99例(131膝),其中男29例(37膝),女70例(94膝);年龄50~84岁,平均为(64.79±7.71)岁;身体质量指数(body mass index,BMI)16.81~35.38 kg/m2,平均(26.17±4.04)kg/m2;左膝69例,右膝62例。所有患者术前常规行站立位双下肢全长X线片检查并测量髋膝踝角(hip-knee-ankle angle,HKA),HKA定义为股骨机械轴与胫骨机械轴的夹角,HKA绝对值越大,代表下肢畸形程度越大。根据患者术前HKA大小将患者分成3组,A组(0° 1.3 手术方法 所有患者均由同一医生主刀完成,假体选择Oxford 3代单髁假体系统(Biomet美国)。 将患者麻醉后取平卧位,患肢呈屈髋45°、外展30°置于腿架上,常规消毒铺单,患肢驱血,气压止血带充气压力调至50 kPa。切口取髌旁内侧切口,长约6~7 cm,依次切开皮肤、皮下组织、关节囊,切除部分髌下脂肪垫、内侧半月板前半部分并剥离胫骨平台前方软组织,探查并评估前、后交叉韧带与内侧副韧带功能,评估股骨外侧髁、胫骨平台外侧髁及髌股关节软骨情况。去除股骨内侧髁、髁间窝、内侧胫骨平台骨赘;妥当安放胫骨截骨导向器,确定截骨平面,于胫骨髁间嵴行垂直截骨,Z字拉钩保护好内侧副韧带后行水平截骨,对比截骨块与试模,确认胫骨假体大小;膝关节屈曲45°,充分暴露股骨髁后行股骨开髓并插入定位杆,安装股骨钻孔导向器,用4 mm及6 mm钻沿导向器钻孔,将股骨后髁截骨板置于股骨髁定位钻孔内紧贴股骨髁截骨,将研磨栓置于股骨定位孔,用研磨钻研磨股骨远端,确定股骨髁假体大小,反复测试屈伸间隙后选择合适厚度的聚乙烯衬垫,置入单髁假体和聚乙烯衬垫,活动膝关节确定膝关节假体稳定,衬垫轨迹良好、无撞击。冲洗关节囊,充分止血的情况下在膝关节屈膝45°位缝合关节囊、皮下组织及皮肤,手术结束。 1.4 术后处理 术后24 h静脉应用抗生素预防感染。术后当天麻醉过后可开始进行踝泵锻炼,预防下肢深静脉血栓。术后第一天若无明显头晕、患肢疼痛等不适,患者即可行渐进性仰卧屈伸锻炼及股四头肌等长收缩等肌力练习。术后第一天予以皮下注射依诺肝素预防下肢静脉血栓,出院后继续口服抗凝药物2~4周。 1.5 观察项目 影像学资料:术前及术后3个月复查时行膝关节正侧位X线片、站立位双下肢全长X线片检查,测量患肢HKA值大小。术后1个月、3个月、6个月、1年及此后每年复查膝关节正侧位X线片并进行膝关节评分,评估患者情况。 膝关节评分:术前及术后1、3、6、12个月和此后每年进行定期门诊随访,记录患者牛津膝关节评分(Oxford knee score,OKS),疼痛视觉模拟评分(visual analogue score,VAS),膝关节活动度(range of movement,ROM)。将末次随访时的统计数据作为评价指标。 2.1 总体比较 纳入本研究的患者均获得随访,随访时间12~30个月,平均随访时间(19.01±3.80)个月,术前A组、B组、C组三组患者在性别、年龄、BMI及手术侧别等方面无明显统计学差异,见表1。UKA手术前后HKA、OKS评分、VAS评分、ROM情况见表2。UKA术前术后对比,膝关节功能明显改善,差异有统计学意义(P<0.05)。 表1 不同程度内翻患者术前一般资料比较 表2 患者UKA术前术后临床资料对比 2.2 组间比较 三组患者的术前OKS、VAS及膝关节ROM比较差异有统计学意义(P<0.05)。组间两两比较,A组与B组的术前OKS和膝关节ROM比较差异无统计学意义(P>0.05),C组分别与A组、B组的术前OKS及膝关节ROM比较,差异有统计学意义(P<0.05);A组分别与B组、C组的术前VAS比较差异有统计学意义(P<0.05),B组与C组的术前VAS比较差异无统计学意义(P>0.05)。三组患者的术后HKA比较差异有统计学意义(P<0.05)。组间两两比较,A组与B组的术后HKA比较差异无统计学意义(P>0.05),C组分别与A组、B组比较差异有统计学意义(P<0.05)。三组患者末次随访时的OKS、VAS及膝关节ROM比较,差异无统计学意义(P>0.05),见表3。 表3 不同程度内翻患者手术前后观察指标比较 2.3 相关性分析 进一步分析术前下肢力线内翻程度与观察指标相关性,结果显示术前HKA与术后HKA、术前OKS评分和术前膝关节ROM呈显著性相关(P<0.05),见表4。 表4 患者UKA术前HKA与观察指标相关性分析 2.4 典型病例 (1)65岁女性患者,因双膝关节疼痛伴活动受限5年余入院。行双膝关节正侧位X线片可见典型前内侧骨关节炎表现,术前双下肢内翻排列,右膝HKA为4.26°,属于轻度内翻,左膝HKA为7.42°,属于中度内翻。术后3个月复查下肢力线右膝HKA为2.83°,左膝HKA为3.13°,较术前改善,手术前后影像学资料见图1~3。(2)75岁男性患者,因左膝疼痛伴活动受限3年余入院。行左膝关节正侧位X线片可见典型前内侧骨关节炎表现,术前左下肢内翻排列,左膝HKA为11.36°,属于重度内翻。术后3个月复查下肢力线左膝HKA为4.95°,较术前改善(见图4~6)。 3.1 术前下肢内翻畸形与骨关节炎症状 膝关节骨关节炎患者往往伴有下肢力线不同程度的改变,并且绝大部分以内翻畸形为主,原因主要与膝关节内侧关节间隙相对于外侧间隙磨损变窄有关[7]。关节的受力由下肢力线决定,内翻畸形将会导致内侧间室受力增加、骨关节炎病程的持续进展[8]。 有研究结果显示内翻程度的增加将会使患者骨关节炎的症状加重[9],在本研究中证实术前不同程度内翻组别的患者在OKS评分、VAS评分及膝关节ROM上存在显著差异,并且患者的术前OKS评分和膝关节ROM与下肢内翻程度呈现显著相关性。术前患者内翻畸形程度越大,膝关节功能则越差。术前下肢力线内翻畸形程度可以作为判断患者骨关节炎程度的重要指标。 图1 术前双膝关节正侧位X线片示双膝关节内侧间隙变窄 图2 术前站立位双下肢全长X线片示右膝HKA为4.26°,左膝HKA为7.42° 图3 术后3个月站立位双下肢全长X线片示右膝HKA为2.83°,左膝HKA为3.13° 图4 术前右膝关节X线片示右膝内侧关节间隙变窄 图5 术前站立位双下肢全长X线片示右膝HKA为11.36° 图6 术后3个月站立位双下肢全长X线片示右膝HKA为4.95° 3.2 术前下肢内翻畸形对术后力线的影响 对于UKA术后下肢力线的影响因素仍存在争议。Kim[10]对124例活动平台UKA患者术后的下肢力线研究发现,UKA术后的下肢力线与胫骨和股骨的假体组件的位置无明显关系,术后下肢力线主要取决于聚乙烯衬垫的厚度。但Zhang等[11]人回顾性分析了122例UKA的术后下肢力线得出,患者术后下肢力线与术前下肢力线的排列及术中截骨量有关,与垫片厚度无明显关系。Mullaji等[12]认为UKA术后患肢的下肢力线将恢复到与未患骨关节炎的对侧肢体相当的水平。本研究结果表明,患者UKA术前下肢力线排列与术后下肢力线排列有显著相关性,术前下肢力线重度内翻组患者的术后下肢力线与术前轻度内翻畸形组及中度内翻畸形组间存在显著差异,术前下内翻畸形越大的患者,UKA术后下肢力线内翻度数也越大,术前下肢力线内翻畸形程度是影响术后下肢力线的重要因素。 3.3 术前下肢内翻畸形对术后疗效的影响 UKA的临床疗效存在很多影响因素。Koh等[13]研究发现,年轻患者UKA术后临床疗效相对较差;Ode[14]则发现高龄(年龄≥85岁)患者接受UKA可以获得与TKA相似的临床疗效并且并发症较少;Polat等[15]人研究发现重度肥胖将影响UKA术后膝关节功能并增加术后并发症的发生;Dai等[16]的研究发现,胫骨假体的冠状位排列将影响UKA术后下肢应力分布,假体位置不良可能导致外侧间室骨关节炎进展而使手术失败率增高;Tomoyuki[17]发现胫骨假体的旋转也会对UKA的短期临床疗效产生影响。 UKA术后下肢力线的排列也被认为是影响手术疗效的重要因素,术后下肢力线外翻容易导致外侧间室骨关节炎进展,残留内翻较大则会使假体应力集中,影响手术的疗效及假体寿命[18]。UKA术后的最佳下肢力线,多数学者认为应保持轻度内翻的状态。Kim等[19]对246例活动平台UKA患者平均7.5年的随访发现,术后下肢力线存在轻度内翻的患者假体生存率最高;Michele等[20]对125例UKA患者的术后下肢力线评估发现,术后下肢力线内翻小于7°不会影响UKA术后的中期结果,并且与中立位或接近中立位的下肢力线相比,术后下肢力线保持轻度内翻会有更好的结果;Zuiderbaan等[21]的另一项研究也发现,在对104例UKA患者的评估中,术后下肢力线保持内翻1°~4°的患者效果最好。 如前所述,UKA术前膝关节内翻程度在一定程度上代表着骨关节炎的严重程度。本研究纳入的三组患者,在年龄、体重等方面差异无统计学意义,并且均由同一医师主刀,在UKA术后三组患者末次随访时的OKS评分、VAS评分、膝关节ROM并无显著差异,虽然术前重度内翻组患者术后内翻程度相对于轻度内翻组及中度内翻组较大,但术后下肢力线仍然保持轻度内翻的状态,符合UKA术后力线的最佳范围,术前不同程度的内翻畸形并未对UKA术后的短期临床疗效造成显著影响。 3.4 本研究的局限性 本研究属于回顾性研究,存在设计局限。本研究将患者术前下肢力线畸形作为一个整体来看待,并没有区分畸形来源于关节外还是关节内,不同来源的畸形可能对下肢力线影响不同。另一个局限性是随访时间较短,UKA术后患者的下肢力线可能对假体的长期生存率造成影响,应进行更长时间的随访。 综上所述,本研究证明患者术前不同程度的内翻畸形与患者术前膝关节功能及术后下肢力线有显著相关性,但在≤15°的范围内,术前不同程度的内翻畸形并不影响单髁置换术后的短期临床疗效。
2 结 果

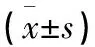
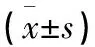
3 讨 论