472例儿童化脓性脑膜炎预后不良因素分析
刘巧美 周进芳 宫 莉
化脓性脑膜炎是指由病原菌引发的中枢神经系统感染性疾病,以发热、惊厥、颅内压增高、意识障碍为主要特征,具有发病率高、致死率高、起病快等特点,好发于免疫力低下的儿童和老年人群[1]。流行病学研究[2]表明,我国儿童发生化脓性脑膜炎的发病率在0.8%~6.1%之间,致死率高达10%左右,同时约有1/3的患者可出现瘫痪、运动障碍、听力障碍等神经系统后遗症,严重影响着患者身心健康与生命安全。为探究化脓性脑膜炎患儿预后的不良因素,笔者选取2018年11月至2019年11月于南京医科大学附属儿童医院就诊的472例化脓性脑膜炎患儿为研究对象,进一步探讨影响患儿预后的不良因素,以期为临床诊治提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2016年11月至2019年11月于南京医科大学附属儿童医院神经内科就诊的472例化脓性脑膜炎患儿的临床资料,其中男性299例,女性173例,年龄7个月~8岁,平均(4.13±2.24)岁,入院前病程2~8 d,平均(5.73±2.34)d。纳入标准:①所有患儿均符合《诸福棠实用儿科学》中对化脓性脑膜炎的诊断标准[3];②患儿年龄在7个月以上;③患儿均为首次发病。排除标准:①患儿临床研究资料不全;②患儿合并有其它严重感染性或肝肾功能不全等疾病;③患儿为复发性病例。
1.2 方法 收集所有入组患儿的一般资料(性别、年龄、病程)、生化指标(脑脊液乳酸水平、脑脊液蛋白水平、脑脊液糖水平、脑脊液有核细胞数、C反应蛋白水平、白细胞水平、血小板计数)、临床表现(是否有昏迷/意识障碍、是否有惊厥、是否发热、是否有脑膜刺激征)、并发症情况(包括硬膜下积液、脑积水、脑性低钠血症、脑脓肿、消化道出血)、病原学检测以及影像学检查结果,采用Glasgow临床结局量表将患儿分成预后良好组(338例)和预后不良组(134例),进一步采用单因素和多因素logistic回归分析法探讨影响患儿预后的不良因素。
1.3 预后判断方法 采用Glasgow临床结局量表[4]进行评分,该量表总分在1~5分之间,具体判断标准如下:5分,患儿高热、呕吐等临床症状完全消失或明显缓解,脑脊液检测结果正常或接近正常,无相关并发症及后遗症;4分:患儿出现中枢神经系统障碍,且脑脊液检测结果异常,并发症未见好转;3分:患儿具有严重中枢神经系统障碍;2分:患儿一直处于昏迷或植物人状态;1分:患儿死亡。将本次评价得分5分的患儿归入预后良好组(n=338),得分1~4分的患儿归入预后不良组(n=134),其中预后不良组中有6例死亡。
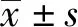
2 结果
2.1 影响患儿预后的单因素分析 预后良好组患儿在年龄、脑脊液乳酸、C反应蛋白、脑脊液糖、脑脊液蛋白、脑脊液有核细胞数、昏迷/意识障碍、惊厥、病原菌种类等方面与预后不良组比较,差异均有统计学意义(P<0.05)。见表2。
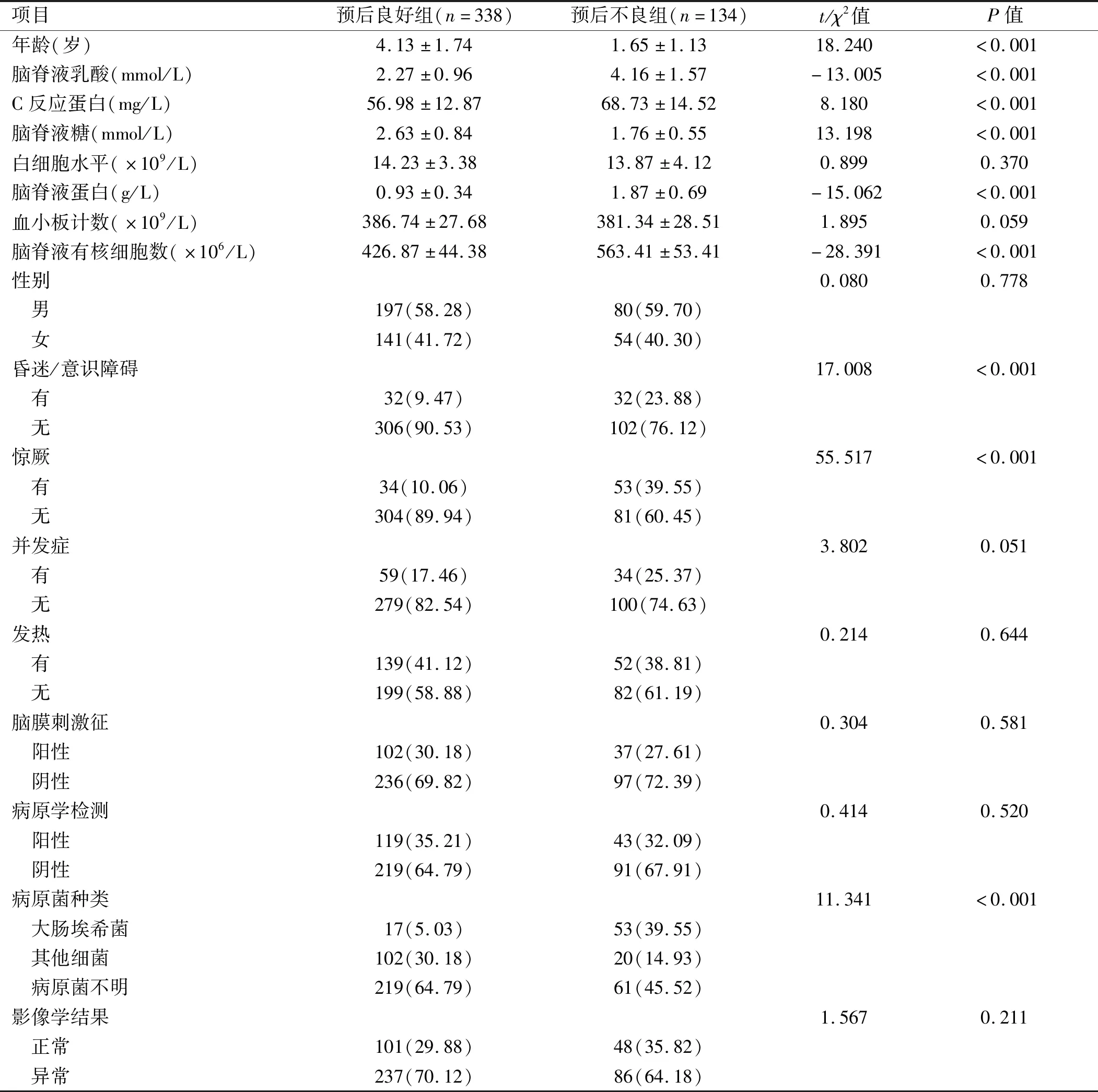
表2 影响化脓性脑膜炎患儿预后相关指标的单因素分析
2.3 影响患儿预后的多因素logistic回归分析 以化脓性脑膜炎患儿预后情况为因变量,将单因素分析中差异有统计学意义的7个因素作为自变量进行多因素logistic回归分析(年龄、脑脊液乳酸水平、脑脊液糖水平、脑脊液蛋白水平、脑脊液有核细胞数均以原值代入;有昏迷/意识障碍者赋值1,无昏迷/意识障碍者赋值2;有惊厥者赋值1,无惊厥者赋值2;病原菌种类为大肠埃希菌者赋值1,其他细菌或病原菌不明者赋值2)。结果显示,患儿年龄、脑脊液乳酸水平、脑脊液糖水平、脑脊液有核细胞数、是否有昏迷/意识障碍、是否惊厥以及病原菌种类均是影响化脓性脑膜炎患儿预后的危险因素(P<0.05)。见表3。
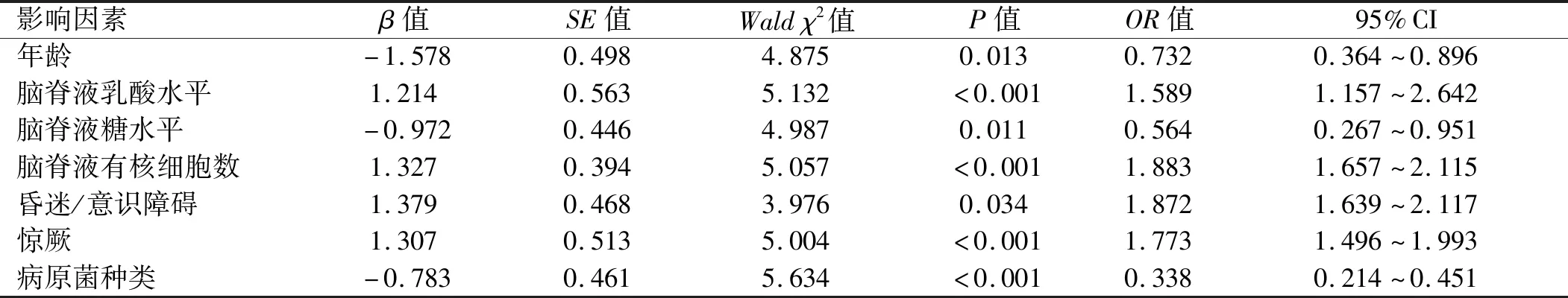
表3 影响患儿预后的多因素logistic回归分析
3 讨论
化脓性脑膜炎是一种高致死率、高致残率的严重感染性疾病,好发于免疫功能低下人群,随着我国疫苗的推广使用和医疗系统的完善,化脓性脑膜炎的发病率和致死率逐年下降,但对患者神经系统造成的损害和不良预后事件形势仍较严峻[5]。对化脓性脑膜炎儿童并发症现状及不良预后的影响因素进行研究,有利于对高危儿童采取提前介入干预治疗,以降低病死率及不良预后的发生。有研究[6-7]报道,化脓性脑膜炎并发症的发生率极高,在30%~60%之间,对患儿的疾病恢复影响较大。本次纳入的472例化脓性脑膜炎患儿中,总体并发症发生率为34.75%,并发症发生率处于中等水平,与上述研究报道类似,并发症发生率从高到低依次为硬膜下积液、脑积水、脑性低钠血症、脑脓肿、消化道出血。
本研究的单因素分析结果显示,预后良好组患儿在年龄、脑脊液乳酸、C反应蛋白、脑脊液糖、脑脊液蛋白、脑脊液有核细胞数、昏迷/意识障碍、惊厥、病原菌种类等指标与预后不良组比较差异显著,进一步行多因素logistic回归分析发现,患儿年龄、脑脊液乳酸水平、脑脊液糖水平、脑脊液蛋白水平、是否有昏迷/意识障碍、是否惊厥及病原菌种类均是影响化脓性脑膜炎患儿预后的危险因素,分析原因:①年龄,患儿年龄越小,其预后不良发生的概率越大。对于儿童化脓性脑膜炎患儿年龄对其不良预后的影响,多数研究结论与本次研究结果相似[8-9],这可能是由于婴幼儿颅内高压不明显,不能及时发现并介入治疗有关,另外婴幼儿免疫系统不完善,对外侵病菌的刺激更为敏感,因此易造成感染的持续加重,引起不良结局,故对于低龄化脓性脑膜炎患儿更应注重及时发现、及时干预。②脑脊液乳酸水平:患儿脑脊液乳酸水平越高,其不良预后发生的可能性越大。乳酸是葡萄糖无氧酵解的产物,在正常人脑脊液内含量极低,但化脓性脑膜炎患者血脑屏障通透性增加,病原菌及白细胞通过厌氧代谢产生大量乳酸,因此脑脊液乳酸水平不仅与脑组织缺血缺氧密切相关,而且也提示患者脑组织炎症反应的加重,因此对不良预后有一定的预示作用[10-11]。③脑脊液糖水平:患儿脑脊液糖含量越低,其不良预后发生的可能性越大。正常儿童脑脊液中含糖水平2.8~4.5 mmol/L,当病原菌入侵脑组织后,脑脊液中可产生大量白细胞和致病菌,其糖酵解作用可消耗大量脑脊液中的糖,且大量研究[12-13]也表明,化脓性脑膜炎患者脑脊液糖水平低于1.5 mmol/L时,提示患者高度预后不良。④脑脊液有核细胞数:患儿脑脊液有核细胞数水平越高,其不良预后发生的可能性越大。正常儿童脑脊液中有核细胞数应低于15×106/L,当病原菌侵入脑组织时,脑脊液中会产生大量白细胞、淋巴细胞等有核细胞,引起其计数水平的升高。查萍等[14]研究发现,脑脊液有核细胞数大于500×106/ L是化脓性脑膜炎不良预后的危险因素[15]。⑤病原菌种类:大肠埃希菌感染的化脓性脑膜炎患儿预后不良发生率明显高于其它病原菌感染。大肠埃希菌感染的化脓性脑膜炎在儿童中较为常见,易引起脑脊液脓性混浊。大量研究[16]表明,大肠埃希菌因携带的毒力因子具有较强的抗抗体、抗吞噬以及补体能力,因此感染后患儿的整体预后较差,与本研究结果一致。⑥患儿有昏迷或意识障碍时,其不良预后发生率明显升高。大量[2,8]研究表明,昏迷或意识障碍是化脓性脑膜炎不良预后的重要因素,这可能是由于意识障碍或昏迷的发生与脑组织损伤密切相关,一旦出现则意味着患者脑组织缺血缺氧状态加重,若进一步造成脑组织结构损害,则可能直接威胁到患者生命,因此应实时监控化脓性脑膜炎患儿生命体征和意识状态情况,以及时采取有效的应对措施,降低不良预后发生率。⑦发生惊厥的患儿出现不良预后的发生率明显升高。陈秀群等[2]研究显示,化脓性脑膜炎患儿病程中出现惊厥是预示患儿出现严重神经系统后遗症和死亡的重要信号。Vasilopoulou 等[17]还对入院出现惊厥患儿癫痫后遗症的发生率进行了随访研究,结果发现入院出现惊厥患儿癫痫后遗症的发生率是未出现惊厥患儿的12.75倍,这可能与患儿因脑组织损伤出现神经元异常放电,进一步导致神经元损害加重有关。因此对惊厥患儿应更加注重脑组织的保护,从而降低其不良预后的发生。
综上所述,低龄、出现昏迷/意识障碍、惊厥以及脑脊液乳酸水平升高、脑脊液糖水平降低、脑脊液有核细胞数增多、大肠埃希菌感染均是影响化脓性脑膜炎患儿预后的危险因素,应针对性采取相关措施,改善患儿预后。本次研究仅选取了一家医院的患儿进行回顾性分析,样本量及样本代表性可能不足,后期可进行多中心、大样本的研究方式弥补这一不足,并为临床诊治提供参考。

