6城市3 708名孕妇风险性饮酒现况调查
陈春霞 杜松明 卢士军 郭 婧 张 倩 胡小琪 潘 慧 马冠生
1.首都医科大学附属北京世纪坛医院(100038 );2.中国疾病预防控制中心营养与健康所;3.农业农村部食物与营养发展研究所;4.北京大学公共卫生学院
孕妇是一个特殊的群体,其在妊娠期间饮酒,不仅对自身造成伤害,同时酒精通过致畸作用可对胎儿造成危害[1]。胎儿酒精谱系障碍(FASD)[2]就是由于孕期酒精暴露而产生的一系列负面影响的总称。胎儿酒精综合征(FAS)是FASD最为严重的形式,是孕妇妊娠期饮酒对胎儿造成伤害的最为严重的后果,其主要的临床特征是特定的颅面畸形,宫内及产后生长迟缓以及中枢神经系统障碍[3]。FASD的诊断复杂且无法治愈,影响其终身健康幸福[4]。产前酒精暴露的评估为FASD的早期诊断、治疗以及以后的随访提供了基础。基于问卷筛查是产前酒精暴露评估的第一步,采用简洁明了、快速、敏感、特异的问卷筛查工具能够监测产前酒精暴露,从而在对饮酒孕妇早期干预方面发挥重要作用。目前国内还缺乏关于产前酒精暴露筛查的流行病学调查研究数据。因此,本研究对我国6个城市的孕妇应用AUDIT-C、T-ACE、TWEAK等3个量表进行筛查,以了解城市孕妇风险性饮酒现况,为进行干预性研究以及制定相关政策提供依据。
1 对象和方法
1.1 对象
调查于2013年6—9月和2014年6—9月进行。根据北京、上海、广州、济南、成都和哈尔滨等6城市计算的最小样本量,采用多阶段分层随机整群的抽样方法,根据每个城市所有行政区的经济发展情况和地理位置进行分层,分别从各层随机选择1~2个城区,每个城市各选择4~6个城区,在入选城区中,分别随机选择2所三甲医院,对每所医院在调查期间参加产前孕妇学校课程的所有门诊孕妇进行自填式匿名问卷调查,要求每所医院≥75名孕妇,每个城市≥600名孕妇。本研究调查对象涵盖孕早期、孕中期和孕晚期孕妇。方案和问卷通过了中国疾病预防控制中心营养与健康所伦理评审委员会审批同意,孕妇签署知情同意书。
1.2 方法
本次调查问卷为通过查阅国外的文献自行设计,邀请相关领域专家对问卷进行审查,根据专家意见进行修改,此后对北京某一妇幼保健医院进行了预调查,反复修改后,最终编制而成。问卷的内容包括孕妇的基本信息、孕妇的饮酒行为、孕妇的风险性饮酒以及孕妇对将来子女的饮酒态度等,其中孕妇的风险性饮酒调查同时采用T-ACE[4]、AUDIT-C[5]和TWEAK[6]量表。
调查前,对所有调查员开展国家级、省市级和区县级三级培训,在区县级培训结束后,对一线调查员进行“现场模拟演练”,确保调查员的现场水平一致。调查时,由经过培训的调查员对孕妇进行问卷讲解后,孕妇自行完成调查问卷的所有内容,问卷填完后调查员及时检查核对。调查结束后,采用机读答题卡的方式进行问卷的录入,同时随机抽取部分问卷进行二次录入,核查一致性。
1.3 量表的内容及评价标准
AUDIT是由世界卫生组织开发的一种非常可靠的自我报告工具,可用于识别危险饮酒和有害饮酒,AUDIT-C是AUDIT的简短版研究,作为一种快速、廉价的方法已用于孕妇的饮酒行为调查[7],量表总分为12分,≥3分则判定为危害饮酒。T-ACE量表是作为第一个有效的筛查工具用于孕妇的风险性饮酒的筛查,在筛查孕妇危险饮酒行为时非常有效[6],总分为5分,≥2分认为存在潜在的风险饮酒。TWEAK问卷在识别风险性饮酒者时非常有效,并且已经开始用于孕妇的风险性饮酒行为调查[8],总得分为7分,≥2分认为存在潜在的风险饮酒。3个量表各自所得的分值越大,表示对胎儿的危害风险越大。
1.4 统计分析
录入的数据经审核和清理后,采用SAS 9.2进行统计分析。使用频数和构成比对数据进行描述,采用χ2检验比较组间差异,以P<0.05为差异有统计学意义。多因素分析采用logistic回归分析,自变量进入方法为逐步法,进入标准为α<0.5,剔除标准为α>0.1。
2 结果
2.1 一般情况
共发放3 721份问卷,收回了3721份问卷,经数据清理后所得的有效问卷为3708份,有效率为99.7%,问卷的应答率为98.8%。见表1。
2.2 风险性饮酒情况
3708名孕妇中,AUDIT-C问卷显示712人在过去1年中饮过酒,其中90人(12.6%)为危害饮酒;T-ACE问卷显示729位孕妇在过去1年中饮过酒,其中451人(61.9%)为风险性饮酒;TWEAK问卷显示729人在过去1年中饮过酒,其中471人(64.6%)为风险性饮酒。
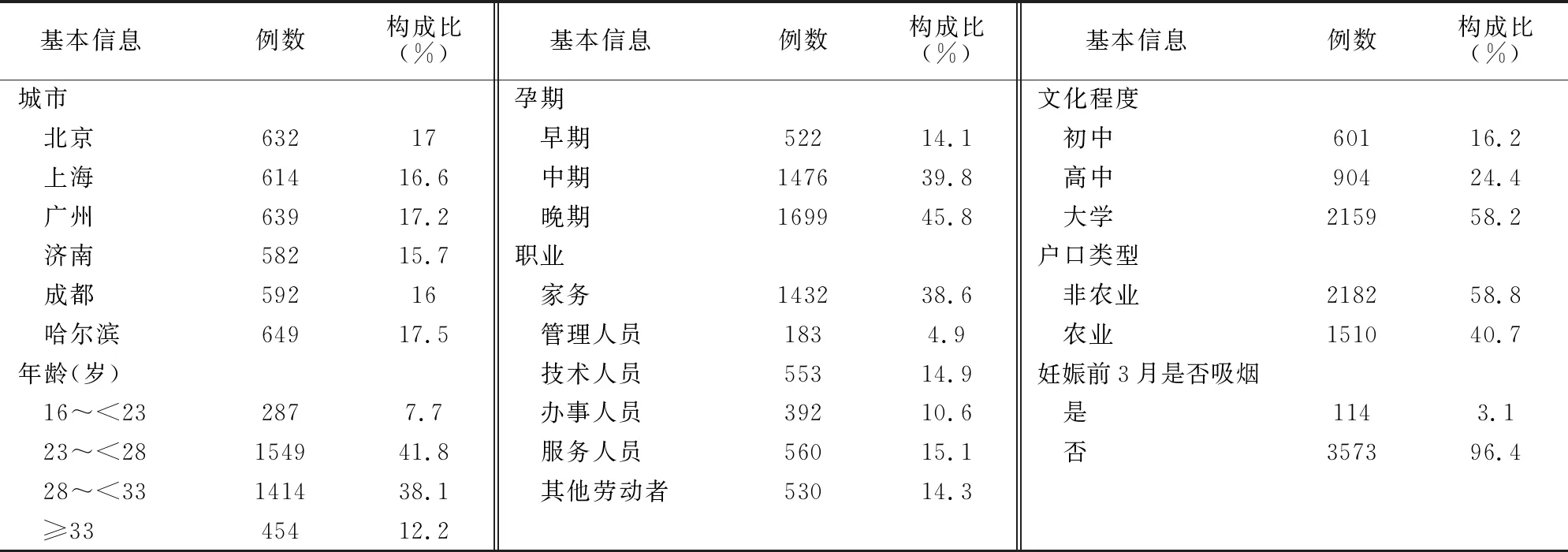
表1 3708例调查对象基本信息
2.3 风险饮酒影响因素
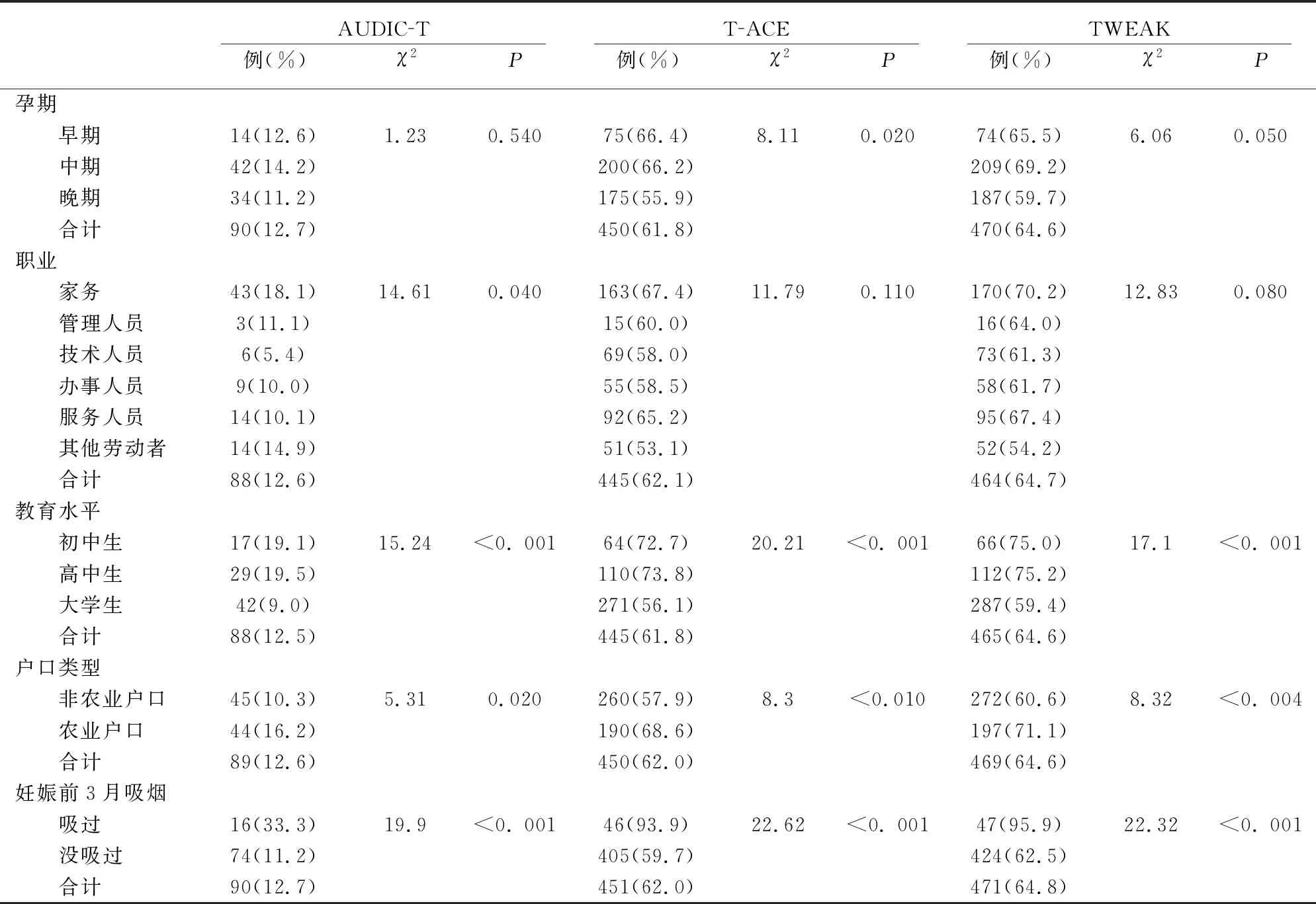
2.3.1单因素分析对3个量表筛查出的在过去1年中饮酒的人群进行进一步分析显示, 16~22岁的孕妇风险性饮酒率最高;T-ACE和TWEAK提示风险性饮酒的比例孕早期和孕中期高于孕晚期;做家务孕妇高于其他职业的孕妇; 文化程度为大学者低于高中和初中; 农业户口孕妇高于非农业户口的孕妇;对妊娠前3个月吸过烟的孕妇高于没吸烟孕妇(P<0.05)。见表2。
2.3.2多因素分析以孕妇在过去1年中的饮酒行为是否为风险性饮酒为因变量,将城市、孕妇年龄、孕期、职业、文化程度、户口类型和妊娠前3个月是否吸烟为自变量,放入logistic回归模型中进行影响因素分析,3个量表结果均显示妊娠前3个月吸烟是孕妇在过去1年中风险性饮酒的危险因素(AUDIC-T:OR=3.20, 95%CI=1.67~6.12;TACE:OR=10.28, 95%CI=2.72~38.69;TWEAK:OR=13.86, 95%CI=2.92~65.73),而文化程度为大学是孕妇在过去1年中风险性饮酒的保护因素(AUDIC-T:OR=0.50, 95%CI=0.32~0.79;TACE:OR=0.51, 95%CI=0.34~0.75;TWEAK:OR=0.54, 95%CI=0.37~0.79)。此外,AUDIC-T结果显示,年龄16~22岁是孕妇在过去1年中风险性饮酒的危险因素(OR=2.32, 95%CI=1.06~3.49),而TACE量表和TWEAK量表结果均显示年龄28~32岁是孕妇在过去1年中风险性饮酒的保护因素(TACE:OR=0.65, 95%CI=0.46~0.93;TWEAK:OR=0.61, 95%CI=0.43~0.87)。
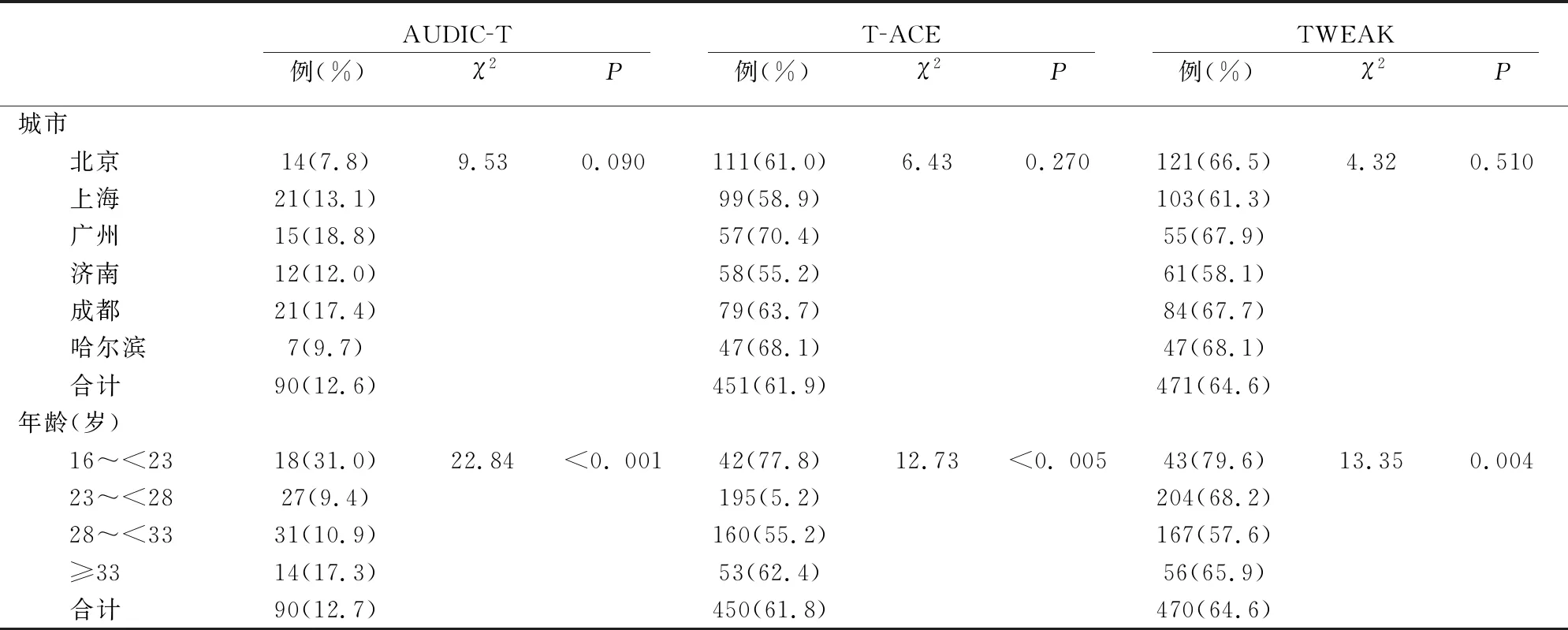
表2 各量表筛查过去1年饮酒孕妇中的风险性饮酒情况
(接下表)
(接上表)
AUDICT 例(%) χ2 P TACE 例(%) χ2 P TWEAK 例(%) χ2 P 孕期 早期14(12.6)1.230.54075(66.4)8.110.02074(65.5)6.060.050 中期42(14.2)200(66.2)209(69.2) 晚期34(11.2)175(55.9)187(59.7) 合计90(12.7)450(61.8)470(64.6)职业 家务43(18.1) 14.610.040163(67.4) 11.790.110170(70.2) 12.830.080 管理人员3(11.1) 15(60.0) 16(64.0) 技术人员6(5.4) 69(58.0) 73(61.3) 办事人员9(10.0) 55(58.5) 58(61.7) 服务人员14(10.1) 92(65.2) 95(67.4) 其他劳动者14(14.9) 51(53.1) 52(54.2) 合计88(12.6) 445(62.1) 464(64.7) 教育水平 初中生17(19.1) 15.24<0. 00164(72.7) 20.21<0. 00166(75.0) 17.1<0. 001 高中生29(19.5) 110(73.8) 112(75.2) 大学生42(9.0) 271(56.1) 287(59.4) 合计88(12.5) 445(61.8) 465(64.6) 户口类型 非农业户口45(10.3) 5.310.020260(57.9)8.3<0.010272(60.6) 8.32<0. 004 农业户口44(16.2) 190(68.6) 197(71.1) 合计89(12.6) 450(62.0) 469(64.6) 妊娠前3月吸烟 吸过16(33.3) 19.9<0. 00146(93.9) 22.62<0. 00147(95.9) 22.32<0. 001 没吸过74(11.2) 405(59.7) 424(62.5) 合计90(12.7) 451(62.0) 471(64.8)
2.4 量表组合筛查结果
在对AUDIT-C、T-ACE和TWEAK量表进行组合分析显示,3个量表均判定在过去1年中饮酒的孕妇为490名,其中77名孕妇在3个量表中均提示为风险性饮酒。对T-ACE和TWEAK量表组合分析,445名孕妇提示为风险性饮酒,但是6名孕妇在T-ACE量表筛查提示为风险性饮酒而TWEAK量表没有筛查到,而26名在TWEAK量表筛查提示为风险性饮酒而T-ACE量表没有筛查到。两个量表的符合率为93.8%,T-ACE量表和TWEAK量表的检出饮酒高风险率有差异(χ2=13.4,P<0.001)。对AUDIT-C和T-ACE量表进行组合分析,77名孕妇在两个量表中提示为风险性饮酒,但是13名孕妇在AUDIT-C量表提示为风险性饮酒在T-ACE量表没有筛查到,而T-ACE量表显示374名孕妇风险性饮酒而AUDIT-C量表没有筛查到。T-ACE量表和AUDIT-C量表的检出饮酒高风险率有差异(χ2=336.7,P<0.001)。对AUDIT-C和TWEAK量表进行组合分析,78名孕妇在两个量表中均提示为风险性饮酒,但是在AUDIT-C量表筛查为风险性饮酒的12名孕妇在TWEAK中没有筛查出,而在TWEAK量表中筛查为风险性饮酒的393名孕妇在AUDIT-C量表中没有筛查出。对这两个量表的筛查结果进行McNemar检验,提示TWEAK量表和AUDIT-C量表的检出饮酒高风险率有差异(χ2=359.4,P<0.001)。
3 讨论
为了提供预防和干预计划或策略以减低FASD的发病率,必须了解孕妇的风险性饮酒情况。而在临床科室,医生要详细的询问孕妇关于风险性饮酒的病史所需要的时间非常有限,因此关于孕妇风险性饮酒的筛查工具的使用非常必要。AUDIT-C共包含3道题,孕妇可以快速进行回答;T-ACE和TWEAK分别包含4道题和5道题,每份问卷约花费1min时间。利用这些筛查工具,可以极大减少医生询问孕妇风险性饮酒时间。
本研究的调查结果显示在饮酒的孕妇中,通过AUDIT-C筛查出12.6%的孕妇在过去1年中的饮酒行为属于危害饮酒,通过T-ACE和TWEAK量表分别筛查出61.9%和64.6%的孕妇在过去1年的饮酒行为属于风险性饮酒,提示我国孕妇中风险性饮酒行为较普遍,孕妇饮酒问题较为严峻。
我国有一句俗语叫“烟酒不分家”,在各种社交场合,烟酒经常联袂扮演着共同的角色。本研究多因素分析提示,妊娠前3个月吸烟是孕妇在过去1年中风险性饮酒的危险因素,这与国外的许多研究结果相一致[9-10]。本次调查还发现低年龄是孕妇在过去1年中风险性饮酒的危险因素,这可能与低年龄孕妇对于饮酒给胎儿的危害了解不甚清楚有关。因此,在对孕妇风险性饮酒进行干预时,应特别注意加强对这些特征人群进行相关宣传。
有调查发现,几种筛查工具的组合使用可以筛查出更多的问题饮酒者[11]。本研究结果也提示,进行孕妇风险性饮酒的筛查时,应两种或多种筛查问卷结合使用,以尽可能的筛查出所有的风险性饮酒的孕妇。
本研究结果显示,基于直接方式的调查问卷(AUDIT-C)比基于间接方式询问孕妇饮酒信息的调查问卷(T-ACE和TWEAK)有更少的孕妇符合危险饮酒的标准。可能原因:①设计问卷时针对的人群不一样。AUDIT-C问卷是为筛查男性危险饮酒或酒精依赖而设计,而在女性群体中,出现酒精依赖情况明显低于男性[12-13]。此外有文献称AUDIT-C的应用在产前饮酒的情况下还没得到很好评价,对于女性问题饮酒的筛查,AUDIT-C的敏感性要低于TWEAK,而对于产前饮酒行为的筛查敏感性弱于T-ACE[14]; ②女性是一个特殊群体,她们害怕暴露自己饮酒的事实,故AUDIT-C问卷直接询问孕妇的饮酒量等信息,与T-ACE和TWEAK这两种间接询问问卷相比,所筛查出的风险人数要低。
需要注意的是利用问卷筛查仅仅是孕妇风险性饮酒评估过程的第一步,这些筛查工具不能替代临床诊断。筛查问卷的结果为阳性不是胎儿酒精中毒的唯一诊断,而是仅仅说明孕妇饮酒可能会对胎儿造成FASD的风险。阳性结果提示有必要更为详细的评估母亲饮酒情况,以及进行进一步的干预。干预时应对产前酒精暴露的婴儿进行详细产后评估,这种评估应持续到儿童时期,以减少漏检儿童时期孩子患FASD的可能,尽可能为这些受影响的儿童进行早期干预,确保孩子的健康成长。

