结核性脑膜炎患儿鞘内注射后去枕平卧时间对并发症的影响
王青
(南华大学附属长沙中心医院,湖南 长沙 410004)
结核病是世界范围内的一种传染病,死亡人数居世界第二位。2013年,全球报告结核病病例约900万,其中55万为15岁以下儿童(占全部病例的6%)[1]。目前,我国结核病的年发病人数约130万,占全球发病人数的14%。我国是22个结核病疫情严重的国家之一,也是27个耐多药结核病疫情严重的国家之一,患有结核性脑膜炎的儿童数量也逐渐增加[2]。结核性脑膜炎(TBM)是由结核分枝杆菌引起的脑膜和脊髓膜非化脓性炎症性疾病,是中枢神经系统感染的常见类型。结核性脑膜炎临床表现复杂,脑脊液变化不典型,容易与其他中枢神经系统感染混淆[3]。结核性脑膜炎的致残率和死亡率很高。如何选择有效的治疗方法改善预后,减少对患者的伤害已经成为越来越受到关注的问题。由于血脑屏障的存在,常规静脉给药难以对某些中枢神经系统疾病取得良好的治疗效果,而脑脊液和脑组织之间只有室管膜或软膜屏障,物质交换更容易。因此,在某些中枢神经系统疾病的治疗中,通过鞘内注射使药物进入脑室可以达到事半功倍的效果[4]。鞘内注射通过腰椎穿刺注射抗结核药物,由于药物不通过血脑屏障直接进入蛛网膜下腔,因此脑脊液中药物浓度高,效果好,避免了大剂量静脉注射药物带来的副作用和经济负担[5]。传统护理标准要求鞘内注射后6 h去枕平卧,以防脑脊液从腰椎穿刺针孔漏出,导致颅内压降低、脑疝、低颅内压头痛等并发症[6]。然而,研究发现,14%的患者无法忍受去枕平卧6 h。国内外研究发现,13岁以下儿童因脑脊液压力低,取少量脑脊液后很少出现头痛[7]。国内外对鞘内注射抗结核药物后去枕平卧时间没有统一规定。本研究探讨鞘内注射后不同平卧时间对结核性脑膜炎患儿并发症发生情况的影响,以确定术后适合的平卧时间,提高患儿耐受性。
1 对象与方法
1.1 对象
1.1.1 纳入及排除标准 选取2017年1月1日至2019年1月1日长沙市某三级甲等医院处于治疗阶段、需进行鞘内注射的结核性脑膜炎患儿为研究对象,按照入院顺序,应用随机数字表将患儿随机分为3组,鞘内注射后分别去枕平卧2 h、4 h、6 h,观察患儿去枕平卧期间并发症发生情况及耐受性。纳入标准:(1)确诊结核性脑膜炎;(2)意识清楚;(3)鞘内注射前血压、心率和呼吸稳定;(4)≥3岁,能清晰表达自己的感受。排除标准:(1)有腰椎穿刺禁忌证;(2)合并其他神经系统疾病;(3)发育迟滞;(4)病情危急需卧床休息;(5)存在心理问题;(6)既往有头痛史。
1.1.2 分组 将鞘内注射的患儿随机分为3组。根据入院顺序编号,计算机生成随机数,每个患儿对应一个随机数。第1~40个随机数对应的患儿为Ⅰ组,第41~80个随机数对应的患儿为Ⅱ组,第81~120个随机数对应的患儿为Ⅲ组。
1.2 研究方法
1.2.1 鞘内注射方法 物品准备:一次性腰穿包、3M创口敷料、一次性无菌手套、氯化钠注射液10 ml。鞘内注射由同一名主治医生操作,两名护士协助。手术前协助患儿排空大小便,自然侧卧。双肩连线和双侧髂嵴连线垂直控制台,大腿和头颈部弯曲到胸部,以使脊柱达到最佳弯曲度,棘突分离。通常选择第3~4或第4~5腰椎的棘突空隙作为穿刺点,用一次性腰椎穿刺包中的7号穿刺针穿刺。收集4~5 ml脑脊液,放入无菌瓶中待检。鞘内注射药物包括地塞米松注射液和异烟肼注射液。注射后,拔出穿刺针,局部覆盖3M伤口敷料。用力按压穿刺点15~20 min,72 h 后取出敷料。
1.2.2 术后去枕平卧时间 研究发现,腰椎穿刺后绝对卧床休息0.5~2 h不会增加术后并发症发生率。卧床休息2 h可以提高患者舒适度。鞘内注射与腰椎穿刺相似,不同之处在于通过鞘内注射提取脑脊液样本后再注射药物。本研究以腰椎穿刺后去枕平卧时间为研究基础,Ⅰ组去枕平卧2 h,Ⅱ组去枕平卧4 h,Ⅲ组去枕平卧6 h。
1.2.3 观察指标及评价方法(1)并发症发生情况。采用面部表情疼痛量表评估疼痛程度[8],用从微笑到哭泣的6种面部表情来描述。0:非常愉快,没有痛苦;2:有点痛;4:轻微疼痛;6:疼痛显而易见;8:剧痛比较严重;10:剧痛。让患儿指出哪个表情最能代表疼痛程度。肢体麻木:包括双侧腿麻木、压迫侧腿麻木、非压迫侧腿麻木和手麻。该项数据通过询问患儿及其父母获得。皮肤压迫:观察并记录穿刺部位皮肤是否发红和凹陷。胃肠道反应:包括恶心和呕吐。
(2)患儿耐受性。应用Likert 3级评分法评价患儿对平卧的耐受程度,1分为耐受较好,2分为能够耐受,3分为需要坚持[7]。
1.2.4 资料收集方法 由两名接受过培训且不知道患儿分组信息的护士收集患儿鞘内注射后平卧2 h、4 h、6 h期间各项观察指标。包括疼痛的部位及程度,肢体麻木、皮肤受压情况,胃肠道反应及患儿对去枕平卧体位的耐受情况。
1.2.5 统计学方法 采用SPSS 19.0统计学软件处理,计量资料用均数±标准差(±s)表示,计数资料用例和百分比表示。组间比较采用方差分析,差异具有显著性时进行两两比较,非正态分布和方差不齐的数据采用秩和检验,P<0.05表示差异具有显著性。
2 结果
2.1 研究对象一般情况(见表1)
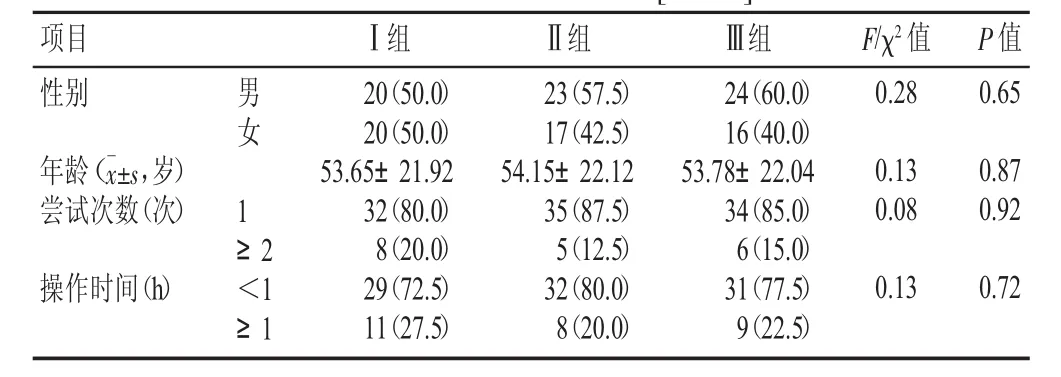
表1 3组一般情况比较[n(%)]
3组性别、年龄等资料比较差异无显著性(P>0.05),具有可比性。
2.2 3组去枕平卧期间并发症发生情况比较(见表2)
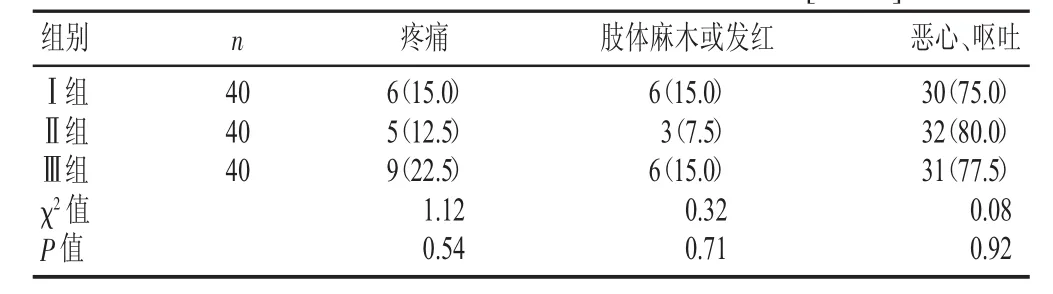
表2 3组去枕平卧期间并发症发生情况比较[n(%)]
3组去枕平卧期间并发症发生率比较差异无显著性。
2.3 3组对去枕平卧的耐受性比较(见表3)

表3 3组对去枕平卧的耐受性比较[n(%)]
3组鞘内注射后对去枕平卧的耐受性比较差异具有显著性,Ⅰ组耐受性最好,Ⅱ组次之,Ⅲ组最差。
3 讨论
3.1 结核性脑膜炎患儿鞘内注射后去枕平卧时间缩短至2 h不增加并发症发生率
本研究发现,鞘内注射抗结核性脑膜炎药物后,去枕平卧时间缩短到2 h,不会增加发症病发生率;鞘内注射后去枕平卧2 h、4 h、6 h并发症发生率比较差异无显著性(P>0.05)。鞘内注射后,最易出现的并发症是头痛(体位关系),而其他并发症主要与腰椎穿刺和抗结核药物的使用有关。鞘内注射后头痛主要是由于注射过程中脑脊液流失和颅内压降低引起的。研究发现,采集的脑脊液样本量与鞘内注射药物量相当,颅内压变化很小,降低了头痛的可能性。腰痛主要与局部穿刺、抗结核药物刺激脊髓膜和脊髓神经引起的疼痛有关。研究发现,去枕平卧期间疼痛例数组间差异无显著性,表明平卧时间对疼痛程度没有显著影响。恶心、呕吐的发生主要与抗结核药物的不良反应相关,与术后体位关系不大[9]。肢体麻木的可能原因是穿刺时马尾神经损伤或抗结核药物引起的化学性蛛网膜炎症引起[10]。此外,也可能由于仰卧时间过长,局部神经受到压迫所致。本研究中,不同去枕平卧时间对肢体麻木没有影响。局部皮肤发红主要与长时间卧床休息和局部皮肤受压有关。本研究中,3组间肢体麻木和皮肤发红情况无显著性差异,说明去枕平卧时间对并发症的发生没有影响。
3.2 结核性脑膜炎患儿鞘内注射后去枕平卧时间越短患儿耐受性越高
本研究发现,结核性脑膜炎患儿鞘内注射后去枕平卧时间越短,患儿耐受性越高,其原因可能为患儿自控能力较差,平卧时间越长越难坚持,同时平卧时间越长患儿生理需求越高。结核性脑膜炎可以发生在任何年龄段,但在儿童中更常见,其中大多数因原发型肺结核通过血液传播到软脑膜引起[11]。结核性脑膜炎致残率和病死率非常高,单纯抗结核药物治疗效果不佳,脑脊液置换联合鞘内注射是有效治疗方法。然而,对于结核性脑膜炎患儿鞘内注射抗结核药物后去枕平卧的具体时间至今尚存在争议[12]。目前,建议按照成人标准去枕平卧6 h,但在实际操作过程中有一定难度,主要因为患儿不配合。
由于自我约束力差和其他原因,患儿很难平躺6 h,其父母往往也无能为力,经常求助于护士。通常,患儿哭闹不想平躺,父母会采取欺骗和威胁的方式来处理,存在一定隐患。本次研究结果表明,结核性脑膜炎患儿鞘内注射后只需去枕平卧2 h,可以有效减少久卧给患儿带来的不便和不适。同时,有研究发现,缩短平卧时间可以减少父母因患儿不配合带来的心理压力和患儿难以达到规定卧位时间带来的心理负担[13]。
3.3 局限性和展望
本研究有一定的局限性,如样本量较小、为单中心研究等。为了获得鞘内注射后患儿的真实感受,我们排除3岁以下言语表达不清楚的患儿,这使得研究具有一定局限性。在今后的研究中,可以多关注这部分患儿。此外,通过文献研究和临床实践,本研究仅将鞘内注射后去枕平卧的时间分为2 h、4 h、6 h,而是否能进一步缩短时间是今后研究的方向。
4 结语
鞘内注射抗结核药物是目前治疗结核性脑膜炎的有效方法,但是国内外对于鞘内注射后的体位要求尚没有统一标准。本研究将结核性脑膜炎患儿随机分为3组,分别在鞘内注射抗结核药后去枕平卧2 h、4 h和6 h,3组并发症发生率差异无显著性。随着卧床时间的延长,患儿耐受性下降。我们发现,鞘内注射后去枕平卧时间缩短为2 h并不会增加并发症发生率,且会提高患儿耐受性,因此建议结核性脑膜炎患儿鞘内注射后去枕平卧2 h。

