新生儿心电监护报警错误影响因素的Meta分析
沈清,熊娟
新生儿重症监护室(Neonatal Intensive Care Unit,NICU)主要集中收治危重症新生儿,需要较高医护技术力量和现代化仪器设备为支撑,其中心电监护仪是临床常规用于新生儿病情监测的主要仪器之一。新生儿心电监护仪能记录患儿每个状态执行特征,包括振幅、背景活动的连续性、频率、对称性、同步性、成熟性和阵发性模式,以此识别不良结果和潜在病变[1]。新生儿心电监护警报包括误报和重复警报,常因为心电监护仪识别报警的敏感性下降或心电监护仪使用不当而引起,导致心电监护仪不能反映新生儿真实病情,即发生心电监护仪报警错误。长期不间断的虚假警报不仅会影响患者睡眠,还会降低医护人员的判断能力和反应能力,导致医务人员不能正确识别信息、产生报警疲劳等[2-4]。临床为了提升警报系统灵敏度,往往降低特异性,导致误报警及滋扰报警率高,长期错误警报噪声干扰,不仅增加医务人员工作负担,甚至会带来报警疲劳现象,医护人员疲于应答,可能危及患儿生命安全[5]。研究表明,造成心电监护仪报警错误的有报警值设置异常、仪器检测不当、护士对仪器熟悉程度低等因素[6-7]。目前的研究对新生儿心电监护仪报警错误的影响因素尚未取得统一的认识。本文对新生儿心电监护报警错误影响因素的相关文献进行Meta分析,为降低新生儿心电监护报警错误发生及提高护理工作效率提供依据。
1 资料与方法
1.1文献纳入与排除标准 纳入标准:①研究内容涉及新生儿心电监护报警错误影响因素任何一项;②研究类型为病例对照或队列研究。排除标准:①数据提取不符合研究要求;无法获取原文文献;②综述类、会议论文、个案报道、重复发表等文献;③新生儿心电监护影响因素与报警错误无关。
1.2文献检索策略 采用主题词和自由词相结合的方式,联合手工检索和文献溯源法检索文献,检索时限从建库开始至2020年1月。中文检索式为(“新生儿”并含“心电监护”,并含“预警”并/或“错误”“影响因素”),检索万方数据库、中国知网、维普网、中国生物医学文献服务系统(SinoMed);英文检索式(“neonatal” OR “ECG”)AND “false alarm” OR “influencing factor”检索PubMed、Ovid Medline、Cochrane Library等英文数据库。
1.3文献的筛选和提取 由2名经过培训的护理人员依据文献的标题、摘要进行初步筛选,交叉核对确认全文数据文献后再次提取研究所需要的信息,包括纳入研究分析的基本信息、新生儿心电监护报警错误影响因素,纳入分析的方法学质量评价指标。
1.4文献质量评价 文献质量由经过培训的2名护理人员评定,采用NOS(Newcastle-Ottawa Scale)对纳入研究的文献进行质量评定,有分歧时由第3者协助判断。评定内容包括:研究组和对照组的选择;两组的可比性;研究结局的确定。NOS的评定标准共8条,满分9分,7分以上为质量较高的文献。本次分析采用6分以上的文献进行分析。
1.5统计学方法 采用Stata15.0软件对数据进行分析。研究结果的异质性检验采用Q检验和I2判断,P≥0.05,I2≤50%表示异质性低,采用固定效应模型;P<0.05,I2>50%表示异质性高,采用随机效应模型。计量资料采用均数差或加权均数差作为效应值,计数资料采用比值比OR作为效应值,计算效应值的点估计和95%置信区间。采用Egger检验分析相关研究因素纳入研究的发表偏倚。
2 结果
2.1文献检索结果 检索共获取文献214篇,其中中文文献182篇,英文文献32篇,经过严格筛选,最终纳入分析的文献11篇,其中中文文献7篇[8-9,13-17],英文文献4篇[10-12,18]。本研究纳入的文献均为病例对照研究,纳入文献基本特征和质量评价见表1。
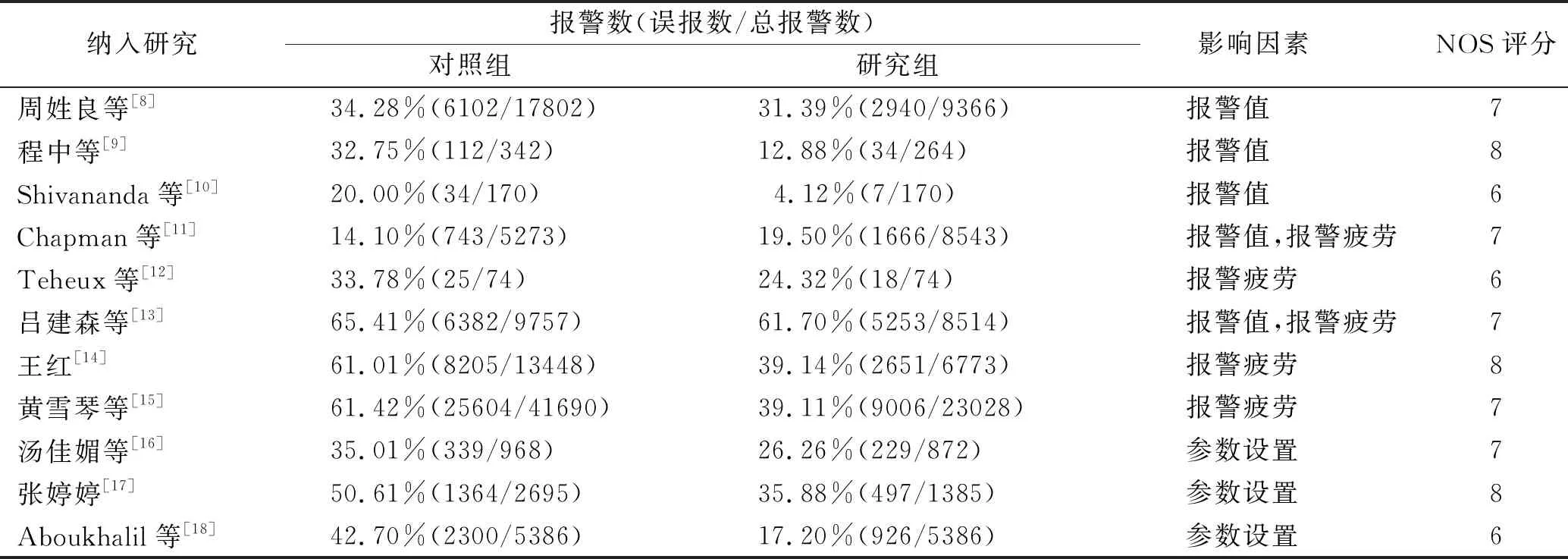
表1 纳入文献基本特征和质量评价
2.2Meta分析结果 纳入分析的文献异质性分析结果显示,报警值、报警疲劳和参数设置3个因素的Q检验P<0.05,且I2>50%,提示这3个因素在纳入的研究间存在明显的异质性,采用随机效应模型合并OR值,Meta分析结果见表2及图1~3。

表2 新生儿心电监护错误报警因素的Meta分析结果
2.3发表偏倚 对纳入分析的文献进行发表偏倚的识别,采用Egger检验,P=0.275,提示本次研究纳入的文献未发现明显的发表偏倚。
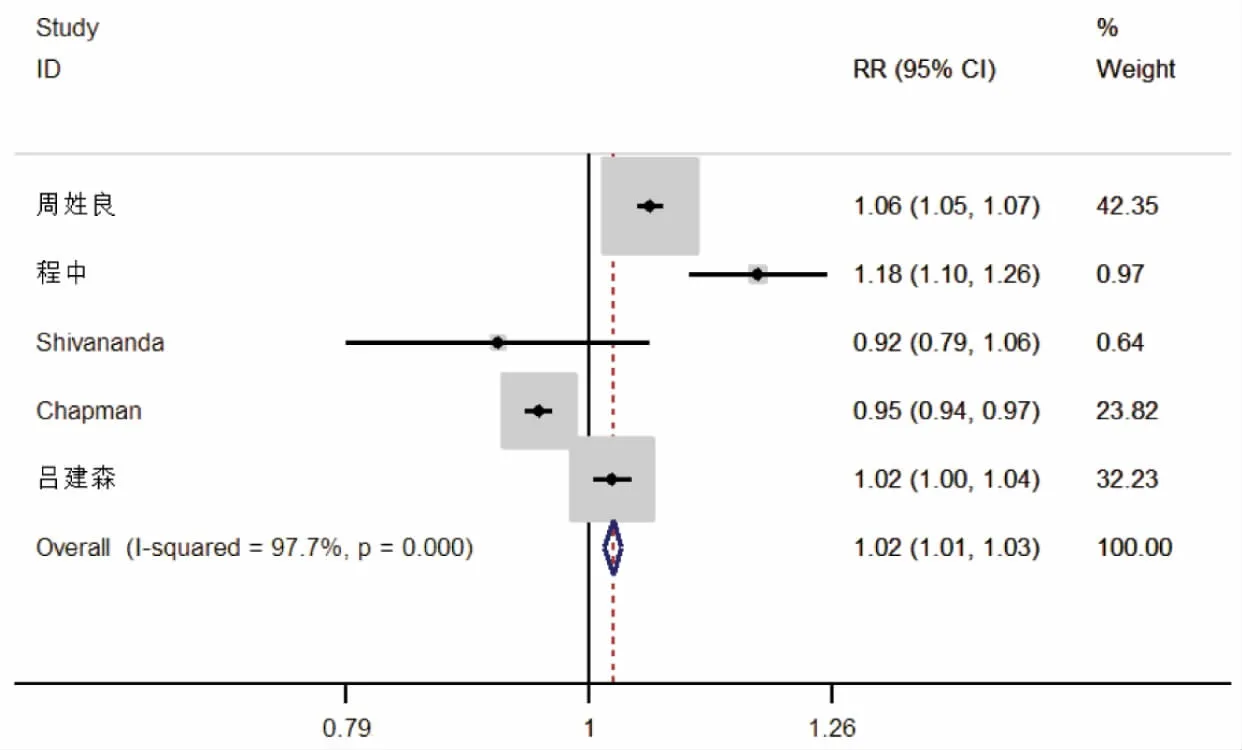
图1 报警值设置不合理与新生儿心电监护报警错误的关联性
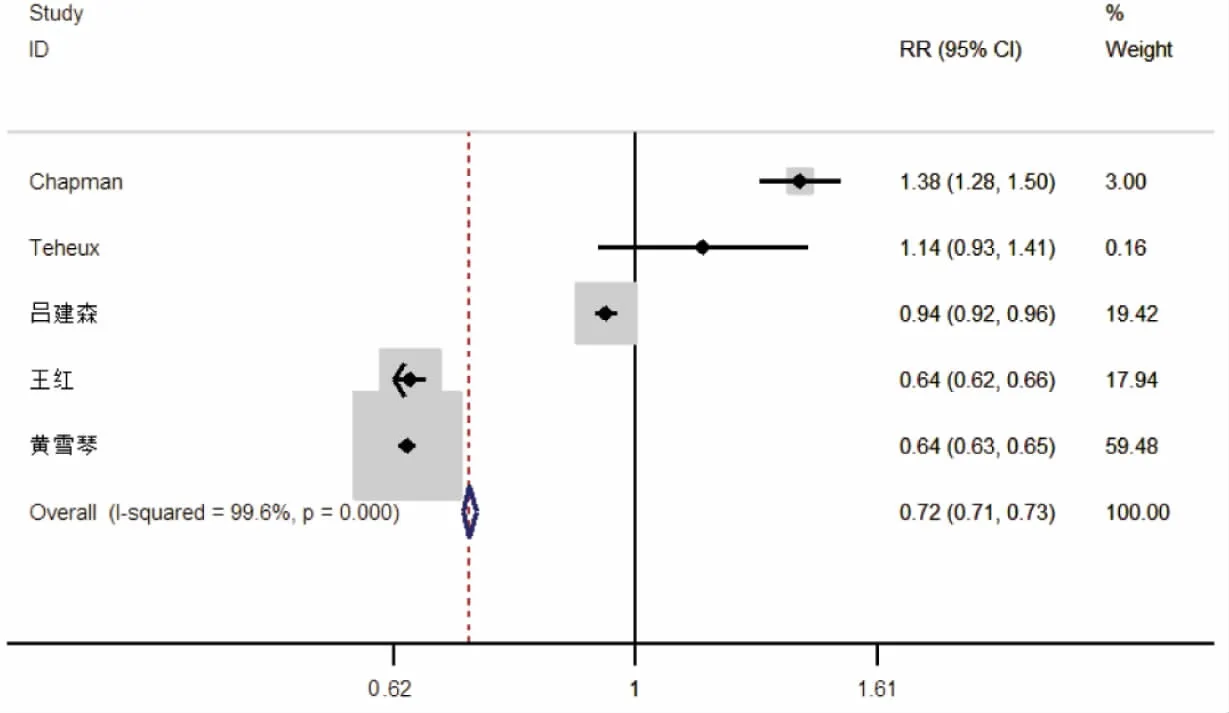
图2 报警疲劳与新生儿心电监护报警错误的关联性
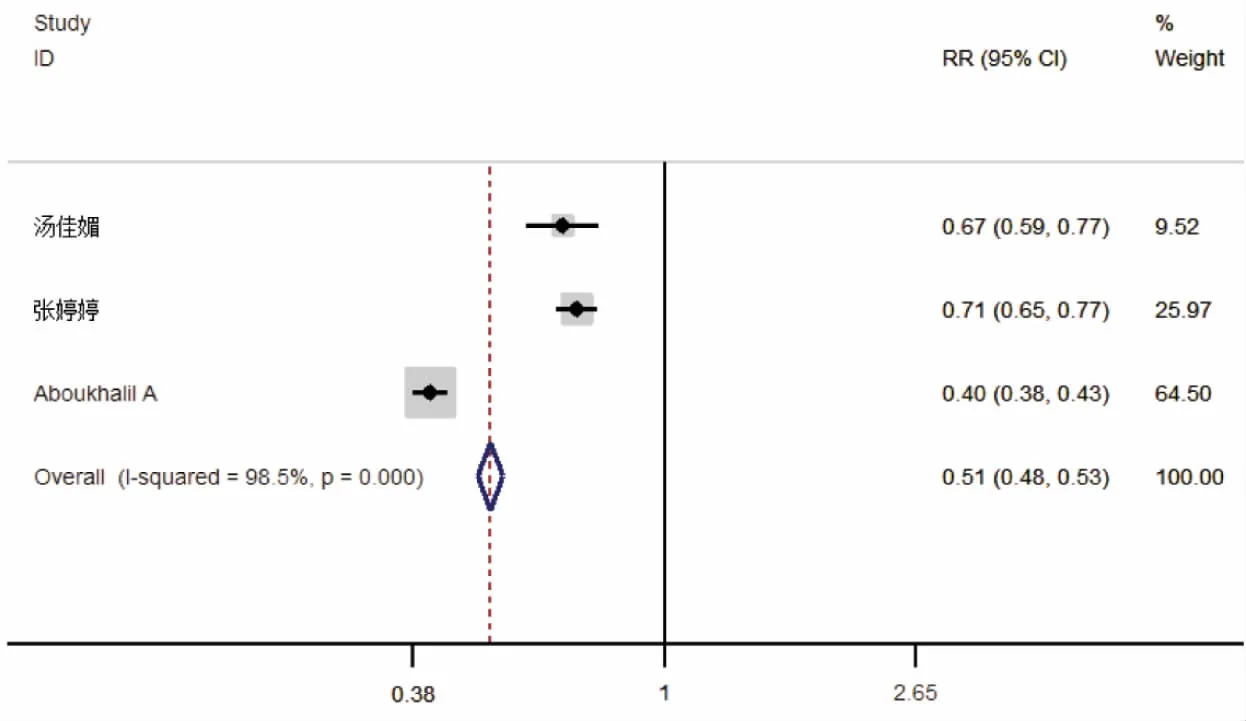
图3 参数设置与新生儿心电监护报警错误的关联性
3 讨论
3.1合理设置报警值有助于降低新生儿心电监护报警错误 报警值设置不合理主要包括报警阈值、音量大小、电极连接等方面,合理设置报警值有助于降低新生儿心电监护报警错误的发生,若报警值设置不合理会直接产生无效警报。有研究表明,NICU监护心肺活动时,当血氧饱和度(SpO2)设置不合理,会诱发频繁的SpO2或心脏监测警报响起,可以达到每小时11.9次警报[19]。有文献对某三甲医院新生儿重症监护室连续6个月的新生儿心电监护报警分析显示,错误报警率达70.83%,其中心率、SpO2、血压为错误报警最高的3项[20]。本次Meta分析结果显示,报警值设置不合理是新生儿心电监护错误报警的影响因素,与医务人员不能准确评估病情、专科知识缺乏有关[21]。国外相关实践指南建议在患者病情变化的1 h内设定报警参数和标准[22]。报警阈值需根据患儿生命体征的基础值、病情及监测(实际值±20%)范围作为上下限,合理动态设置报警范围,并合理使用延时报警。有研究表明,报警延迟14 s,可以减少50%的由于护理操作或体位变换等引起的新生儿心电监护和呼吸机报警,延时19 s可以减少67%[23]。此外,有研究发现,在报警制度中增加“红色报警在5 s内处理,黄色报警在20 s内处理”能显著提高护士对报警的敏感性[8]。建议针对新生儿特点,根据疾病病情设置不同等级的合理预警值,及时预警,充分合理分配护理工作量。另外,要加强对护理人员的培训,熟悉心电监护仪的预警设置、操作等,减少因为操作不当而引起的预警错误。
3.2防范报警疲劳可以降低新生儿心电监护报警错误 报警疲劳系因新生儿心电监护时“信息过载”,长期不良视觉、声音刺激造成医护人员对报警敏感性降低、不信任的表现。本次分析显示,报警疲劳是新生儿心电监护错误报警的影响因素,防范报警疲劳可以降低新生儿心电监护报警错误。报警疲劳与报警错误相互影响,互为因果关系。频繁的报警错误易使护士发生预警疲劳,认为报警不能完全反映患儿病情变化,导致对报警风险认识不足,应答报警力不从心,延迟应答、不应答、不恰当调整报警范围甚至关闭报警等现象普遍。这将影响护士对预警的反应时间,甚至失去预警的效果,从而影响护士对新生儿的病情观察,可能导致新生儿丧失最有效的救治时间,降低新生儿重症患者监护效果,甚至可能产生危及生命的严重后果。有研究显示,每日个性化设定新生儿心电监护报警值,每日更换电极片,可使心电监护仪的报警次数从每例新生儿每日180次下降到40次,误报警率从95%下降到50%[24],有利于保持提高新生儿心电监护有效报警的效率。需加强对心电监护仪技术的研发与改进,以提高预警准确性和有效性,减少错误预警,从而降低医护人员报警疲劳感。
3.3合理设置参数有助于降低新生儿心电监护报警错误 目前心电监护仪器预警均设置有默认值,直接应用并不适合每例新生儿,当设置值范围较窄,就容易触发预警,设置值范围较宽时,可能失去预警效果。本次Meta分析结果显示,参数设置是新生儿心电监护报警错误的影响因素,合理的参数设置有助于降低新生儿心电监护错误报警。目前的监护仪警报系统主要采用多参数算法,多参数分析基于后警报触发器,导致时间延迟,容易造成虚警问题,如需分析数量众多的QRS复合波(每例患者平均心率70次/min,每天约100 000个复合波),按照多参数算法将生成一个大数字误报/警报[25]。系统可能无法将ECG伪像与真实ECG信号区分开,尤其是在与ECG信号类似的ECG伪像中有类似形状或频率方面,易引起仪器的错误预警[19]。科学应用预警系统算法,可提高参数设置精度,有利于降低错误预警。另一方面,护理人员在使用心电监护仪前需认真了解仪器性能和参数设置方法,根据新生儿病情的需要建立参数设置预案,设置个性化的参数,提高预警的灵敏性。
4 小结
新生儿心电监护报警错误的影响因素主要有报警值、报警疲劳、参数设置,护理人员应用心电监护仪前熟悉仪器的使用方法、性能、参数设置等,根据新生病情需求进行个性化参数设置,有利于提高预警的灵敏性,减少错误预警,降低预警疲劳。本次研究由于纳入研究的局限,需开展前瞻性队列研究进行深入的研究。

