白介素-22在肺炎支原体肺炎患儿支气管肺泡灌洗液中的表达及意义
李 敏,孙晓敏,赵二要,张 磊,董利利
(郑州大学附属儿童医院、河南省儿童医院、郑州儿童医院a.呼吸科; b.普内一病区,郑州 450000)
肺炎支原体肺炎(mycoplasma pneumoniae pneumonia,MPP)是由肺炎支原体(mycoplasma pneumoniae,MP)引起的一种肺部感染性疾病,多发生于儿童[1]。近年来MPP的发病率呈上升趋势,严重威胁患儿健康和生活质量。目前MPP的发病机制尚不明确,但多数研究证实细胞因子直接或间接地参与了MPP的炎性反应、免疫反应过程[2]。白介素-22(interleukin-22,IL-22)是Th17细胞分泌的主要细胞因子,在机体炎性反应中具有重要意义[3]。本研究旨在观察MPP患儿支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)中IL-22的水平变化,并探讨其临床意义。
1 资料与方法
1.1 一般资料及分组
收集2017年1月至2019年6月在河南省儿童医院就诊的MPP患儿124例为研究组,其中男66例、女58例,年龄(7.2±3.1)岁,表现为肺实变35例、肺不张24例、胸腔积液31例。纳入标准:1)年龄1月龄~14岁;2)入院时病程≤7 d;3)符合第8版《诸福棠实用儿科学》[4]呼吸系统疾病中的MPP诊断标准;4)具有呼吸道症状、伴或不伴发热等表现。排除标准:1)有基础疾病、自身免疫性疾病、其他部位感染或其他慢性疾病;2)并发肺结核以及支气管哮喘等其他呼吸系统疾病;3)合并细菌、病毒及衣原体感染;4)临床资料不全。在确诊MPP的基础上,符合下列标准中任意1条即可诊断为重症MPP[5]:1)明显气促或心动过速、伴或不伴呼吸困难及紫绀等;2)合理规范使用大环内酯类抗生素治疗1周以上,仍持续发热超过10 d或胸部X线片无改善或加重者;3)胸部影像学表现为多叶段受累或受累面积≥2/3肺;4)合并胸腔积液、肺不张、坏死性肺炎、肺脓肿等肺内并发症;5)低氧血症,吸入空气条件下,脉搏血氧饱和度≤92%;6)合并其他系统严重损害。124例患儿有44例符合重症MPP诊断标准。根据重症MPP诊断标准,将患儿分为重症MPP组与轻症MPP组;根据有无影像学改变分为肺实变组和非肺实变组、肺不张组和非肺不张组、胸腔积液组和无胸腔积液组。以同期行支气管镜下异物取出术的患儿20例作为对照组,其中男9例、女11例,年龄(6.8±3.3)岁。研究组和对照组患儿年龄和性别差异无统计学意义(P>0.05)。所有患儿家属均对本研究知情同意且本研究经医院伦理审查委员会批准。
1.2 BALF中IL-22含量测定
所有患儿于入院24~48 h内进行纤维支气管镜肺泡灌洗,留取BALF,2000 r·min-1离心10 min 后,分离上清-80 ℃保存待测。采用酶联免疫吸附法(enzyme-linked immunosorbent assay,ELISA)测定IL-22的含量。
1.3 观察指标
1)比较研究组和对照组患儿IL-22水平及研究组不同亚组间IL-22水平。
2)运用受试者工作特征(receiver operating characteristics,ROC)曲线评估IL-22诊断重症MPP的效能。
1.4 统计学方法
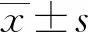
2 结果
2.1 研究组和对照组IL-22水平比较
MPP患儿BALF中IL-22水平明显高于对照组(P<0.001)。见表1。
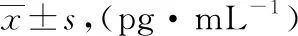
表1 研究组和对照组IL-22水平比较
2.2 不同亚组MPP患儿IL-22水平比较
肺不张组、胸腔积液组、重症MPP组患儿IL-22水平分别高于非肺不张组、无胸腔积液组、轻症MPP组(均P<0.05)。肺实变组和非肺实变组IL-22水平比较差异无统计学意义(P>0.05)。见表2。
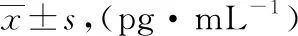
表2 不同亚组MPP患儿IL-22水平比较
2.3 IL-22对重症MPP的诊断效能
ROC曲线分析显示IL-22对重症MPP的诊断效能较好:AUC为0.788(95%CI:0.705~0.856),最佳截断值为42.2 pg·mL-1,敏感性为65.91%,特异性为88.75%,见图1。
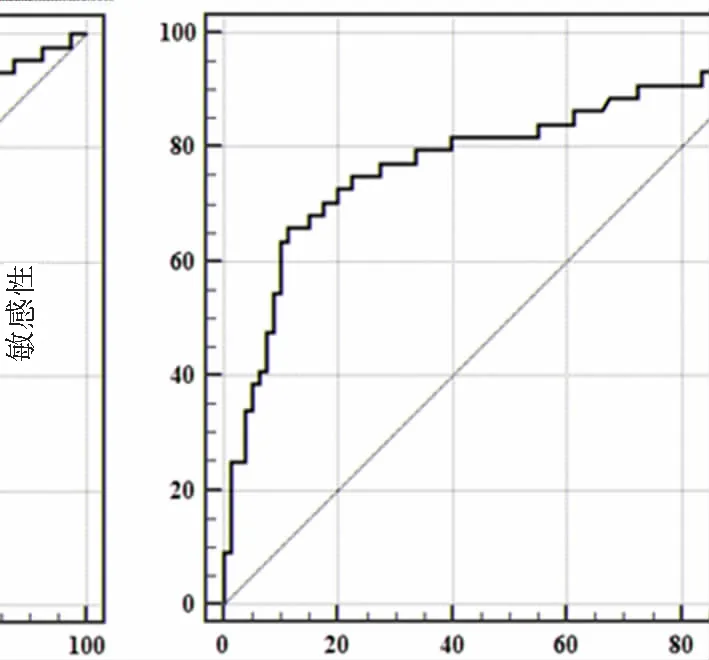
100-特异性图1 IL-22诊断重症MPP的ROC曲线分析
3 讨论
MPP是儿童常见的呼吸道疾病,近年来其发病率逐年增加,严重危害到了婴幼儿的生命健康[6]。MPP的发生发展过程与免疫因素有关,但其具体发病机制尚不完全清楚[7]。目前研究[8]显示MP感染可产生大量的细胞因子和炎症介质,导致免疫系统功能紊乱,自身免疫性损伤,从而导致重症MPP的发生,提示细胞因子在MPP的发病机制中起重要作用。
IL-22是Th17细胞分泌的主要细胞因子,可促进T细胞活化,同时能刺激内皮细胞、成纤维细胞、上皮细胞产生IL-6、IL-8、细胞黏附分子1及粒细胞-巨噬细胞刺激因子等多种细胞因子,从而导致炎症的产生[9]。IL-22在肺部疾病中发挥重要作用。在肺中,IL-22已被证实由T细胞、自然杀伤细胞、巨噬细胞、上皮细胞和肿瘤细胞中表达[10]。IL-22在肺部炎症或损伤的急性期如肺炎、真菌感染、创伤性肺损伤、急性肺损伤合并胰腺炎或过敏性气道炎症的初始期具有保护作用[11-12]。在急性炎症中,IL-22可通过上调肺内局部趋化因子招募炎症细胞清除感染,并将肺上皮细胞从细胞死亡中拯救出来,但如果病理状态未被清除,炎症变为慢性,IL-22会维持炎症状态并促进疾病表型[13]。杨喜永等[14]研究发现,IL-22在感染性肺炎患儿血清中高表达,且与肺炎严重程度及活动度正相关,可作为患儿肺炎严重程度及疾病活动度的临床监测指标。ZHANG等[15]研究结果显示,IL-22在慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)患者血清及痰中含量增加,与吸烟及分期有关。许锡荣等[16]研究发现IL-22在急性肺炎链球菌感染的COPD患者BALF中高表达,与中性粒细胞呈正相关,与1 s呼气容积呈负相关。因此,推测IL-22可能与MPP的发生发展有关。目前,有关MPP引起的免疫功能紊乱的研究主要集中在血液炎症因子的改变方面,BALF主要来自肺亚段的气道和肺泡,可直接反映病变部位的状况和病原活动情况,比血液更直观[17-18]。本研究结果显示MPP患儿BALF中的IL-22水平明显高于对照组,说明IL-22可能与MPP的发生有关。此外本研究结果显示,重症MPP患儿BALF中IL-22水平较轻症患儿高,且有肺不张、胸腔积液等影像学改变的重症MPP患儿均较无相关表现者明显升高。同时ROC分析结果显示,IL-22对重症MPP具有较高的诊断效能,敏感性和特异性分别为65.91%和88.75%,提示IL-22与MPP病情严重程度有关。
综上所述,MPP患儿BALF中IL-22水平升高,与肺不张、胸腔积液等影像学表现及病情严重程度明显相关,说明IL-22与MPP的发生发展有关,但具体机制有待进一步阐明。

