多模态超声联合MRI在早期乳腺癌诊断中的应用价值
郭宏斌,靳 刚,靳 涛,李永斌,胡海燕
(1.西安医学院第二附属医院住院超声科,西安 710038;2.西安市华山中心医院影像科,西安 710043)
0 引言
乳腺癌是临床上常见恶性肿瘤之一,其早期无特异性症状或表现,因乳腺癌细胞已失去正常细胞特性,随病情进展其易转移而侵袭心、肝、肾等重要器官,故及早诊断该病具有重要的临床意义[1]。目前,影像学检查是诊断早期乳腺癌的重要方法,其中超声是最常用的方法,包括二维超声、彩色多普勒血流成像、超声造影等多种模态,其诊断价值已逐渐被认可[2]。MRI也是临床常用的影像学检查方法之一,具有软组织分辨力高、显影清晰等优点,已被广泛应用于乳腺癌诊断中,具有良好的诊断价值[3]。但超声、MRI单独诊断乳腺癌时仍有较多患者误、漏诊,目前关于二者联合在诊断早期乳腺癌中的应用报道较少,故本研究通过给予乳腺病变患者多模态超声、MRI检查,探讨二者联合对早期乳腺癌的诊断价值,以为临床提供依据。
1 资料与方法
1.1 一般资料
本研究经伦理委员会审批通过。选取2017年7月至2019年7月本院乳腺病变患者162例,均为女性,年龄 24~76 岁,平均(45.37±7.51)岁,体质量指数17.85~28.75 kg/m2,平均(22.61±3.08)kg/m2。纳入标准:(1)单侧患病、无精神病病史;(2)经手术或穿刺病理检查有乳腺病变或乳腺癌且TNM(tumor node metastasis)分期为Ⅰ~Ⅱ期;(3)无心、肝、肾等严重疾病;(4)签署知情同意书。排除标准:(1)检查前有穿刺活检、胸部手术史;(2)检查前3个月有放化疗、抗炎、激素等治疗史;(3)有超声、MRI检查禁忌证;(4)孕产妇或有胃癌、肺癌等其他恶性肿瘤。病理检查显示,162例乳腺病变患者中,早期乳腺癌62例(38.27%),其中浸润性导管癌50例、非浸润性导管癌6例、髓样癌4例、浸润性小叶癌2例;非乳腺癌100例(61.73%),其中纤维腺瘤52例、乳腺增生32例、纤维脂肪瘤8例、乳腺炎6例、黏液腺瘤2例。早期乳腺癌和非乳腺癌患者一般资料比较差异无统计学意义(P>0.05),详见表 1。
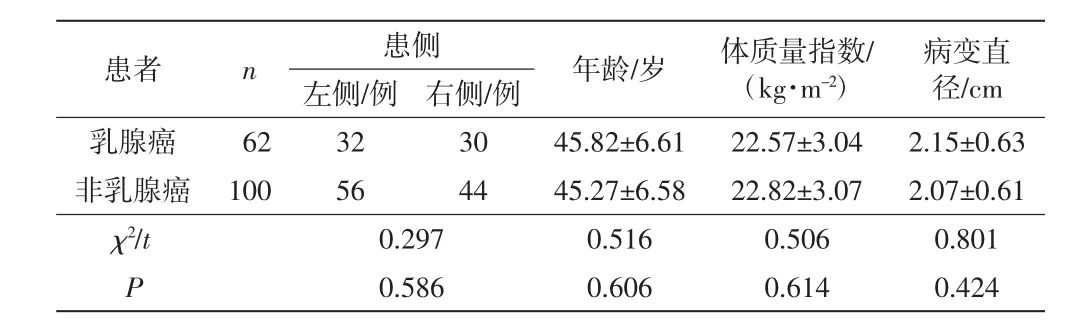
表1 早期乳腺癌和非乳腺癌患者一般资料比较
1.2 方法
所有患者均由同一组医护人员给予多模态超声(二维超声、彩色多普勒血流成像、超声造影)和MRI检查。
(1)多模态超声:取仰卧位,露患侧乳,首先,采用SuperSonic Imaging公司的AixPlorer-SWE彩色多普勒超声诊断仪(探头频率4~15 MHz),放射状扫查乳房表面4象限,重点探查乳腺病变形态、大小、边缘、钙化及其腋窝淋巴结等情况;其次,采用彩色多普勒血流成像检查肿块内部及周边血流情况;最后,选择病变最大切面或形态欠规则切面,转换至造影模式,经肘前静脉快速注射4.8 mL意大利博莱科公司的SonoVue造影剂、冲注生理盐水10 mL,实时存储动态图像200 s。
(2)MRI检查:取俯卧位,保持双侧乳腺自然悬垂、胸壁紧贴线圈,采用德国SiemensMagnetomAvanto 1.5T磁共振扫描仪先行平扫,再行动态增强扫描成像检查,观察乳腺病变的形态、大小、边缘、动态增强曲线、内部强化特征及其腋窝淋巴结等情况,常规保存图像。平扫:①横轴位脂肪抑制T2WI序列:重复时间(repetition time,TR)4 000 ms,回波时间(echo time,TE)70 ms,视野(field of view,FOV)340 mm× 340 mm,层厚5 mm,层间距0.5 mm,矩阵448×448,激励次数1;②横轴位 FLASH-T1WI序列:TR 6 ms,TE 2.3 ms,FOV 340 mm×340 mm,层厚 1.2 mm,层间距0.2 mm,矩阵 448×380,翻转角 10°,激励次数 1;③横轴位EPI-DWI序列:TR 8 300 ms,TE 85 ms,FOV 360mm×147mm,层厚4mm,层间距2mm,矩阵220×220,激励次数3,扩散敏感系数b=50、800 s/mm2。动态增强扫描:经肘静脉以3 mL/s注射速率团注0.2 mmol/kg对比剂钆喷酸葡胺(Gd-DTPA),应用20 mL生理盐水冲管,连续采集5期增强图像,单期扫描时间77 s,TR 4.5 ms,TE 1.6 ms,FOV 340 mm×340 mm,层厚1 mm,层间距 0.2 mm,矩阵 448×344,翻转角 10°,激励次数1。
1.3 诊断标准
(1)多模态超声诊断:参考乳腺影像报告和数据系统[4]。①二维超声:乳腺肿块无包膜、纵横比>1、形态不规则、边缘模糊或呈蟹足状或锯齿状、低回声区后壁衰减。②彩色多普勒血流成像:肿块内部及周围血流丰富且血流分级为2~3级。分级标准:3级,丰富血流,可见大于4条小血管信号;2级,中等血流,可见1条主要血管长度大于淋巴结长短径之和的1/4;1 级,少量血流,有 1~2个点状信号;0 级,未见血流信号[2]。③超声造影:造影后病变组织较造影前明显增大(病变直径<1.7 cm,造影后>3 mm;病变直径≥1.7 mm,造影后>4 mm),病变边界不规则、界限不清,可见粗大或扭曲的血管,造影增强不均匀或明显增强(增强强度大于周围组织),病变内可见充盈缺损区[5]。(2)MRI诊断:乳腺肿块形状不规则、边缘有短毛刺、肿块信号异常、平扫T2WI示高信号、边界模糊不清,增强扫描时示不均匀或均匀增强,时间信号曲线为上升型[6]。(3)多模态超声联合MRI诊断:符合多模态超声或MRI中乳腺癌的诊断标准。
1.4 图像分析
超声、MRI均各由2名经验丰富(从业超过3 a且取得相关高级证书)的副主任影像学医师采用双盲法进行阅片,以病理学检查为对照,分析多模态超声、MRI及二者联合对早期乳腺癌的诊断价值,意见不一时共同商讨得出最终诊断。
1.5 统计学方法
采用SPSS 22.0软件进行数据分析,计数资料以n(%)表示,采用 χ2检验;计量资料以±s表示,采用t检验;敏感度、特异度、准确度等采用McNemar检验。P<0.05为差异有统计学意义。
2 结果
在诊断早期乳腺癌的敏感度、特异度、准确度中,多模态超声为 83.87%(52/62)、84.00%(84/100)、83.95%(136/162),MRI为 80.65%(50/62)、78.00%(78/100)、79.01%(128/162),多模态超声联合 MRI为96.77%(60/62)、96.00%(96/100)、96.30%(156/162),详见表2、3。由表3可知,多模态超声联合MRI诊断早期乳腺癌的敏感度、特异度、准确度明显高于单独多模态超声和MRI诊断,差异有统计学意义(P<0.05)。早期乳腺癌的多模态超声及MRI图像如图1、2所示。

表2 不同检查方法对早期乳腺癌的诊断结果比较单位:例
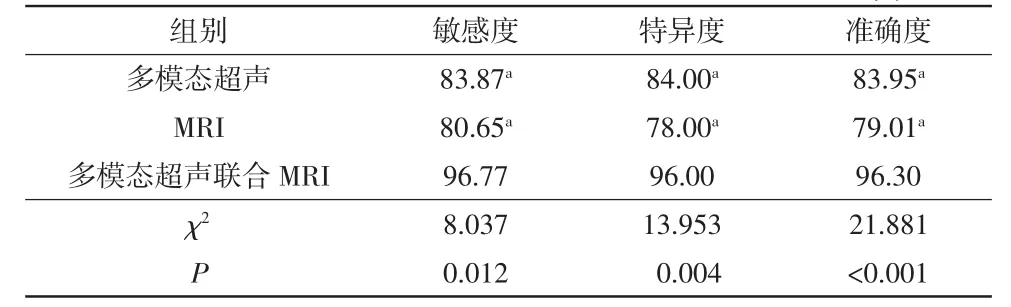
表3 不同检查方法对早期乳腺癌的诊断效能比较单位:%
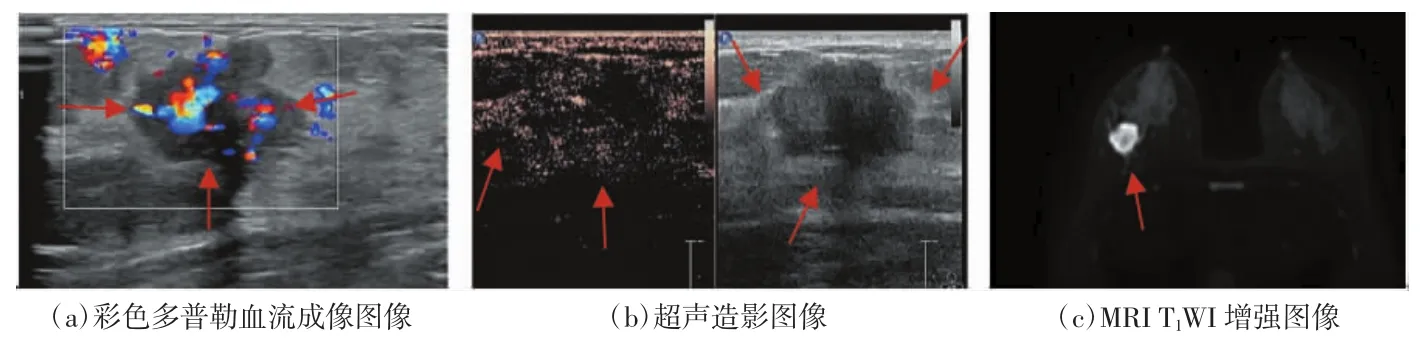
图1 早期乳腺癌多模态超声及MRI图像
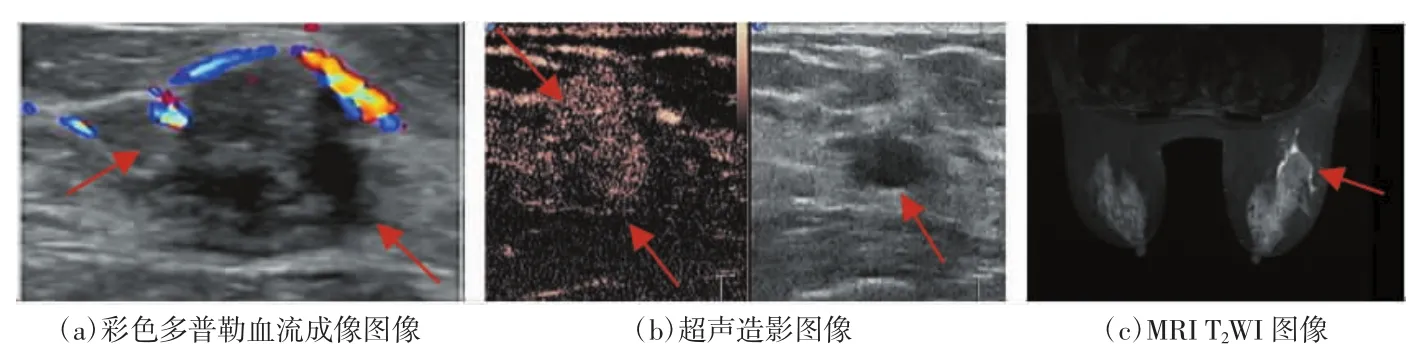
图2 乳腺纤维瘤多模态超声及MRI图像
3 讨论
乳腺癌是指发生在乳腺腺上皮组织的恶性肿瘤,因乳腺非机体必要器官,其原位癌不致命,但乳腺组织中含有许多淋巴管网,病情进展至中晚期后,乳腺癌细胞易脱落并随血液或淋巴液播散全身而形成转移,尤其是侵犯肝、肾等重要器官,危及患者生命安全[7-8]。
目前,病理检查是诊断乳腺癌的金标准,但操作复杂、有创、取材困难、时间长等特点限制了其在早期乳腺癌中的筛查应用,加之乳腺癌早期主要表现为肿块、乳头溢液、胀痛等,与乳腺良性病变症状和体征相似,临床上易被忽视,故如何及早、有效诊断早期乳腺癌是人们关注的热点之一[9-10]。而超声是临床上应用最广泛的影像学方法之一,具有简便、安全、无辐射等特点,通过超声波可有效显示病变组织的位置、大小、形态等,已被广泛应用于乳腺癌筛查中,具有良好的诊断价值[11-12]。近年来,随着超声技术的发展与成熟,其已逐渐出现二维超声、彩色多普勒血流成像、超声造影等多种模态,能够从不同角度为疾病诊断提供更多的信息,对及时发现病变情况具有重要的价值[13-14]。此外,MRI也是临床上常用的影像学方法之一,通过强磁场脉冲激发机体乳腺组织水分子中的氢原子后产生磁共振信息,能够清晰显示病变位置、大小、形态等,尤其是对软组织的分辨力高,已被应用于乳腺癌筛查中,且诊断价值良好[15-16]。但在临床诊断中,由于乳腺结节病理成分较多且复杂,部分结节的良恶性征象不典型[1-2],单一影像学检查方法难以全面有效评估乳腺病变情况,易出现误、漏诊而影响诊断的准确性。
本研究病理检查显示,162例乳腺病变患者中,早期乳腺癌62例(38.27%)、非乳腺癌 100例(61.73%),在诊断早期乳腺癌的敏感度、特异度、准确度中,多模态超声为83.87%、84.00%、83.95%,MRI为80.65%、78.00%、79.01%,表明多模态超声和MRI对早期乳腺癌具有良好的诊断价值,与既往研究[3-4]相似。这可能是由于乳腺癌细胞已失去正常细胞特性,在病变早期的生长已表现为异常迅速、不规律等特点,导致其在乳腺纤维间质内生长时会使大量细胞坏死而释放出大量硝酸根并结合钙离子形成硝酸钙盐沉积,并呈多方向、不规律浸润生长及侵犯影响周围正常细胞、组织,且会促使大量肿瘤血管新生来维持乳腺肿瘤的异常快速生长。因此,在多模态超声中,二维超声通过超声波有效清晰显示乳腺病变位置、大小、形态等,尤其是能够有效发现乳腺钙化、形态不规则、边界模糊且呈蟹足样等乳腺癌重要特征;彩色多普勒血流成像则能够有效评估乳腺病变及其周围血流情况,尤其是能够有效发现乳腺血流异常丰富等乳腺癌重要特征;超声造影能够借助造影剂有效观察乳腺病变中实时血流灌注情况,并在一定程度上提高乳腺图像的分辨能力,更好地评估乳腺病变位置、大小、形态等,从而对早期乳腺癌做出诊断。而MRI能够通过强磁场脉冲有效清晰显示乳腺病变位置、大小、形态等,尤其是能够高分辨力、清晰显示乳腺软组织病变情况,为诊断乳腺癌提供重要的信息依据,从而对早期乳腺癌做出诊断。此外,多模态超声联合MRI诊断早期乳腺癌的敏感度、特异度、准确度分别为96.77%、96.00%、96.30%,二者联合明显高于单独多模态超声和MRI诊断,表明二者联合的诊断价值更高。这可能是由于早期乳腺癌的病变特征尚未十分明确,加之乳腺结节病理成分较多且复杂,多模态超声和MRI单独应用时存在一定的局限性,如多模态超声对脂肪组织丰富的乳腺或小肿块分辨能力较差,且随着年龄增长,脂肪组织会逐渐取代腺体组织,易影响图像清晰度,或出现形态不规则、低回声等征象,从而导致误、漏诊的发生;MRI对钙化病变显示能力低,且易受心脏搏动、呼吸伪影的影响,导致降低图片质量而出现误、漏诊。而将多模态超声和MRI联合应用时,能够有效弥补各自的不足,如多模态超声有效弥补了MRI钙化病变显示不清的不足,MRI有效弥补了多模态超声对脂肪组织丰富的乳腺或小肿块分辨能力较差的不足,可为早期乳腺癌诊断提供更多、更有效、更全面的信息依据,从而提高了诊断价值。此外,考虑MRI检查具有一定的辐射且价格昂贵,故在临床应用中应优先进行多模态超声检查,对诊断模糊或高度怀疑早期乳腺癌者,可继续进行MRI检查以进一步明确诊断。
综上所述,多模态超声和MRI对早期乳腺癌具有良好的诊断价值,且二者联合的诊断价值更高,值得临床推广。

