输血前进行不规则抗体检验的价值
周立芳
(宜兴市人民医院,江苏无锡 214200)
输血治疗是比较常见的一种治疗方式,很多疾病会涉及到输血,例如创伤,手术等,通过输血治疗,可挽救患者生命。输血治疗前,需要进行血液配型、交叉配血等试验,以保障输血安全。临床上的血型抗体有两种,一是不规则抗体,二是规则抗体,如果患者输入不规则抗体,会出现严重的输血反应,甚至溶血反应,影响患者生命安全,因此,在输血前进行不规则抗体检验对于保证输血安全意义重大[1]。为进一步探讨接受输血治疗的患者在输血前进行不规则抗体检验的必要性及对输血安全性的影响,本文选取进行输血治疗的226 例患者作为对象进行研究,结果如下。
1 资料与方法
1.1 一般资料
选取宜兴市人民医院在2018 年1 月至2020 年1 月期间进行输血治疗的226 例患者,将其根据数字随机的方式分为研究组与对照组,各113 例,研究组男性56 例,女性 57 例,年龄 20 ~ 70 岁,平均年龄(45.23±5.47)岁,对照组男性57 例,女性56 例,年龄21 ~71 岁,平均年龄(46.24±6.44)岁,两组患者一般资料比较,差异无统计学意义(P >0.05),具有可比性。本研究获得医院伦理委员会批准。
纳入标准:需要输血治疗的患者[2],生命体征平稳,知情同意参加本研究,血液标本符合血液检验要求。
排除标准:伴有严重血液疾病的患者及血栓患者,伴有严重凝血功能障碍者,患器质性疾病者,精神疾病者,急性感染者。
1.2 方法
对照组:本组患者在输血前未进行不规则抗体检验,即患者直接输血,患者在输血后给予密切看护,避免患者出现输血反应,如果发生输血反应,应及时给予有效的对症措施进行处理。
研究组:采用微柱凝胶抗人球蛋白法在输血前进行不规则抗体筛查检测,血型鉴定仪为JYYQ-043,型号:GRIFOLS erytra。首先,抽取患者空腹静脉血,约5 mL,在对其标本进行充分抗凝处理后,将其置入离心机进行离心5 min,转速为3 000 r/min,分离出血浆后进行不规则抗体检验,其次,对于免疫球蛋白M(IgM)不规则抗体的检测以盐水介质试管法进行,取患者血浆100μL 加50μL 的筛查细胞,将其以1 000 r/min 离心15 min,最后观察是否存在凝集反应,如果结果显示发生了凝集反应说明患者血浆内存在IgM 不规则抗体。对于IgG 不规则抗体的检测以聚凝胺法进行,取三支试管,分别加入需输血患者的血浆100μL 及50μL 的红细胞,待均匀混合后以3 000 r/ min,离心3 min,操作者肉眼观察,若结果显示无凝集反应,再在三个试管内加入低离子介质0.6 mL,混合后将其静置1 min,并在每个试管内加凝聚胺溶液2 滴,之后混匀,静置15 s 进行离心15 s,将上清液倒去,轻轻晃动试管内残留液体,观察结果,如果无凝集的情况出现,需重新试验,如果有凝集情况的出现,则加入悬浮液2 滴,再轻轻摇动,肉眼观察结果。对于本次筛查出的不规则抗体阳性标本分别与标准谱细胞及自身红细胞进行反应,对其标本特异性进行判断,选取和患者血型一致的血液进行交叉配血,结果相符后再进行输血。
1.3 观察指标
分析研究组患者不规则抗体的检出率(不规则抗体包括特异性与非特异性不规则抗体,特异性主要是抗-M 抗体和抗-E 抗体,非特异性包括抗-D 抗体、抗-C 抗体、抗-c抗体);分析研究组患者产生不规则抗体的可能影响因素(性别、输血次数、是否有妊娠史及血液疾病);比较两组患者输血不良反应发生率,不良反应主要包括低血压休克、胸闷及呼吸困难。
1.4 统计学分析
应用SPSS23.0 软件对纳入的数据进行处理,其中计数资料以[例(%)]表示,采用χ2检验,计量资料以() 表示,采用 t 检验,P < 0.05 为差异有统计学意义。
2 结果
2.1 研究组不规则抗体阳性检出率及特异性情况
研究组113 例患者中,8 例为不规则抗体阳性,阳性率为7.9%,特异性不规则抗体5 例,占比62.5%,非特异性不规则抗体3 例,占比37.5%,见表1。
2.2 产生不规则抗体的可能影响因素分析
患者产生不规则抗体阳性的可能影响因素中,男性阳性率1.8%显著低于女性,输血次数达3 次以上者阳性率12.8%高于3 次及3 次以下者,伴有血液疾病者阳性率13.2%高于无血液疾病者,有妊娠史者阳性率30.0%高于无妊娠史者,差异有统计学意义(P <0.05),见表2。
2.3 不良反应发生情况
研究组患者不良反应发生率2.65%显著低于对照组15.93%,差异有统计学意义(P <0.05),见表 3。

表1 研究组不规则抗体阳性检出率及特异性情况分析[例(%)]
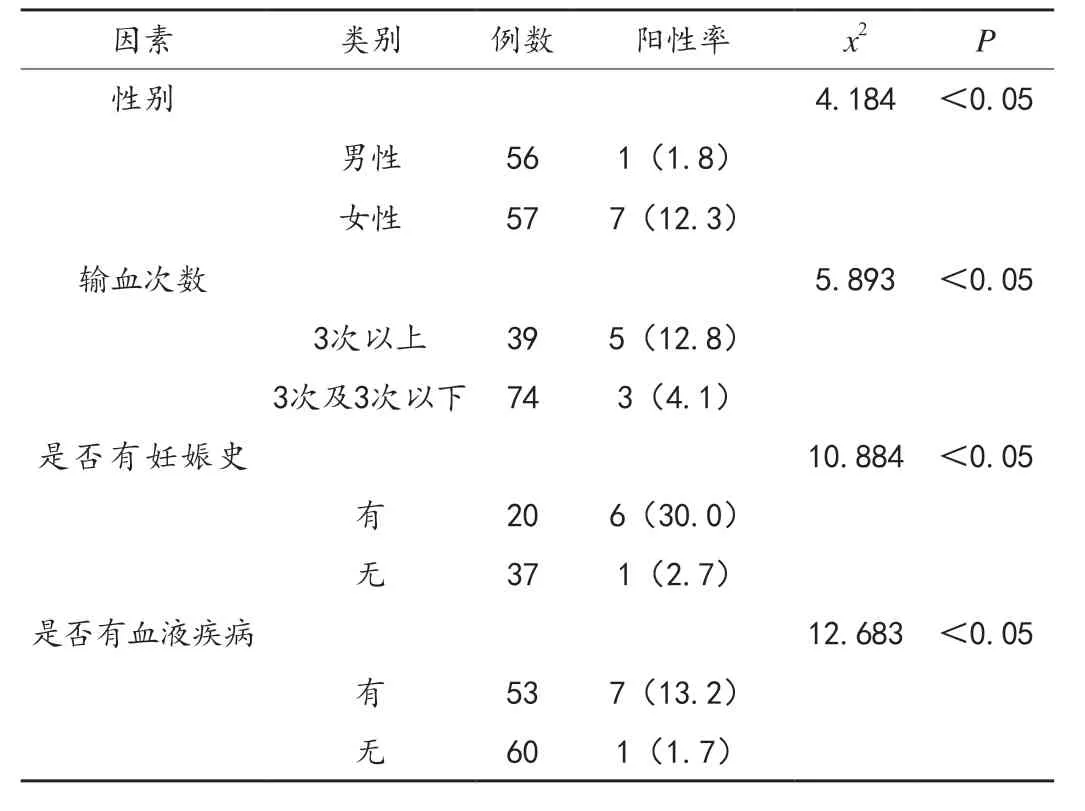
表2 产生不规则抗体的可能影响因素分析[例(%)]
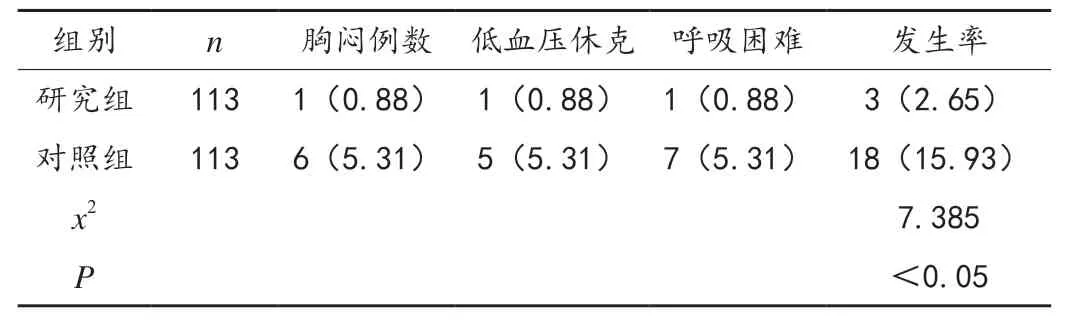
表3 两组患者输血期间发生不良反应情况比较[例(%)]
3 讨论
一般情况下,患者因自身失血过多才需要输血治疗,而在患者输血治疗过程中,需要严格根据同型输血的原则进行,同时重视除ABO 血型以外的一些不规则抗体的输入[3-4]。正常生理状态下,人体内的血液不存在不规则抗体,然而在经过输血、妊娠或注射过相关的血液制品后,就会出现免疫刺激,出现不规则抗体。存在的这些不规则抗体与机体内对应抗原发生免疫反应,就会出现寒战、发热等输血反应,严重者出现溶血反应,危及生命安全[5]。因此,患者在输血前需要进行不规则抗体的检验,以避免上述情况的发生,保证患者输血安全。为保证输血准确配血,一般会在输血的前3 日进行筛查,主要通过抗人球蛋白介质法及酶介质法进行[6-7]。抗人球蛋白介质法能够进一步加快配血,排除血浆特异性蛋白干扰。酶介质法比较适用于具有输血史、妊娠史的患者。
对输血患者输血前进行不规则抗体筛查,能够及早发现机体内的抗体特异性,从而更加快速地匹配血型,降低输血后风险,提高安全性[8]。本研究结果显示,研究组113 例患者中,8 例为不规则抗体阳性,男性阳性率1.8%显著低于女性,女性患者检出的不规则抗体多于男性,有妊娠史者阳性率30.0%高于无妊娠史者,因此,临床上应多关注女性输血患者。这与文献[9]的结果一致。研究组输血期间发生的不良反应情况显著少于对照组,但仍为2.65%,此结果说明,即使是抗体阳性患者,在经过处理进行输血时依然会出现不良反应的情况,说明更加需要临床上加强观察患者输血期间的情况,及时处理不良反应。输血次数达3 次以上者阳性率12.8%高于3 次及3 次以下者,伴有血液疾病者阳性率13.2%高于无血液疾病者,说明输血次数多,血液疾病者如果不进行抗体筛查,那么患者出现输血反应的概率更大。这与史良玉的研究结果一致[10]。
综上所述,不规则抗体产生的可能影响因素有很多,因此,输血前的筛查很必要,可提高输血安全性,保证患者输血安全,值得临床推广。

