儿童十二指肠炎性肌纤维母细胞瘤临床诊治分析
潘俊涛,张 大,宋东健,崔西春,张春英,谢 潭,王家祥
(郑州大学第一附属医院小儿外科,河南 郑州 450052)
炎性肌纤维母细胞瘤由肌纤维母细胞性梭形细胞组成,并伴有浆细胞、淋巴细胞和嗜酸性粒细胞炎性浸润。炎性肌纤维母细胞瘤最早被认为是炎症的反应性增生,曾被命名为炎性假瘤、浆细胞肉芽肿、假肉瘤、黏液样错构瘤、炎症性肌纤维母细胞增生等。后来发现肿物主要由梭形细胞组成,遂认为其属于真性肿瘤。WHO将这类肿瘤归为肌纤维母细胞肿瘤、中间性、少数可转移类,属于低度恶性肿瘤。炎性肌纤维母细胞瘤可发生于任何解剖部位,常见于肺部,十二指肠炎性肌纤维母细胞瘤罕见,病例报道有限[1-2]。我院收治儿童十二指肠炎性肌纤维母细胞瘤1例,本文通过回顾该例十二指肠炎性肌纤维母细胞瘤的临床表现、诊断及治疗经过,并结合相关文献的复习,提高临床对该病的认识。
1 资料与方法
1.1 一般资料入组郑州大学第一附属医院2016年9月收治的1例十二指肠炎性肌纤维母细胞瘤患者,已获得明确的病理诊断结果。
1.2 研究方法回顾性分析本例患者的临床病理资料、诊断方法、治疗措施、预后、生存状况。主要通过住院病历,门诊或电话随访记录获取相关资料。同时复习相关文献,以获取更多关于该病的相关知识。
2 结果
2.1 一般资料患儿,女,12岁。因“间断便血2个月,间断发热1周”入院。伴嗳气、餐后腹胀、大便次数增多(4~6次/d)、消瘦、乏力、体质量下降(5 kg)、贫血,喜静卧;不伴腹胀、腹痛、呕吐等。在当地医院抗感染治疗后可短暂缓解,停药后病情反复,随转入郑州大学第一附属医院小儿内科,经会诊后转入小儿外科。体格检查:贫血貌,皮肤黏膜无黄染,腹部平软,上腹部可触及包块,质硬,固定,压痛,浅表淋巴结未触及肿大。血红蛋白49 g/L,血小板667×109个/L;血清C-反应蛋白104.16 mg/L;血沉120 mm/h;血清促红细胞生成素31.81 IU/L;大便隐血(+);肝功能及血、尿淀粉酶结果均正常;血清神经元特异性烯醇化酶、S100蛋白、甲胎蛋白、癌胚抗原水平均正常;尿常规正常。超声示十二指肠降部实性低回声团块。计算机断层扫描(computed X-ray tomography,CT)示十二指肠降部实性团块,CT值38 Hu;增强后呈环形强化,CT值约136 Hu;中心呈低密度,CT值约50 Hu;延迟后呈边缘向中心强化,密度趋于均匀,CT值约80 Hu(图1)。
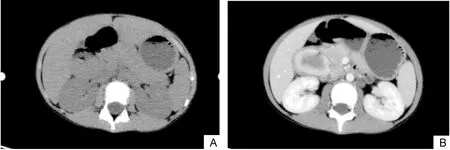
图1 十二指肠炎性肌纤维母细胞瘤患儿术前CT平扫(A)及增强(B)图像
2.2 术中及术后情况术中行十二指肠降部肿物切除+肠吻合术,并行快速冰冻病理检查提示为炎性肌纤维母细胞瘤。术中见胃及十二指肠球部扩张、肠壁增厚,十二指肠降段腔内肿物,大小约3.0 cm×4.5 cm×5.5 cm,实性,质硬,多结节分叶状,边界清楚,无包膜,表面糜烂出血并覆盖暗红色陈旧性血凝块,来源于十二指肠降部后外侧壁,下方与十二指肠乳头相邻,周围组织未见明显浸润(图2)。沿肿物周围约0.5~1.0 cm切断肠管,连同肿物一并切除,修补十二指肠。肿物切面呈灰黄色,局部可见出血、坏死。术后第4天出现肠瘘,引流管引出黄色胆汁约50 mL,以后逐渐减少,6 d后(术后第10天)肠瘘愈合。
2.3 术后病理病理学检查结果提示为十二指肠炎性肌纤维母细胞瘤。肿物局部累及肠壁全层,切缘未见肿瘤成分;肿物由梭形细胞弥漫分布,间质小血管增生,伴炎细胞浸润(图3)。免疫组化检查示(图4):平滑肌肌动蛋白(smooth muscle actin,SMA;+),肌间线蛋白(Desmin,+),间变性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)1(+),Ki-67(+),钙调节蛋白(Calponin,+),波形纤维蛋白(Vimentin,+),AE1/AE3(-),CD34(-),Dog-1(-),B淋巴细胞瘤-2基因(-),P53(-),CD117(-)。
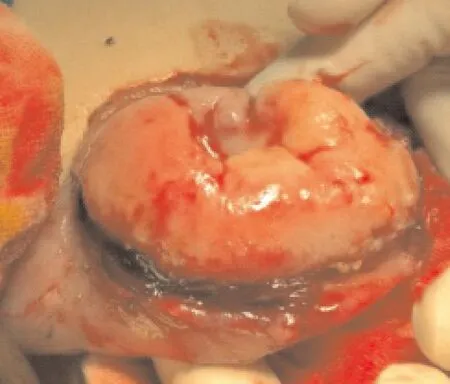
图2 十二指肠炎性肌纤维母细胞瘤患儿术中照片
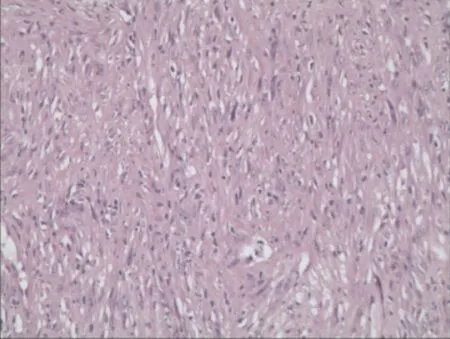
图3 十二指肠炎性肌纤维母细胞瘤组织标本的HE染色图片(×200)
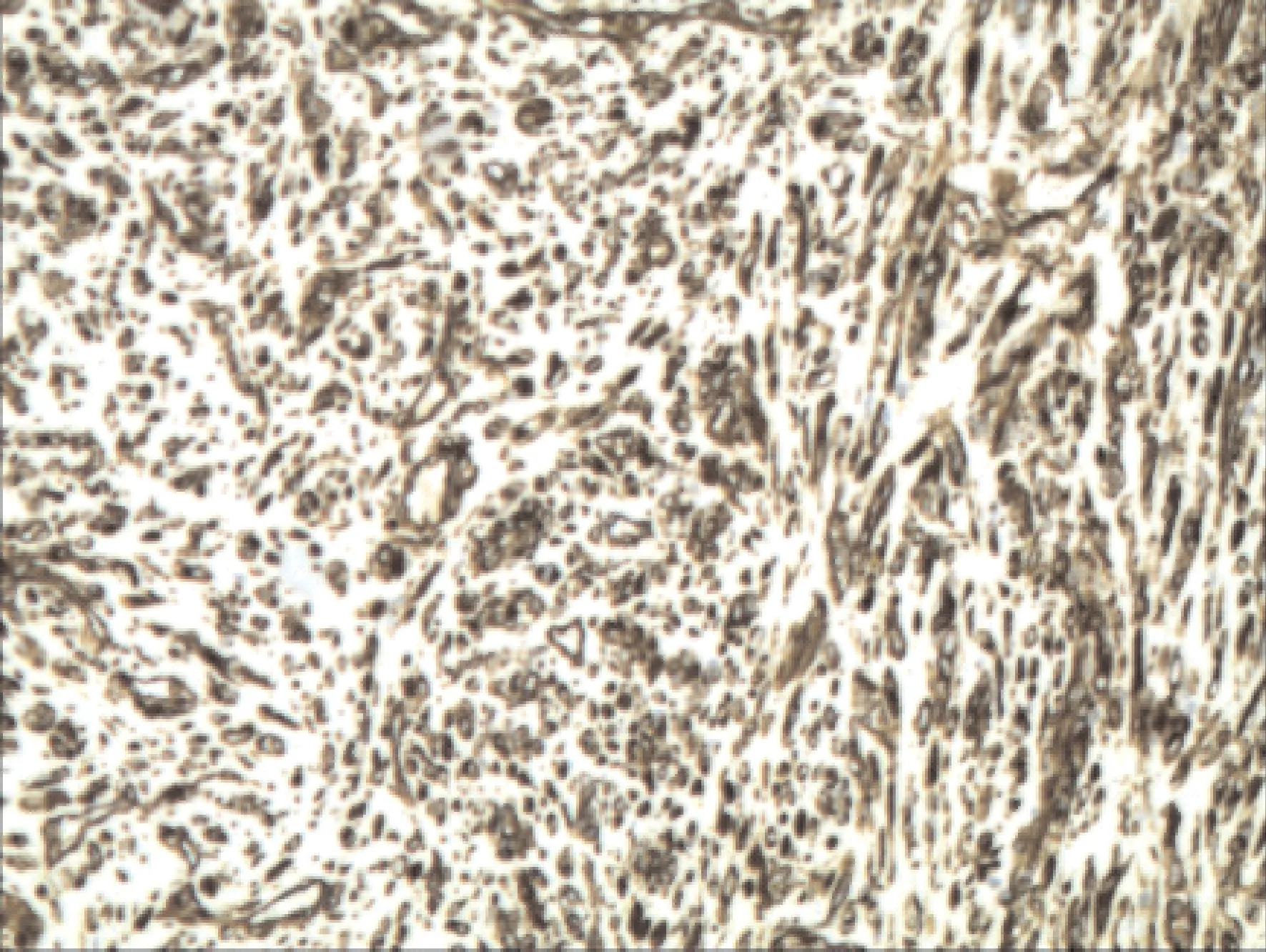
图4 十二指肠炎性肌纤维母细胞瘤组织标本免疫组化染色图片(×200)
2.4 生存分析随访至术后36个月,患者仍无瘤存活,未见肿瘤复发及转移。
3 讨论
炎性肌纤维母细胞瘤是一种罕见肿瘤,发病率为0.04%~0.7%。其病因、发病机制和临床过程尚不明确,被认为与外科手术、创伤、感染、放疗、类固醇激素的使用和自身免疫反应等有关,但大多数病例无明显诱因。炎性肌纤维母细胞瘤多见于儿童及青少年人群,常见于肺部,最常见的肺外部位依次为腹部(包括腹膜后及盆腔)、头颈部、上呼吸道、躯干、四肢,腹部常见于肠系膜及腹膜后,发生于十二指肠者罕见。
炎性肌纤维母细胞瘤临床症状通常与原发部位有关[3],发病隐匿,无特异性症状和体征,术前不易确诊。该病局部多表现为肿块,临床症状与恶性肿瘤相似,但均缺乏特异性,症状和体征往往在肿瘤切除后消失。肺部炎性肌纤维母细胞瘤常表现为咳嗽、咳痰、胸闷、胸痛、哮喘、呼吸困难、咯血、痰中带血、呼吸道感染等;泌尿系统炎性肌纤维母细胞瘤常表现为血尿、疼痛、排尿困难、尿路感染、尿路梗阻等;腹部炎性肌纤维母细胞瘤常表现间歇性腹痛、腹胀、消瘦、乏力、厌食、呕吐等,易被误诊为急腹症或腹部恶性肿瘤等,约20%的病例伴有发热、贫血、体质量减轻、血沉加快等全身症状[4]。疾病早期体格检查无明显异常,随病情发展可触及肿块,实验室检查结果大多正常,部分病例可有白细胞升高、C反应蛋白升高、血沉加快等炎性表现。本例患儿早期仅表现为便血,逐渐出现嗳气、餐后腹胀、排便习惯改变、消瘦、乏力,继而出现贫血、体质量减轻、喜静卧;除C反应蛋白及血沉升高、血红蛋白下降之外,白细胞、肝功能、肾功能及肿瘤标志物均在正常范围。
炎性肌纤维母细胞瘤影像学表现缺乏特异性。超声表现多为实性肿块,高回声或低回声,呈浸润性生长,与周围组织界限清楚,压迫并破坏周围组织,类似恶性肿瘤。本例患者超声表现为实性低回声肿块,边界清晰,回声不均,以低回声为主。术中见十二指肠肠壁浸润破坏,继发坏死、感染及出血,导致临床表现为贫血、C反应蛋白升高和血沉升高,超声表现为回声不均。CT平扫下表现为密度不均的实性肿块,多呈软组织密度,CT值在30~50 Hu之间,病变较小时密度多均匀,病变增大后密度欠均匀,可呈囊实性改变,这是由于肿瘤增大后坏死出血囊变所致,部分可见坏死、钙化。根据肿瘤内细胞成分和纤维成分的比例,增强后呈中度至明显强化,表现为渐进性强化。本例患者CT平扫示CT值约38 Hu,增强后呈环形强化,边缘强化明显,中心呈低密度,延迟后呈边缘向中心强化,密度趋于均匀。
组织病理学方面,炎性肌纤维母细胞瘤主要由增生的纤维母细胞和肌纤维母细胞组成。光镜下肿瘤细胞主要由梭形细胞组成,组织间有大量炎性细胞浸润,以浆细胞和淋巴细胞为主[5]。炎性肌纤维母细胞瘤类似于恶性梭形细胞瘤,如肉瘤样癌、平滑肌肉瘤及横纹肌肉瘤等,单凭组织学难以鉴别,需行免疫组化检测证实肌纤维母细胞的免疫表型,排除其他诊断。免疫组化方面,资料显示Vimentin呈弥漫强阳性(95%~100%),Desmin部分阳性(5%~80%),SMA(48%~100%)阳性[6]。近些年发现炎性肌纤维母细胞瘤中ALK与其发病机制有关,提示其可作为一项相对特异的诊断指标。约40%~60%的病例检测到ALK阳性,涉及染色体上ALK受体酪氨酸激酶的重排或易位[7]。本例患者的Vimentin、Desmin、SMA、ALK1均阳性。
炎性肌纤维母细胞瘤的治疗尚无真正的共识,但强调以切除为主,目前切除范围仍有争议。虽然炎性肌纤维母细胞瘤是良性肿瘤,但其有局部复发倾向,少数可转移,完全手术切除对于避免局部复发很重要。十二指肠良性肿物的治疗,原则上以切除为首选治疗方法,如临床考虑炎性肌纤维母细胞瘤,则可避免不必要的根治性手术,局部切除即可能治愈。但术前宜进行超声、CT或磁共振检查,以对肿瘤部位、大小及浸润程度进行充分评估:如肿瘤较小,且未侵犯十二指肠乳头,可行十二指肠部分切除术,即肿瘤的局部切除术;如肿瘤巨大,或外侵周围组织,或侵犯十二指肠乳头,可行保留胰腺的十二指肠切除术或胰十二指肠切除术,即肿瘤的根治性切除术;如肿瘤呈息肉样肿物,也可考虑经内镜切除。本例实施了肿瘤的局部切除,同时切除部分周围的肠壁组织和距肿瘤边缘3~5 mm的正常十二指肠黏膜,病理结果证实切缘未见肿瘤。目前放、化疗是否有效尚缺乏强有力的统计学证据,而且治疗方案也没有一定的标准。基于ALK抑制剂和其他ALK靶基因的最新进展,这些疗法可能更有效,因此可以提供给病变不可切除或复发的炎性肌纤维母细胞瘤患者一种新的选择[3]。无论是手术切除还是药物治疗,该病预后良好,远处转移很少发生,5 a生存率超过90%[8]。然而,由于炎性肌纤维母细胞瘤显示出恶性肿瘤远处转移和复发的可能性,需要长期的密切随访。本例患者随访36个月未见肿瘤复发和远处转移。由于十二指肠炎性肌纤维母细胞瘤是一种预后良好、死亡率低、复发率低的肿瘤,所以儿童十二指肠炎性肌纤维母细胞瘤首选局部完全切除术,尽可能避免广泛的胰十二指肠切除术或保胰十二指肠切除术[9-11]。
综上所述,十二指肠是儿童炎性肌纤维母细胞瘤较罕见的部位之一,临床症状和影像学表现无特异性,不能准确获得诊断,确诊依赖于组织病理学检查和免疫组化。完全手术切除是治疗十二指肠炎性肌纤维母细胞瘤的首选方法。该病的预后总体良好,需要长期的密切随访。十二指肠肿瘤样病变的鉴别诊断应考虑十二指肠炎性肌纤维母细胞瘤。

