双侧穿刺椎体后凸成形术中不同骨水泥分布类型的疗效比较
赵 辉,袁 亮,张轩轩,靳凯锋,仲伟涛,杜明奎
椎体后凸成形术(PKP)是目前治疗骨质疏松性椎体压缩骨折的常用方法,能够快速缓解疼痛,显著提高患者生活质量[1-2]。PKP有单侧和双侧两种穿刺方式,有研究[3]主张双侧穿刺,骨水泥弥散均匀,使得椎体内应力分布均衡。但是很多时候由于骨折类型、穿刺角度等原因,无法达到预期要求,两侧注入的骨水泥均未过中线,呈分叶状分布,而且在反复调整骨水泥通道角度和位置的过程中,又可能会增加骨水泥渗漏、穿透椎体内侧壁、损伤硬膜的风险。我们收集了2013年3月~2018年6月行双侧穿刺PKP的218例老年骨质疏松性椎体压缩骨折患者资料,对不同骨水泥分布类型的疗效差异进行回顾性分析,报道如下。
1 材料与方法
1.1 病例资料纳入标准:① 胸腰椎骨质疏松性压缩骨折;② 采用双侧穿刺PKP治疗;③ 既往无骨质疏松性椎体压缩骨折病史;④ 随访时间≥12个月;⑤ 术后未发生其他外伤。排除标准:① 骨折块突出至椎管内引起神经损伤症状;② 椎体压缩高度达到了2/3,穿刺难度和风险很大;③ 陈旧或已愈合的椎体骨折,且骨密度正常;④ 多节段椎体骨折;⑤ 继发于转移癌、血管瘤的椎体骨折。本研究纳入218例,根据术后椎体正、侧位X线片所示骨水泥分布类型分为A组(分叶型:两侧通道注入的骨水泥均未过椎体中线,X线片显示两侧注入的骨水泥无明显连接,98例)和B组(弥散型:至少一侧通道注入的骨水泥弥散过椎体中线,X线片显示两侧注入的骨水泥相互融合,120例)。两组术前基本资料比较差异无统计学意义(P>0.05),见表1。手术均由受过专业培训且有10余年工作经验的脊柱外科医师完成。
1.2 术前准备完善脊柱(胸椎或腰椎)X线、CT(包含矢状位)及MRI(加抑脂像)检查。影像学参数均由2位有10年以上工作经验的脊柱外科医师先独自评估,然后再交换评估,如遇到分歧,需请第3位高级职称医师协助评估。
1.3 治疗方法1%利多卡因局部麻醉下手术。患者俯卧位。穿刺针沿椎弓根外上角进入,C臂机正、侧位透视,确认穿刺针尖到达椎体前1/3时退出针芯,插入导针,拔出穿刺针套筒,置入扩张器和工作套管,精细钻扩道后置入球囊,C臂机确认球囊完全过套管后打入泛影葡胺,透视下见椎体高度恢复良好,或泛影葡胺已到达椎体终板时,抽出泛影葡胺,撤出球囊,然后在C臂机透视下经双侧套管逐步注入拉丝期骨水泥(聚甲基丙烯酸甲酯),一旦发现骨水泥渗漏,立即暂停操作,如骨水泥已到达椎体后缘即停止操作。术后患者卧床3 h后严格佩带腰围下地活动。
1.4 观察指标与疗效评价① 手术时间,骨水泥注入量,术前及术后椎体压缩率,Cobb角,疼痛VAS 评分,并发症情况。② 通过PACS影像系统在侧位X线片上测量伤椎高度,椎体压缩率=(原椎体高度-伤后椎体高度)/原椎体高度×100%,分别计算椎体前缘及中部压缩率,两者平均值作为每个椎体的压缩率。原椎体高度的估算方法:如椎体后缘无骨折,则后缘高度为原椎体高度;如椎体前、后缘均骨折,则以上、下邻椎高度的平均值作为原椎体高度。

2 结果
两组均获得随访,时间12~34个月。
2.1 两组手术情况比较骨水泥注入量:A组4.6~5.3(4.9±0.8)ml,B组4.7~5.4(5.1±0.7)ml;手术时间:A组31~58(45.7±10.8)min,B组31~62(46.3±12.1)min;两组两项指标比较差异均无统计学意义(P>0.05)。
2.2 两组评价指标比较见表2、3。两组术后椎体压缩率、Cobb角及VAS评分均优于术前(P<0.05);两组间比较差异均无统计学意义(P>0.05)。
2.3 两组并发症比较① 骨水泥渗漏:A组13例,其中6例渗漏至椎旁软组织,5例渗漏至椎间盘,1例经穿刺通道渗漏,1例渗漏至椎旁静脉,渗漏率为13.26%(13/98);B组21例,其中10例渗漏至椎旁软组织,7例渗漏至椎间盘,2例经穿刺通道渗漏,2例渗漏至椎旁静脉,渗漏率为17.50%(21/120),两组渗漏率比较差异无统计学意义(P>0.05)。② 邻近椎体骨折:A组8例,B组5例,均发生在术后1年之内,再次行PKP治疗,两组比较差异无统计学意义(P>0.05)。③ 伤椎再骨折:A组2例,B组3例,均未行手术治疗,两组比较差异无统计学意义(P>0.05)。④ 其他:两组均无血管损伤表现,未发生肺栓塞和神经损伤事件。
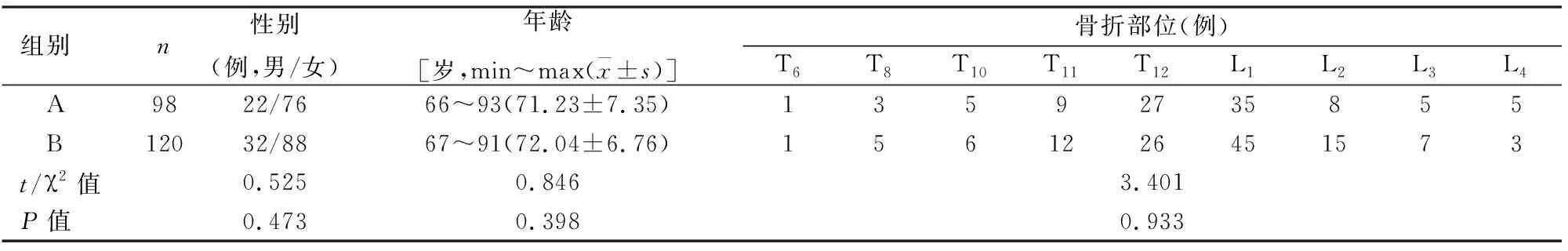
表1 两组术前基本资料比较
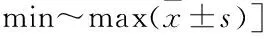
表2 两组手术前后VAS评分比较[分,
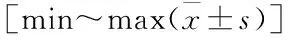
表3 两组手术前后椎体压缩率及Cobb角比较
2.4 两组典型病例见图1、2。
3 讨论
3.1 穿刺方法的选择行单侧或双侧穿刺PKP各有利弊。Tang et al[4]的Meta分析表明,单侧和双侧穿刺PKP在后凸畸形矫正、椎体高度恢复、短期和长期VAS和ODI评分、短期和长期SF-36评分以及邻近椎体骨折率等方面比较差异均无统计学意义,但是,单侧穿刺PKP在手术时间、骨水泥用量、放射剂量和骨水泥渗漏率等方面均较双侧穿刺有优势。另有学者[5]指出了单侧穿刺过程中存在的问题,为追求骨水泥对称性的弥散,需要增加穿刺横向角度以及骨水泥用量,可能会增加骨水泥渗漏和穿刺入椎管的风险。此外Sigaux et al[6]认为,单侧椎弓根穿刺骨水泥填充可达到同双侧穿刺相当的抗压强度,但如果骨水泥分布不对称可导致在轴向压缩应力下椎体的载荷向穿刺对侧转移,从而造成对侧的椎体压缩变形,因此单侧穿刺时骨水泥必须弥散至椎体对侧,使得椎体两侧达到生物力学的平衡,避免应力分布不均。而双侧椎弓根穿刺时两侧均注入骨水泥,为椎体提供了良好的支撑,可以避免上述应力分布不均的问题。本研究结果显示,患者术后影像学和临床症状都较术前有明显改善,VAS评分也较术前明显降低,表明双侧穿刺PKP中骨水泥无论是呈分叶型还是弥散型分布,都取得了满意的临床疗效。这与文献报道的结果[7-8]相似。
3.2 术中操作注意事项① PKP保证止痛效果方面,有学者[9]强调术中骨水泥注入量需≥4 ml,否则止痛疗效不确切,但是实际操作中,由于患者椎体压缩的程度和骨质疏松情况均不同,很难量化骨水泥的注入量。笔者认为,术中一定要确保将骨水泥注入至骨折部位,因为骨折是引起疼痛的主要原因,只有稳定了椎体才能消除疼痛。② 骨水泥渗漏是术中发生的较严重并发症[10],轻者可渗漏至椎间盘、椎体外缘、椎旁静脉丛,多无明显临床症状;重者可渗漏至大血管和椎管内,导致肺栓塞、截瘫等严重并发症。笔者认为,术前需仔细阅读X线片及CT,尤其是要在CT轴位、矢状位、冠状位上充分认识骨折类型,明确骨折部位和预知术中可能发生骨水泥渗漏的位点,术前即明确穿刺的方向和角度。另外,由于大部分骨折位于椎体前缘,而该区域通常又是首先注入骨水泥的部位,此时骨水泥流动性较大,渗漏率高,因此一定要确保骨水泥在拉丝期缓慢注入,切忌求快,同时还需要C臂机透视确认骨水泥流向,如发现有渗漏趋势,应立即后退调整穿刺针。本研究中也发生了骨水泥渗漏事件,但均未导致严重后果。
3.3 骨水泥分布类型同PKP手术效果的关系有研究[11]表明,PKP患者术后疼痛缓解效果同骨水泥注入部位直接相关,而与骨水泥分布类型无关。也有研究[12]认为,骨水泥弥散不均匀可能影响椎体的远期稳定性,但是未能明确骨水泥分布类型与再发骨折之间的关系。Yu et al[13]通过一项2年的研究随访发现,骨水泥分布类型是PKP术后再发骨折的危险因素,骨水泥呈团块型和弥散型分布的患者其VAS评分在术后第1天无差异,但术后1年随访时弥散型优于团块型,术后2年随访时该差异更加明显,同时,他们还认为骨水泥呈弥散型分布的患者其远期影像学和临床疗效均较好。本研究结果未发现不同骨水泥分布类型对临床疗效的影响,其原因可能是:① 样本量差异较大,可能导致结果偏倚大;② 随访时间偏短,未能证实远期临床疗效。因此,未来需要进行大样本且长期的随访研究。
综上所述,双侧穿刺PKP术中骨水泥无论呈分叶型还是弥散型分布,患者都能取得满意的临床疗效,术者无需刻意追求穿刺针越过椎体中线,以免造成椎管损伤等严重并发症。

