100例甲状腺癌应用CT联合高频超声诊断的价值观察
1.郑州大学附属郑州中心医院超声影像科 (河南 郑州 450007)
2.郑州大学附属郑州中心医院CT影像科 (河南 郑州 450007)
崔智飞1 李蒙迪1 魏淮升2
甲状腺癌(TC)是常见的头颈部恶性肿瘤,女性发病率高于男性[1],文献报道目前TC发病率达40/100万[2],其病理组织学类型可分为乳头状癌、滤泡状癌、髓样癌及未分化癌。外科手术是TC的主要治疗方法,而术前明确诊断对临床治疗方案的制定具有重要的指导价值[3]。随着影像学技术的不断发展,TC诊断及预后评估水平得到显著提高[4]。目前常用的术前无创性诊断方式包括CT和高频超声。但单纯应用一种诊断方法的诊断效能有限,联合诊断具有提供更佳诊断效果的潜能[5]。本研究对100例TC患者术前CT、高频超声及二者联合检查的诊断结果进行分析,并与术后病理结果对照,以探究CT联合高频超声对TC的诊断价值,报道如下。
1 资料与方法
1.1 一般资料 选择我院2017年1月至2018年12月100例TC患者为研究对象,其中男32例、女68例,年龄22~78岁,平均(46.40±8.86)岁,颈部淋巴结转移34例。纳入标准:①术后病理证实TC;②术前自愿接受CT、高频超声检查;③两项检查间隔时间<1周。排除标准:①甲状腺手术史;②严重躯体疾病、精神疾患者;③合并其他恶性肿瘤;④在行CT、高频超声检查或手术前进行相关治疗者。
1.2 方法
1.2.1 CT检查仪器:选择Philips Brilliance Big Bore多层螺旋CT机,患者取仰卧位,层厚5mm,层距5mm,扫描范围自声带水平至颈根部,可适当扩大扫描范围观察胸廓入口及主动脉弓水平。平扫完成后经肘静脉注射造影剂(碘海醇)50mL,注射速率2mL/s,延迟50s后扫描。送Philips Workspace3.50工作站进行图像分析及后处理重建,观察病灶位置、大小、形态、数量、边界、密度及钙化情况等,同时也要着重观察病灶与毗邻结构的关系、病灶与气管旁淋巴结的关系等。
1.2.2 高频超声检查仪器:选择Philips IU22彩色多普勒超声诊断仪,探头频率7~12MHz,患者取仰卧位,颈后垫高,充分暴露颈部,对甲状腺行横、纵、斜切等多切面连续扫查,观察病灶位置、大小、形态、边界、密度、钙化情况及有无衰减,并观察病灶内部及周边血流信号分布情况,同时探查颈部及锁骨上是否出现肿大淋巴结。
1.3 统计学分析 应用SPSS19.0软件处理数据,计数资料以%表示,行χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 CT和高频超声诊断结果与病理结果符合率比较 CT诊断符合率为75.00%,高频超声诊断符合率为57.00%,CT诊断符合率明显较高,差异有统计学意义(χ2=7.219,P=0.007)。见表1。
2.2 CT和高频超声诊断对微小乳头状癌的检出率比较 CT诊断微小乳头状癌的符合率为25.00%,高频超声诊断符合率为16.67%,二者比较差异无统计学意义(χ2=0.253,P=0.615)。见表2。
2.3 CT、高频超声及联合检查的诊断结果分析 联合检查的诊断符合率为88.00%,明显高于CT、高频超声检查,差异有统计学意义(χ2=5.604、24.100,P=0.018、<0.001)。见表3。
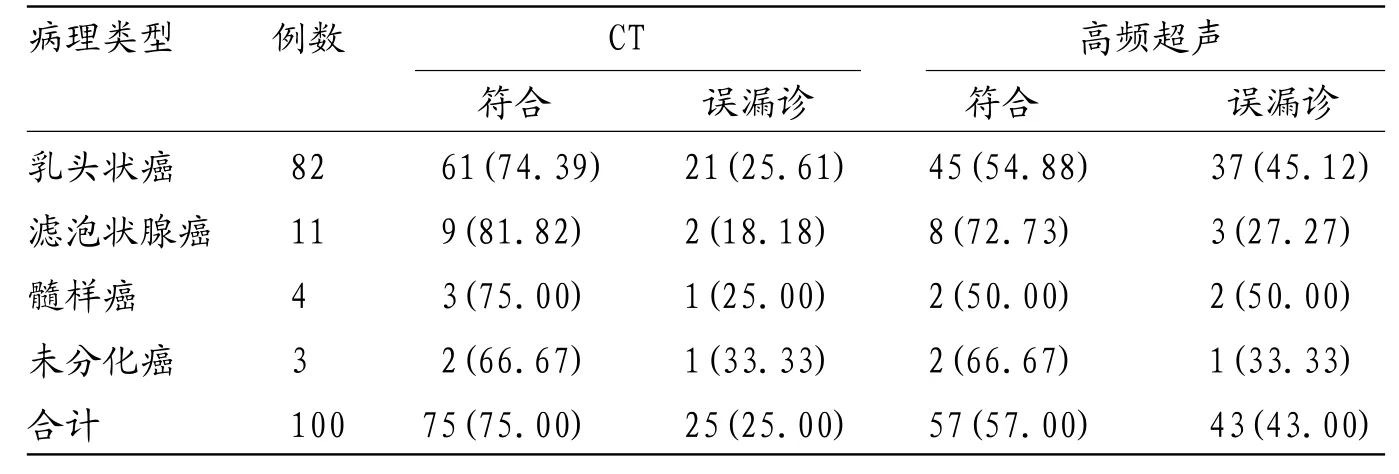
表1 CT和高频超声诊断结果与病理结果符合率比较
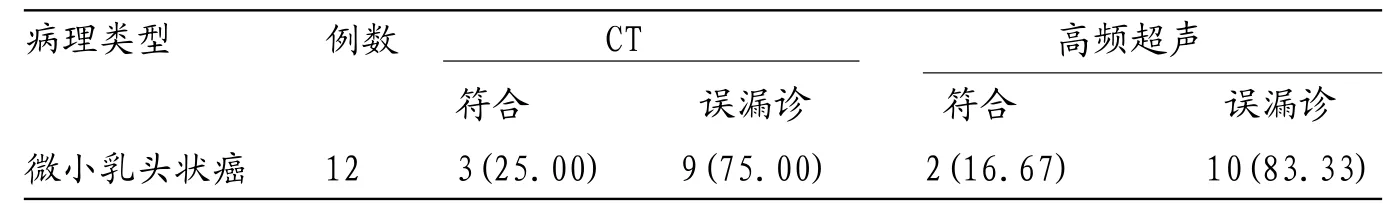
表2 CT和高频超声诊断对微小乳头状癌的检出率比较

表3 CT、高频超声及联合检查的诊断结果
3 讨 论
影像学检查是目前TC患者术前无创性诊断的主要方式,随着影像学诊断技术的发展及医师水平的提高,TC术前检出率有了较大提高[6]。但由于影像学诊断是对肿瘤形态学进行的诊断,单纯依靠一种影像学检查方法难以全面显示病理组织结构特点,诊断准确率并不理想[7]。有学者认为联合应用CT、高频超声等多种检查方法,或可起到优势互补的作用以提高TC的诊断准确率[8]。
高频超声是一种具有无创、价廉、可重复性的检查方法,易被患者及临床医生所接受,是目前诊断TC的常用方法。其主要依据是数目(恶性肿瘤多为单个)、边界不清(可向周围组织伪足样浸润)、形态不规则(呈现多形性)、结节内钙化(多出现于乳头状癌,可能与病理所见的砂砾体聚集有关)、血流信号丰富(TC血流供应血管粗大,分布杂乱不规则)等[9-10]。但由于TC声像图变化多样,尤其是对早期癌和不典型癌更易误诊,微小乳头状癌直径<1.0cm,超声诊断多呈现边界清晰、形状规则、较完整包膜回声表现,恶性征象表现不完全,易被误诊为良性肿瘤[11]。本组12例微小乳头状癌仅2例被诊断为癌。正常甲状腺组织含碘量高,血运丰富,表面有完整的双层被膜覆盖,因此甲状腺密度明显高于周围软组织,且邻近结构边界清晰,CT检查可清晰显示甲状腺解剖形态及与周围组织器官的关系[12]。而癌细胞可破坏甲状腺的储碘功能,良恶性甲状腺肿瘤均可出现低密度、等密度或稍高密度表现,沈伟明等[13]认为病灶密度对甲状腺肿瘤良恶性鉴别诊断的意义不大。而TC呈浸润性生长,癌组织侵入纤维包膜或穿破包膜向周围浸润,因此瘤灶边界较模糊,边缘连续性中断或消失。有学者认为[14],癌细胞浸润性生长、肿瘤侵及包膜或穿透包膜向周围腺体组织浸润破坏是导致肿瘤边缘连续性模糊不清的主要病理学基础。张筱双等[15]研究认为CT检查对明确有无淋巴结转移、器官受压及甲状腺向胸部延伸的诊断价值明显高于高频超声,本研究结果也提示CT诊断TC的符合率明显高于高频超声,说明CT检查可较好地观察TC与周围组织器官之间的关系,明确术前诊断,对指导手术方案的制定有重要临床意义。但CT和高频超声诊断对微小乳头状癌的检出率均较低,且二者比较差异无统计学意义,这可能是因为微小乳头状癌多隐匿于良性及弥漫性病变中,诊断难度较大,且易受多病灶混杂影响。应注意在TC扫描中,以薄层CT增强扫描为佳,若高频超声下可观察到不规则小结节,应进一步行超声引导下穿刺细胞学检查,以提高对微小病灶的检出率。
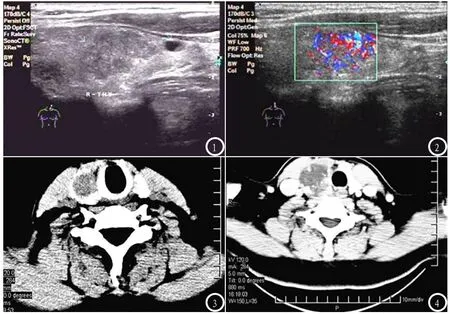
图1-2 高频超声图像。图1 甲状腺乳头状癌病灶,回声不均,边界不清,向周围浸润生长;图2 癌灶血流丰富,Ⅲ级血流。图3-4 CT图像。图3 甲状腺右叶稍低密度肿块,边界清楚,可见细粒钙化;图4 增强后边界模糊,不规则强化。
CT和高频超声检查对TC诊断各有优劣,本研究显示联合检查的诊断符合率为88.00%,明显高于CT和高频超声单一检查,表明联合检查可明显提高TC诊断准确率,对术前准确判断肿瘤大小、性质、确定具体的手术治疗方案具重要指导意义,可直接影响患者预后。
综上所述,CT联合高频超声诊断可提高TC术前诊断阳性率,显示微小病灶,弥补单一诊断的不足,为早期发现、早期诊断、早期治疗提供更多影像学依据。

