唐山市医院医生治疗罕见病药物现状调查*
宋海,冯美珠,孟凡宁
(1.华北理工大学附属人民医院会诊中心,唐山 063001;2.河北省唐山市人民医院科教科,唐山 063001;3.华北理工大学附属人民医院药剂科,唐山 063001)
罕见病即罕见的、少有的疾病,对于常见病、多发病而言,是发病率很低的一大类散落在多个疾病系统的不同疾病的总称。罕见病常累及人体多系统、多脏器,呈慢性、进行性、耗竭性发展,多为终身患病或造成残疾,不仅影响患者生活质量,严重者可危及生命,一般需要长期甚至终身治疗[1]。罕见病药物的可及性是指罕见病患者能在合理的距离内方便地在医疗机构获得治疗罕见病药物,并在经济上可以负担。全球已有近7000种疾病被确定为罕见病,约占人类疾病的10%,只有1%罕见病有治疗药品。我国罕见病患者达到2000多万例[2],他们最常去地市级医院[3]。目前对地市级医院的医生治疗罕见病药物现状研究,笔者未见文献报道。因此,笔者于2017—2018年对唐山市二三级医院临床医生关于治疗罕见病药物现状进行调研,为积极推动和改善罕见病患者用药困境提供依据。
1 对象与方法
1.1对象 我国河北省唐山地区14家二三级公立综合医院的临床医生。
1.2方法
1.2.1抽样方法 选择唐山地区7个区、2个县级市、5个县,从中选择具有代表性三级甲等医院2家、二级甲等医院12家临床医师作为调研对象。
1.2.2调查方法 参考相关文献自行设计调查问卷。问卷内容:使用的药物类型、医保报销比例、社会捐助药品比例、患者获取药品来源,见表1。调研问卷由专人向临床科室在岗医生一对一发放问卷,并在当日或隔日收回。剔除无效问卷,由专人负责数据录入,所得数据由双人核实录入数据库。无效问卷判定标准:医生学历、职称、从医年限及所在医院4个基本信息及罕见病药物治疗情况缺1项。
1.2.3统计学方法 利用Excel对数据进行筛选,计数资料采用率和构成比进行描述。
2 结果
2.1基本情况
2.1.1问卷回收情况 本次调查共发放问卷2536份,实际回收2105份(回收率83.0%),其中有效问卷2083份(有效问卷比例为99.0%)。医生回答在过去1年中诊治过罕见病治疗情况的问卷353份(占有效问卷16.9%);治疗罕见病603例。
2.1.2治疗罕见病医生基本情况 353份诊治罕见病治疗情况的问卷中,医师职称:医士4人(1.1%),医师48人(13.6%),主治医师131人(37.1%),副主任医师109人(30.9%),主任医师61人(17.3%);其中三级医院147人(41.6%),二级医院206人(58.4%)。被调研诊治过罕见病的治疗情况的医生,主治医师及以上职称医生均高于2017年全国平均水平[1]。
2.2医生主要使用药物类型情况 结果见表2。从表2可见,医生给>1/3罕见病患者全部使用国产药,使用进口药较少。有1/4患者没有用药。
2.3罕见病患者用药医保报销比例情况 结果见表3。从表3可见,罕见病患者用药医保报销比例>50%仅34.5%,5.8%罕见病患者所用药物全部都不能报销,罕见病患者用药负担较重。
2.4罕见病患者获得社会捐助药品情况 结果见表4。从表4可见,罕见病患者很少获得社会捐助药品,曾获得社会捐助药品的患者仅5.8%。
2.5罕见病患者所使用药品来源情况 结果见表5。从表5可见,超过一半的罕见病患者是从医院药房买药,可见医院药房是罕见病患者获得治疗药物的主要渠道,很大一部分罕见病患者要通过其他渠道获得药品,9份报告显示患者多渠道获得药品。
3 讨论
3.1当前罕见病药物现状 罕见病隐匿性强,医生认知度低,误诊率高、难诊断、可治性低,政策法规滞后、医疗保障体系不全、药品研发生产缺乏动力、社会认知度低、流行病学数据缺乏等,罕见病患者因病致贫,因病返贫现象严重[2,4]。自2015年以来国家陆续出台多项政策,鼓励罕见病药物的引进、研发和生产,加快罕见病药品的注册审评审批,但罕见病患者的药物可及性仍有存在很多问题。在2018年国家发布的《第一批罕见病目录》中有55种罕见病药物在我国上市,有32种罕见病药物在国家医保目录中。大部分罕见病没有特效治疗药物,有些药物没有在中国上市、没有进入医保目录、没有罕见病适应证、在医院门诊用药不能享受医保报销政策,很少医院配备罕见病药物,但大部分罕见病特效药物的价格昂贵,有的年均药费达200余万元,这对多数罕见病患者家庭而言是一种灾难性卫生支出[3]。罕见病诊断难、治疗难,罕见病患者用不上药,用不起药,药物可及性差,罕见病患者的健康权严重受限,健康状况不容乐观。
3.2治疗罕见病药物现状调研结果分析 调研结果显示,超过1/3罕见病患者全部在使用国产药,可能与罕见病特效药通常只有北京、上海、广州等中心城市个别诊治罕见病的医院有药,而中等城市二三级医院很少备有治疗罕见病特效药,加上大多数患者经济条件较差,一些进口特效药又不在医保目录内,患者对昂贵的医药费用难以承受,医生主要以国产药对症处理等原因有关。罕见病患者医保报销比例在50%以上为34.8%,高于李莹等[3]报道的27.6%,可能与中等城市二三级医院医生更多选择对症处理的且在医保目录中、医院药房有的药物为主有关。罕见病患者曾获得社会捐助药品仅5.9%,可能与非重点中心城市的经济状况较差、信息相对闭塞,与外界交流少,患者获赠药品包括参加临床试验机会少等有关。超过一半的罕见病患者是从医院药房买药,可能与中等城市二三级医院医生获得治疗罕见病特效药有限,医生给罕见病患者所使用的多以对症状处理的药品有关;可见医院药房仍然是罕见病患者用药的主要渠道;条件比较好的罕见病患者选择到中心城市就医,对经济欠发达地区,罕见病患者通常会就近治疗[1,3]。罕见病发病率低、病种多、患者分散,由于罕见病患者分布在农村略多,最常去地市级医院[3],而治疗主要集中在北京、上海、广州等诊治能力较强的三级医院[5]。对在中等城市二三级医院就诊的罕见病患者而言,改善其药物可及性及规范化药物治疗现状仍有很大挑战。从调研结果来看,唐山市罕见病患者用药负担较重,药物可及性较差。

表1 医生使用罕见病用药情况调查表
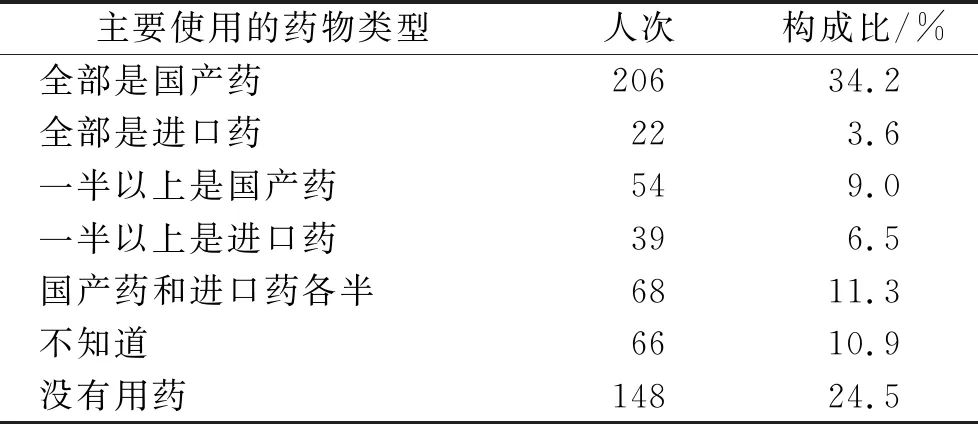
表2 医生主要使用药物类型情况
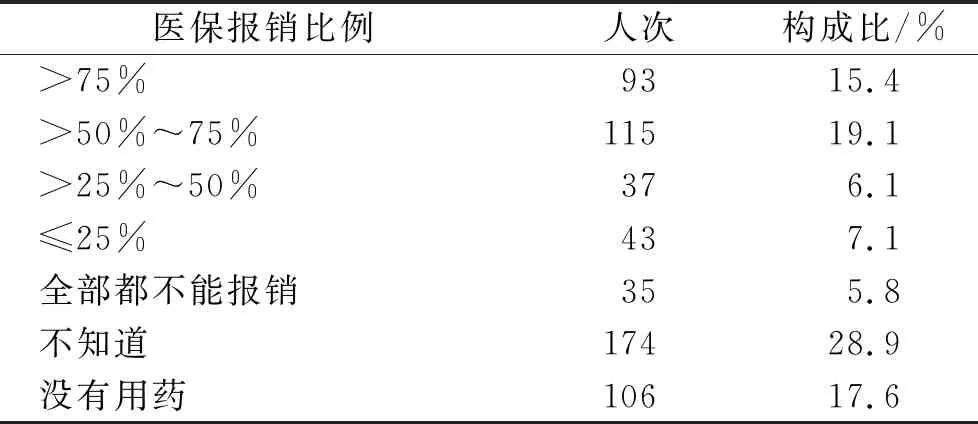
表3 罕见病患者用药医保报销比例情况

表4 罕见病患者获得社会捐助药品比例情况
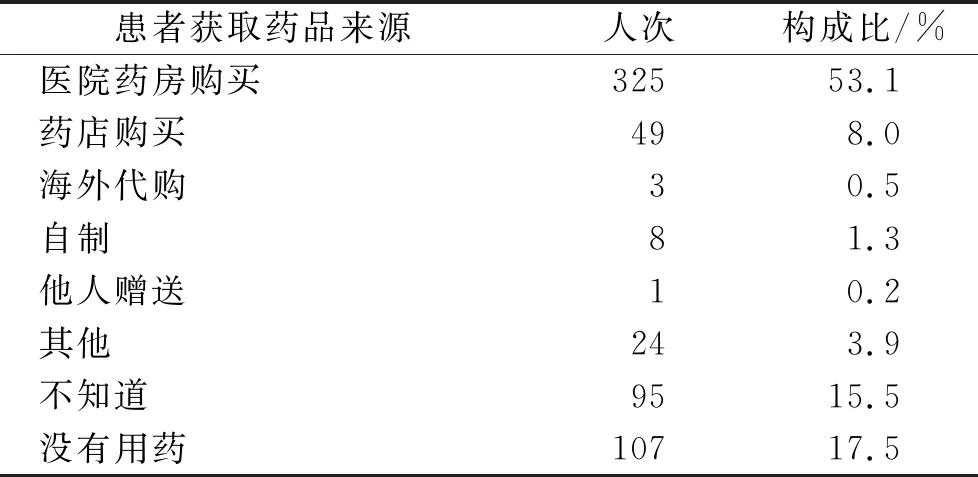
表5 罕见病患者所使用药品来源情况
3.3本次调研的启示与建议 综上所述,立足中国国情及罕见病诊疗现状,改善我国中等城市罕见病患者治疗药物困境,结合本研究得到的启示,建议如下:①改善当前企业研发生产罕见病药物的激励政策[2,6];②加速境外上市药物在国内的上市快速注册审批政策;③积极推动改善当前罕见病药物医保支付政策,罕见病药物进入国家医保目录、已经在医保目录内的无罕见病适应证的增补适应证、罕见病药物纳入慢病门诊用药医保报销政策,探讨解决罕见病患者治疗设备耗材医保报销政策问题及家庭护理问题;探讨超级罕见病药物的多方支付路径;④疏通罕见病药物商业供应渠道,各地区至少一家医院或机构(如专属药房直接配送模式)能够供应罕见病药品[6],避免偏远地区患者异地买药问题;⑤积极探索研究对罕见病有治疗作用的现有药物新用途[7-8],即适应证拓展[6];以及规范超说明书用药的职业风险把控问题[9],包括针对罕见病患者超适应证用药的医保报销和如何免于对医院和医生处罚问题;⑥完善罕见病社会救助机制,推动生育险和商业险等其他险种进入罕见病防治领域。总之通过加强罕见病药物研发、生产及引进,医保等方式支付,渠道供应,使罕见病患者用得上药用得起药,提高药物的可及性,改善罕见病患者用药困境。
本研究的不足:①问卷是根据罕见病诊疗现状及相关文献自行设计,没有专家评议及信度和效度测定;②没有患者群体参与;③没有针对特定罕见病及所使用的具体药物;④本研究虽然覆盖面广,医生群体量大,但已经诊疗罕见病的医生较少。尽管存在上述限制,但笔者认为此研究数据有一定参考价值,因为它们来自代表中国大多数的罕见病患者就诊的一个中等城市的医疗机构罕见病药物现状,是罕见病患者就诊的关键环节,对改善中国罕见病药物现状及制订政策具有一定的参考价值,为未来开展覆盖全国各级城市的医院医生治疗罕见病药物状况提供参考。

