肿瘤患者经外周穿刺中心静脉置管后血栓形成的高危因素及对导管相关性血栓的诊断价值
李荣华 何佩仪 杜萍 柳建华 罗卓鹏 周薇
1广州医科大学护理学院(广州510000);2广州市第一人民医院(广州510000)
无论静脉化疗还是全肠外营养,经外周置入中心静脉导管(peripherally inserted central catheter,PICC)均能为肿瘤患者提供一条相对安全、有效的静脉通路。但在临床实践中,PICC 也会引起一些并发症,主要包括导管渗漏、导管堵塞、导管相关性感染、导管异位、导管相关性血栓(catheter related thrombosis,CRT)形成等[1-4]。其中,PICC相关性静脉血栓形成被认为是最严重的并发症,不仅增加了非计划拔管率,甚至可致肺栓塞的发生[3],威胁患者生命。恶性肿瘤患者多有凝血机制异常,化疗药物的使用可引起血管内皮细胞的毒性反应及损伤。与非肿瘤患者相比,恶性肿瘤患者发生静脉血栓栓塞的风险至少增加4~6倍[4]。目前国内外有关肿瘤患者PICC相关性血栓的研究,大多为回顾性分析[5-6];血栓发生发展特点及转归鲜见报道;对于发生血栓的危险因素尚无定论,仍需进一步研究探讨。本研究采用前瞻性研究设计,通过定期血管彩超检查密切追踪肿瘤患者PICC导管相关性血栓发生时间、发生特点、发展与转归过程,并分析与其发生密切相关的危险因素,从而为制定针对性预防干预措施以减少PICC导管相关性血栓发生率提供实证依据。
1 资料与方法
1.1 研究对象方便抽样法选取2019年1月至6月入住广州市第一人民医院肿瘤科已被确诊为恶性肿瘤且需要化疗而置入PICC导管的患者为研究对象。纳入标准:(1)年龄≥18岁;(2)意识清楚、能配合;(3)对本研究知情同意。排除标准:(1)有持续性心房纤颤病史者;(2)有冠心病史且行PCI术、支架植入术者;(3)有脑梗死与脑出血病史者;(4)仍在服用阿斯匹林、氯吡格雷、华法林等抗凝药者;(5)通过彩超检查,已发生血栓的患者。
1.2 方法
1.2.1 置管方法所有研究对象均由2名持有PICC置管资格证的主管护师运用超声引导下置管。置管肢体的选择取决于患者意愿及超声下血管条件。置管静脉选择上臂的贵要静脉或肱静脉。高频探头在肘上12 cm 处采频谱,测量置入静脉的管腔直径(mm)、血流速度(cm/s),同时在此处定位进行超声引导下PICC的穿刺置管。置管后胸片确认导管末端位置。
1.2.2 材料与仪器均选用美巴德公司生产的4F单腔PICC导管、MST 微插管鞘套件与Site-Rite V型超声引导系统。确诊血栓的彩超机采用美国飞利浦公司生产的IE33型彩色多普勒超声诊断仪与频率为5~10 MHz的高频探头。
1.2.3 静脉血栓诊断标准采用多普勒血管超声检查,具体诊断标准如下:(1)附壁血栓:患者彩超可见局部静脉壁呈现隆起的实质低回声团块,且紧贴静脉壁。彩超显示血栓形成局部血流信号充盈缺损或血流束变细、稀少,呈小束状及点状,血流速度缓慢,探头加压可见不完全性压瘪[5-6]。(2)完全性血栓:超声横切显示静脉管径明显增宽,且无压瘪感,血管表现为类圆形;超声纵切显示管腔内由实质性低、中等回声团块填充,内部回声不均匀,或存在密集、细小的点状回声,超声见管壁较毛糙。彩超显示未见血流信号,远端血流阻塞后未见自发性血流频谱,深呼吸后无血流变化[5-6]。(3)附管血栓:导管管腔外壁可见小丘状低回声团块(即血栓),以孤立型为主,彩超显示静脉血流通畅,血管横断面面积狭窄率小于10%[7-8]。
1.2.4 资料收集过程及观察指标
1.2.4.1 置管前收集研究对象的一般资料、病情资料、检测红细胞计数(RBC)、血红蛋白(HGB)、白细胞计数(WBC)、血小板计数(PLT)、凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、纤维蛋白原(fibrinogen,FIB)、D-二聚体、空腹血糖。
1.2.4.2 置管后自置管日起,前四周每周进行1次血管彩超检查,4周后每两周进行1次血管彩超检查直至拔管。扫描贵要静脉、肱静脉、腋静脉与锁骨下静脉,判断有无血栓形成(如有,则检测血栓的位置、形态与大小)、测量臂围、观察患侧肢体有无肿胀、麻木、疼痛与及活动受限等情况。
1.3 统计学方法采用IBM SPSS 25.0 进行数据录入与统计分析。双侧性检验以P<0.05 有统计学意义。计量资料若服从正态分布则用均数±标准差表示,不同组间均数的比较用独立样本t检验;若不服从正态分布采用M(P25,P75)表示,不同组间比较采用独立样本秩和检验(Mann-WhitneyU检验);计数资料采用率或百分比表示,不同组间率或百分比的比较用卡方检验进行分析(或确切概率法)。PICC相关性血栓危险因素的分析采用二分类Logistic回归分析。对于进入回归方程的自变量,以受试者工作特征(receiver operating characteristic,ROC)曲线评价其诊断价值,以灵敏度为纵坐标、(1-特异度)为横坐标绘制ROC曲线,并计算曲线下面积,面积越大,其诊断价值越高;同时,通过约登指数判断其最佳临界点分值。
2 结果
2.1 一般情况根据纳排标准,最终纳入患者85例,年龄28~83岁,平均年龄(55.45±10.45)岁,男性42例,女性43例。其中,鼻咽癌19例,宫颈癌12例,淋巴瘤11例,直结肠癌例9例,乳腺癌8例,食道癌6例,胃癌4例,子宫内膜癌4例,肺癌4例,卵巢癌3例,胰腺癌1例、喉癌1例,膀胱癌1例、肾癌1例、舌癌1例。
85例患者仅有1例穿刺两次才成功置入PICC导管,其余均1次成功,置管后胸片检查导管末端均在上腔静脉或异位经调整后位于上腔静脉。记录穿刺静脉与位置、置管时间、置入管长、导管型口、出产编码。
2.2 PICC导管相关性血栓的发生率、类型及发生部位置管后1周,彩超检查发现血栓形成者31例,发生率36.5%(31/85);第2周发生4例;第3周发生1例;第4周发生4例;第6周发生2例;第18周发生2例。共计发生CRT44例,总发生率51.8%(44/85);其中不完全性血栓占90.9%(40/44),完全性血栓占9.1%(4/40)。累及静脉有锁骨下静脉、腋静脉与贵要静脉;其中贵要静脉发生血栓22例,其中2例是完全性血栓。有14例是同时有两条以上血管发生血栓。具体部位及类型见表1。

表1 患者PICC相关性血栓的类型与发生部位Tab.1 Type and location of venous thrombosis例(%)
2.3 PICC导管相关性血栓的症状及转归44例发生PICC导管相关性血栓的患者中,仅有3例患者出现临床症状(表1),无症状者41例,占93.1%(41/44)。9例的贵要静脉附管血栓者在没有用抗凝药情况下,在次周的彩超检查发现血栓消失。
2.4 PICC相关性血栓的危险因素根据患者在随访期间是否发生血栓,分为血栓组与无血栓组。两组患者的一般人口学及实验室检查资料比较,在年龄、D 二聚体、置管静脉的血流速度方面,差异有统计学意义;其它因素(包括一般资料、WBC、RBC、PLT、FIB 等)的差异均无统计学意义,见表2。
以PICC导管相关性血栓为因变量,将年龄、D二聚体、置管静脉的血流速度作为自变量,进行二分类Logistic回归分析(Forward LR 法)。结果显示,年龄、置管静脉血流速度、D 二聚体进入回归方程(P<0.05)。见表3。
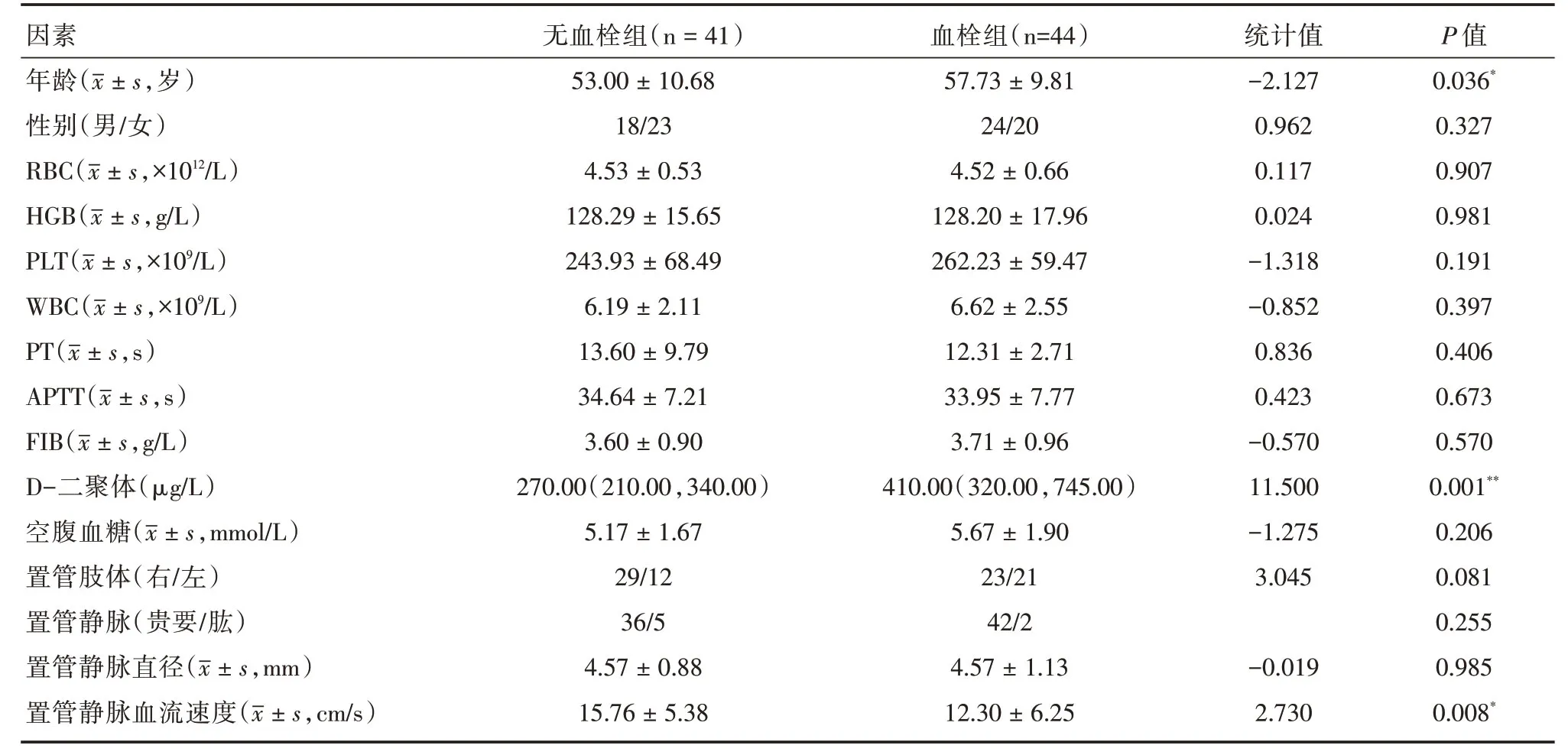
表2 两组患者一般人口学及实验室检查资料的组间比较Tab.2 Comparison of demographic and laboratory data between groups
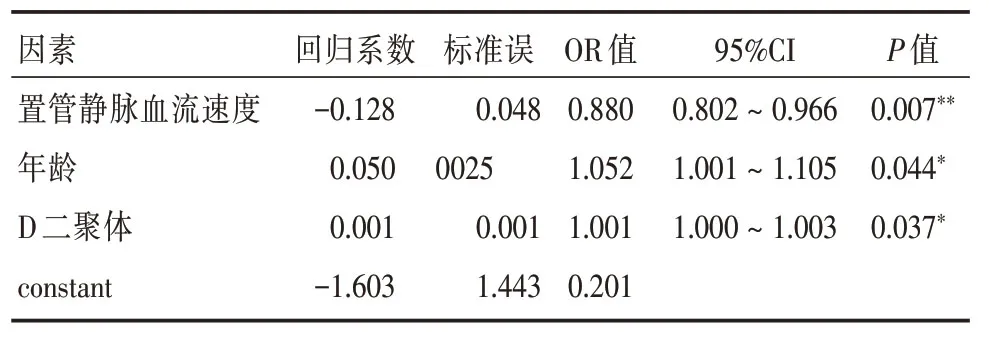
表3 PICC导管相关性血栓危险因素的Logistic回归分析Tab.3 Logistic regression analysis of risk factors of CRT
2.5 ROC曲线分析及最佳临界值
2.5.1 置管静脉血流速度用ROC分析评价置管静脉血流速度对PICC导管相关性血栓的诊断价值。通过计算ROC曲线下面积对其诊断价值进行评价。结果显示,ROC曲线下面积为0.681,置管静脉血流速度用于判断PICC导管相关性血栓有显著意义(P=0.004),置管静脉血流速度越小是PICC导管相关性血栓患者的可能性越大。根据约登指数最大选取最佳临界值。结果见图1A、表4。
2.5.2 D-二聚体用ROC分析评价D 二聚体对PICC导管相关性血栓的诊断价值。通过计算ROC曲线下面积对其诊断价值进行评价。结果显示,ROC曲线下面积为0.730,D 二聚体用于判断PICC导管相关性血栓有显著意义(P<0.001),D 二聚体值越大是PICC导管相关性血栓患者的可能性越大。根据约登指数最大选取最佳临界值。结果见图1B、表4。
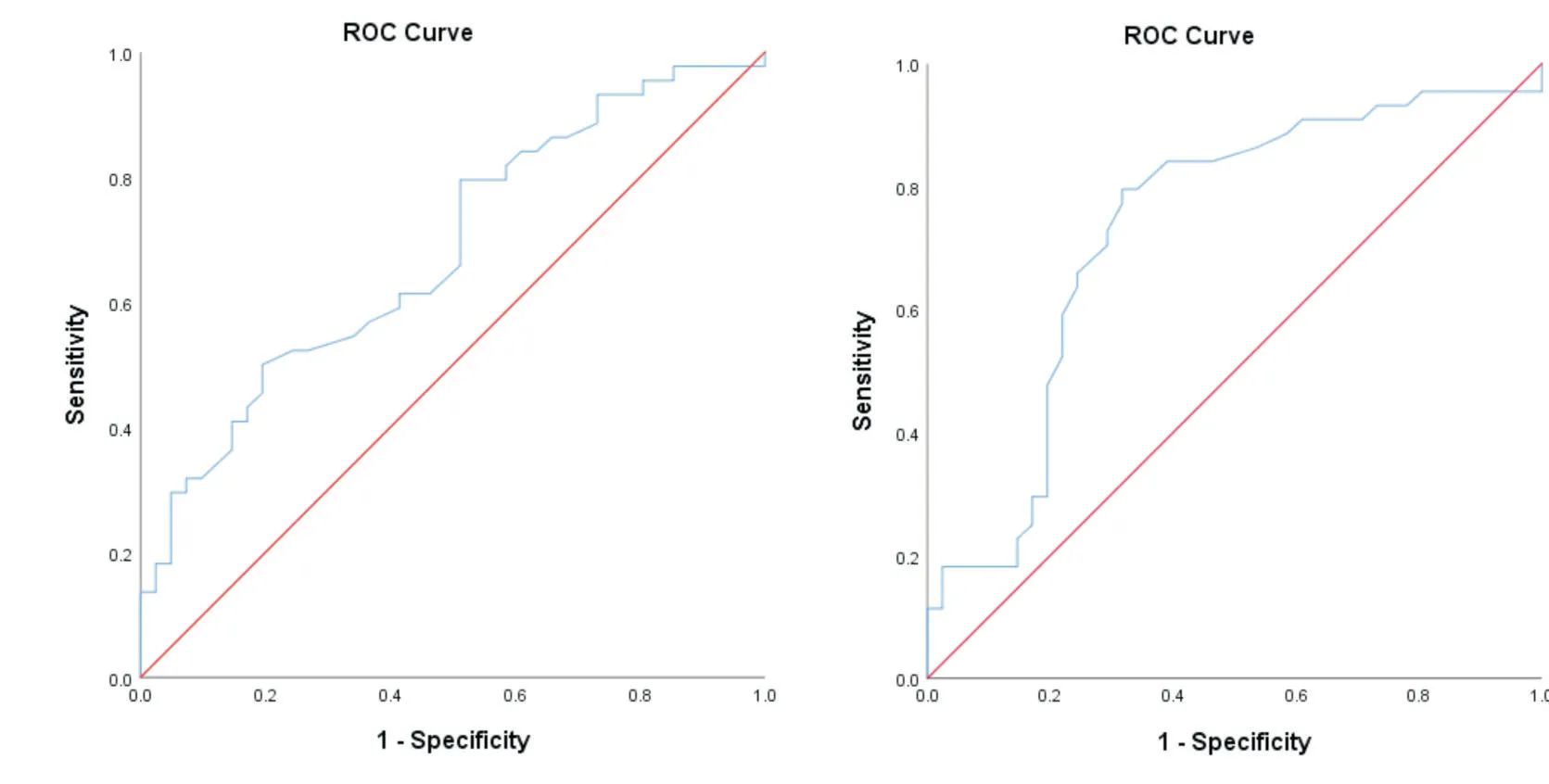
图1 ROC曲线Fig.1 ROCcurve
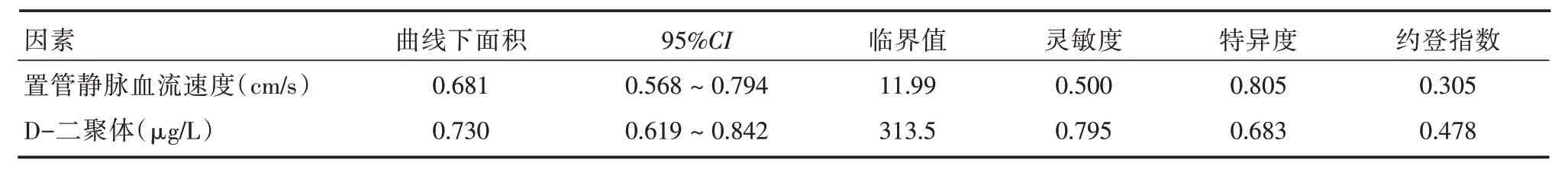
表4 PICC导管相关性血栓危险因素的最佳临界分值及相关参数Tab.4 Optimal critical score and related parameters of risk factors of CRT
3 讨论
3.1 肿瘤患者PICC导管相关性血栓的特点
3.1.1 肿瘤患者PICC导管相关性血栓的发生率高本研究结果显示,肿瘤患者PICC导管相关性血栓的发生率为51.8%。与既往LIU[9],JENNIFER等[10]的前瞻性研究结果相近,但高于张丽[5]、范华颖等[6]的回顾性研究结果。不同研究之间结果的差异可能与研究对象、研究设计等的差异性有关。血液高凝状态、血流淤滞及血管内壁损伤是传统的静脉血栓形成3 大要素[11]。本研究肿瘤患者PICC导管相关性血栓发生率高,究其原因有二:一是血栓发生率高与肿瘤患者本身的血液高凝状态有关。肿瘤细胞可直接活化凝血系统、促进血栓形成,或通过与机体细胞相互作用而产生或表达促凝血因子;同时也可直接侵犯血管或通过分泌血管穿透性因子而损伤血管内皮细胞。二是当PICC置入血管之后,占据相应的血管空间,影响血流速度;同时,穿刺损伤使血管内膜下的基底膜及结缔组织中的胶原纤维裸露,使血小板发生粘附及聚集形成血栓[12]。
3.1.2 PICC导管相关性血栓以无症状者居多本研究结果显示,发生PICC导管相关性血栓的44例患者中,仅3.52%(3/44)的患者出现临床症状,表现为肢体肿胀、手指麻木、臂围增大,无疼痛、无明显活动受限。这与既往研究结果相似[5,12-14]。有症状的PICC导管相关性血栓患者较少,易被忽视,这或许也是不同研究报道的血栓发生率差异较大的原因之一,如回顾性研究报道的PICC导管相关性血栓的发生率总体低于前瞻性研究结果[5-6,9-10]。因此置管后早期开始定期彩超的排查,对减少PICC导管相关性血栓导致的血栓栓塞与非计划性拨管有较大的临床价值。
3.1.3 肿瘤患者PICC导管相关性血栓发生时间早传统观念认为导管留置时间越长发生导管相关性血栓的风险越高。然而,本研究结果显示,置管后一周内血栓发生率为36.5%,与王婷等[15]的研究结果相近。在本研究中,对于有症状者、完全性血栓、发生在锁骨下、腋静脉、贵要静脉附壁血栓的患者,首次尝试及早使用低分子抗肝素皮下注射,用药后3~14 d,彩超检查均可见血栓不同程度地缩小,最后完全消失。这提示通过定期彩超检查,对导管相关性血栓早发现、早干预或能减少PICC导管相关性血栓带来的危害。
3.1.4 发生在上肢浅静脉的小血栓有自溶倾向本研究中,在置管后1 周的彩超检查中发现有9例患者出现贵要静脉附管血栓,当时患者无任何不适,血流通畅、血流速度无减慢,遂无做任何干预,但在第2 周的彩超检查中发现9例患者的贵要静脉附管血栓全部消失,提示血栓可能存在一定的自溶倾向。关于血栓自溶,可能与血液中凝血系统与抗凝系统同时存在有关。正常情况下,这两个系统处于平衡状态,保证血流通畅,不至于失血过多,也不会有血管堵塞的情况发生,一部分小血栓也可能因此自溶。这一研究结果未见国内相关报道,未来可增加样本量进一步深入探讨。
3.2 肿瘤患者PICC导管相关性血栓的危险因素
3.2.1 年龄本研究结果显示,年龄(OR=1.052,P<0.05)是恶性肿瘤患者发生PICC导管相关性血栓的独立危险因素。与SHI[16]、姚红芳等[17]的研究结果相似。究其原因可能是,随着年龄的增长,血管老化,血管内皮细胞可衍生出越来越多的促凝血剂如血管性血友病因子、纤维蛋白酶溶酶原激活剂抑制物,易致患者处于高凝状态[16]。
3.2.2 置管静脉血流速度本研究结果显示,置管静脉血流速度(OR=0.880,P<0.05)是恶性肿瘤患者发生PICC导管相关性血栓的独立危险因素。提示在PICC导管留置期间指导患者多做一些增加置管侧肢体血流速度的运动,可减少导管相关性血栓发生的危险[18]。如,劳月文等[19]的一项有关握拳运动对预防PICC导管相关性静脉血栓形成效果的Meta分析结果显示,握拳运动可通过改善腋静脉最大血液流速,降低PICC导管相关性血栓的发生。
3.2.3 D-二聚体本研究结果显示,D-二聚体(OR=1.001,P<0.05))是恶性肿瘤患者发生PICC导管相关性血栓的独立危险因素。D-二聚体是最简单的纤维蛋白降解产物,D-二聚体浓度升高或阳性常提示患者体内存在继发性的纤维蛋白溶解亢进。D-二聚体水平的增高对于静脉血栓具有早期快速诊断价值[20]。对于D-二聚体升高的患者,在PICC置管前要对患者进行仔细评估,权衡利弊[21]。由于肿瘤患者群体,D二聚体收到肿瘤本身、感染以及手术、放化疗等因素的影响,部分未发生血栓的患者其D-二聚体也高于正常值。因此,有学者认为,在PICC置管前及留置过程中,连续、动态地监测D-二聚体的变化更有预测价值[22]。
3.3 置管静脉血流速度、D-二聚体对肿瘤患者PICC导管相关性血栓形成的诊断价值本研究结果显示,置管静脉血流速度取截点值11.99 cm/s时,诊断PICC导管相关性血栓的灵敏度是0.500,特异度是0.805,ROC曲线下面积最大(0.681),此时为诊断的最佳临界值。提示在肿瘤患者中选择上臂置管静脉时,先使用高频超声探头探查距离肘关节上同等高度的贵要静脉与肱静脉的血流速度,血流速度>11.99 cm/s 者为首选穿刺置管静脉。
本研究中,当D-二聚体取截点值为313.5 μg/L时,诊断PICC导管相关性血栓的灵敏度是0.795,特异度是0.683,ROC曲线下面积最大(0.730),此时为诊断的最佳临界值。值得注意的是,313.5 μg/L处于临床正常参考值范围。因此,在临床中,对于D-二聚体高于313.5 μg/L 但仍处于正常参考值范围内的肿瘤患者,应警惕其有发生PICC导管性血栓的风险。
综上所述,肿瘤患者PICC导管相关性血栓的发生率高,以无症状者居多;血栓发生时间早;上肢浅静脉附管血栓有一定的自溶倾向;年龄、置管静脉血流速度、D-二聚体是肿瘤患者发生PICC导管相关性血栓的独立危险因素。研究结果有利于对肿瘤患者进行个体化评估,筛查PICC导管相关性血栓的高危患者,为临床治疗提供依据,对临床决策有一定的指导意义。
然而,本研究也存在一定的局限性,包括其样本量及单中心方便抽样的研究设计,在结论的推广上存在一定的局限。后续研究可在本研究的基础上,进一步扩大样本量,从其他临床常用检查指标中筛选合适的参数并构建预测模型以期进一步提高其对PICC导管相关性血栓的预测效力;同时,针对PICC导管相关性血栓的高危人群采取针对性的预防干预措施,并探讨其有效性。

