阿奇霉素联合布地奈德对支原体肺炎患儿免疫应激指标和生活质量的影响
庞卫花 李金巍 陈珊 杨敬芳 曹智丽 林晓燕 刘永涛
近年来,儿童支原体肺炎(MPP)发病率呈上升趋势,严重影响患儿身心健康和生活质量[1,2]。研究显示,细胞免疫紊乱在MPP等感染性疾病发生发展中发挥关键作用[3,4]。我们前期采用阿奇霉素联合布地奈德治疗MPP患儿取得了满意疗效[5]。本研究旨在观察阿奇霉素联合布地奈德对MPP患儿免疫应激指标、生活质量的影响,报告如下。
1 资料与方法
1.1 一般资料 选取2013年10月至2016年6月我院诊治的MPP患儿110例,随机分为对照组和观察组,每组55例。对照组:男30例,女25例;年龄2~13岁,平均年龄(8.69±1.12)岁;病程4~12 d,平均(8.13±1.00)d。观察组:男31例,女24例;年龄2.5~12岁,平均年龄(8.48±0.99)岁;病程3~14 d,平均(8.20±1.04)d。2组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①符合小儿支原体肺炎诊断标准[6]:患儿主要表现为发热、咳嗽等症状,胸片检查显示肺部大片阴影,肺纹理增粗;②血清IgM抗体呈阳性;③年龄1~14岁;④就诊前2个月内未接受过相关治疗;⑤患儿家属知情同意。
1.2.2 排除标准:①伴有哮喘、肺结核等其他呼吸系统疾病者;②合并重要脏器功能不全者;③血液系统、免疫系统疾病患儿;④对本研究使用药物过敏者。
1.3 治疗方法 2组均给予降温、止咳、平喘等对症处理措施。对照组在常规治疗基础上给予阿奇霉素治疗。阿奇霉素10.0 mg/kg溶于250 ml 5%葡萄糖注射液,静脉滴注,1次/d,连用3 d后停药4 d,改为口服给药,10.0 mg/kg,1次/d。观察组在对照组基础上加用布地奈德悬液,布地奈德悬液2 ml/次溶于5 ml 0.9%注射用氯化钠,雾化吸入,2次/d。疗程2周。
1.4 观察指标
1.4.1 样本采集:抽取患儿清晨空腹静脉血5 ml,分2份,1份置于EDTA抗凝管中,另1份3 000 r/min离心15 min,取上清。
1.4.2 Th17/Treg细胞比例:采用流式细胞仪测定外周血Th17/Treg细胞比例。
1.4.3 Th17/Treg细胞因子:采用酶联免疫吸附实验(ELISA)测定血清白介素-10(IL-10)、白介素-17(IL-17)。
1.4.4 Th17/Treg转录因子:密度梯度离心法提取外周血单核细胞(PBMCs),Trizol提取PBMCs总RNA,逆转录试剂盒合成cDNA第一链,Real time-PCR法测定Foxp3、RORγt mRNA表达,设β-actin为内参照基因,目的基因表达相对值为2△△Ct。
1.4.5 氧化应激指标:采用比色法测定血清谷胱甘肽过氧化物酶(GSH-Px)、超氧化物歧化酶(SOD)、丙二醛(MDA)。
1.4.6 D-二聚体(D-D)、红细胞沉降率(ESR):采用全自动血凝仪测定D-D;采用全自动血沉仪测定ESR。
1.4.7 生活质量:采用SF-36量表评估生活质量,分值越高表示生活质量越好。

2 结果
2.1 2组外周血Th17/Treg细胞比例比较 治疗前2组外周血Th17/Treg细胞比例差异无统计学意义(P>0.05);治疗后2组外周血Th17/Treg细胞比例均明显低于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异有统计学意义(P<0.05)。见表1。
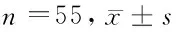
表1 2组外周血Th17/Treg细胞比例比较
2.2 2组Th17/Treg细胞因子比较 治疗前2组血清IL-10、IL-17比较差异无统计学意义(P>0.05);治疗后2组血清IL-10均明显高于治疗前,IL-17均明显低于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。见表2。
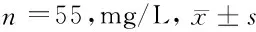
表2 2组Th17/Treg细胞因子比较
2.3 2组Th17/Treg转录因子表达比较 治疗前2组PBMCs Foxp3、RORγt mRNA表达比较差异无统计学意义(P>0.05);治疗后2组PBMCs Foxp3 mRNA表达均明显高于治疗前,RORγt mRNA表达均明显低于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。见表3。
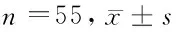
表3 2组Th17/Treg转录因子表达比较
2.4 2组氧化应激指标比较 治疗前2组血清GSH-Px、SOD、MDA比较差异无统计学意义(P>0.05);治疗后2组血清GSH-Px、SOD均明显高于治疗前,MDA均明显低于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。见表4。
2.5 2组D-D、ESR比较 治疗前2组D-D、ESR比较差异无统计学意义(P>0.05);治疗后2组D-D、ESR
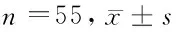
表4 2组氧化应激指标比较
均明显低于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。见表5。
2.6 2组生活质量比较 治疗前2组SF-36量表评分比较差异无统计学意义(P>0.05);治疗后2组SF-36量表评分均明显高于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。见表6。
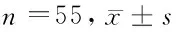
表5 2组D-D、ESR比较
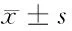
表6 2组生活质量比较 n=55,分,
3 讨论
MPP是多见于学龄前儿童的常见呼吸道疾病,患儿主要表现为发热、咳嗽、咳痰、咽喉痛等症状,若治疗不及时容易导致脑膜炎、心肌炎等多系统、多器官损害,病死率较高[7,8]。目前,阿奇霉素是临床常用于治疗MPP的大环内酯类抗生素,对病原体有良好的杀灭作用[9]。然而,部分患儿用药后疗效欠佳,甚至出现病情加重现象。布地奈德属于糖皮质激素类药物,能够有效调控机体免疫炎性反应[10]。前期工作中,我们采用阿奇霉素联合布地奈德治疗MPP患儿,结果显示联合用药能够明显改善患儿肺功能和免疫功能[5]。本研究我们进一步探讨联合用药的治疗机制。
免疫紊乱是MPP发生发展的重要病理机制。MP经飞沫传播后定植于呼吸道黏膜上皮,通过释放毒素、病原体直接侵袭、促进炎性因子分泌等机制诱发机体产生强烈的免疫炎性反应,从而导致气道和肺泡上皮损伤。Th17细胞、Treg细胞是近年来新发现的T淋巴细胞亚群成员,前者属于CD4+T淋巴细胞亚群,通过分泌IL-17等细胞因子发挥促炎、抵御病原体感染等作用;后者是一类具有免疫抑制作用的T淋巴细胞亚群,能够分泌IL-10等细胞因子抑制炎性反应[11,12]。Th17细胞、Treg细胞在功能上相互调节,相互拮抗,使机体保持免疫稳态,而Th17细胞、Treg细胞比例失衡容易造成免疫紊乱,与多种炎症性疾病、自身免疫性疾病发病有关[13]。研究表明,MPP患儿外周血Th17/Treg细胞比例失衡,表现为Th17细胞、Th17/Treg细胞比例、IL-17升高,同时Treg细胞比例、IL-10降低,且与病情严重程度及预后密切相关[14]。另外,Foxp3、RORγt分别是Treg细胞、Th17细胞特异性转录因子,具有调控其分化发育及细胞因子分泌等作用[15]。本研究结果显示,治疗前2组Th17/Treg细胞比例、IL-10、IL-17、Foxp3、RORγt mRNA表达比较差异无统计学意义(P>0.05);治疗后2组Th17/Treg细胞比例、IL-17、RORγt mRNA表达均明显低于治疗前,IL-10、Foxp3 mRNA表达均明显高于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。提示Th17/Treg细胞比例失衡及由此导致的免疫功能缺陷是MPP发生发展的重要原因,联合用药能够有效纠正Th17/Treg细胞比例失衡,调节细胞因子分泌,进而改善细胞免疫功能。
除免疫炎症因素外,氧化应激也是导致MPP发生发展的重要因素。MP黏附、定植于呼吸道上皮细胞后可产生大量活性氧和氧自由基损伤局部组织,从而导致细胞变性、坏死。MDA是细胞膜脂质过氧化产物;GSH-Px、SOD是机体重要的抗氧化酶,具有清除氧自由基、保护局部组织免受氧自由基损害等作用[16]。此外,感染性疾病发生后炎性因子可促进红细胞聚集,同时组织微循环障碍造成血管内皮细胞受损,从而激活凝血系统,表现为D-D、ESR升高,且二者水平与病情严重程度呈正相关[17]。本研究结果显示,治疗前2组GSH-Px、SOD、MDA、D-D、ESR比较差异无统计学意义(P>0.05);治疗后2组MDA、D-D、ESR均明显低于治疗前,GSH-Px、SOD均明显高于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05)。说明阿奇霉素联合布地奈德治疗MPP能够发挥抗氧化作用,并增加抗氧化物质水平,与他人报道[18]一致。
我们采用SF-36量表对MPP患儿生活质量进行评估,结果可见:治疗前2组SF-36量表评分比较差异无统计学意义(P>0.05);治疗后2组SF-36量表评分均明显高于治疗前,差异有统计学意义(P<0.05),且观察组与对照组比较差异亦有统计学意义(P<0.05),说明联合用药能够更有效的提高MPP患儿生活质量,机制与调控免疫应激指标有关。
综上所述,免疫炎性反应和氧化应激在MPP发病中均发挥重要作用,阿奇霉素联合布地奈德治疗MPP患儿能够发挥协同作用,明显改善患儿免疫应激指标,同时提高患儿生活质量。

