剖宫产瘢痕妊娠的MRI 特点及诊断价值
王皓达,刘 军
(呼和浩特市第一医院影像科,内蒙古 呼和浩特 010000)
随着全世界范围内剖宫产手术率的上升,既往认为是罕见的异位妊娠类型的瘢痕妊娠 (Cesarean scar pregnancy,CSP)发生率呈现出逐年升高趋势[1-2],CSP 这一概念是由Larsen 等[3]于1978 年提出的,定义为受精卵、妊娠囊或胚胎等妊娠物着床于剖宫产术后瘢痕处,瘢痕妊娠可能导致包括前置胎盘、胎盘植入,严重者可导致大出血甚至子宫破裂[4],因此,在孕早期根据瘢痕妊娠形态特征诊断瘢痕妊娠,并及时进行适当干预治疗,有助于减少上述并发症的发生率,保留患者生育功能并挽救孕产妇生命,具有重要临床意义。现回顾性分析就诊于我院的30 例CSP 患者的MRI 及临床资料,总结CSP 的MRI 特点并探讨MRI 表现对其的诊断价值。
1 资料与方法
1.1 一般资料
回顾性分析2012 年1 月—2019 年5 月于我院就诊,既往剖宫产术后再孕并要求终止妊娠、经手术及病理证实的剖宫产术后CSP 患者共30 例,年龄26~42 岁,平均(35±2.5)岁,剖宫产术后2~6 年,4 例曾接受2 次剖宫产,术式为子宫下段横切口。
1.2 临床表现
所有患者均有停经史,人绒毛膜促性腺激素 (HCG)阳性,其中17 例表现为阴道不规则出血,7 例下腹痛,2 例为人工流产术后患者。
1.3 检查方法
采用GE Optima MR360 1.5T 超导型磁共振扫描仪,8通道相控阵腹部表面线圈,仰卧位,脚先进扫描,范围为子宫底至宫颈。
MRI 检查序列及参数: 轴位T1WI FSE:TR 600 ms,TE 15 ms,层厚3 mm,层间隔1 mm;轴位T2WI fs-FRFSE:TR 2 800 ms,TE 85 ms,层厚3 mm,层间隔1 mm;矢状位fs T2WI FSE:TR 3 000 ms,TE 70 ms,层厚3 mm,层间隔1 mm;矢状位Dyn LAVA 增强扫描:TR 4 ms,TE 1.8 ms,层厚3 mm,层间隔0。增强扫描采用钆喷酸葡胺(Gd-DTPA)对比剂,剂量0.1 mmol/kg,流率2.5 mL/s,手背静脉注射。
2 结果
30 例CSP 患者剖宫产术后瘢痕及妊娠囊皆显示清晰,术后瘢痕位于子宫前壁下段子宫峡部,MRI 表现为瘢痕处肌层菲薄及局限性肌层缺损或中断,呈“V”字形或楔形缺口,缺口处肌层由纤维组织取代,T1WI 及T2WI 压脂均显示为低信号(图1),21 例妊娠囊呈类圆形或卵圆形,呈长T1WI 长T2WI信号 (图2),9 例妊娠囊呈混杂信号,内部可见T1WI 稍低、T2WI 稍高信号(图3),这是由于妊娠不同时期,随着胚胎发育,妊娠囊内出现不同胚层胚芽及卵黄囊,导致MRI 信号不均匀[5-7],所有患者妊娠囊均可见完整囊壁呈低信号,增强扫描囊壁呈轻至中度强化,囊内容物无明显异常强化(图4),其中1 例可见孕囊内出血,孕囊内可见T1WI 高信号,T2WI 低信号(图5)。
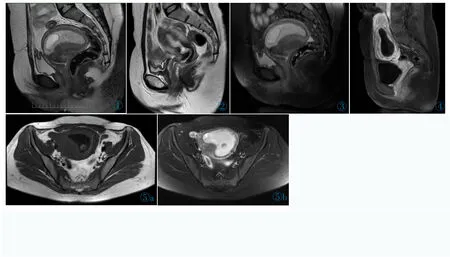
图1 子宫前壁下段可见“V”字形缺口,子宫肌层连续性中断,由纤维组织取代。图2矢状位T2WI 示孕囊呈高信号。图3 矢状位T2WI 压脂可见孕囊内T2WI 稍低信号胚胎组织(白箭)。图4 增强扫描孕囊内无明显强化。图5a,5b CSP 患者孕囊内出血,T1WI 呈斑片状高信号,T2WI 呈混杂信号。Figure 1.A V-shaped gap is visible in the lower anterior wall of the uterus.The continuity of the myometrium is interrupted and replaced by fibrous tissue.Figure 2.Sagittal T2WI shows high signal in the gestational sac.Figure 3.Sagittal fs-T2WI shows slightly low signal of embryonic tissue in the gestational sac(white arrow).Figure 4.Contrast-enhance T1WI doesn’t show obvious enhancement in the gestational sac.Figure 5a,5b.Bleeding in gestational sac shows patchy high signal on T1WI and mixed signal on T2WI in patients with CSP.
MRI 评估CSP 时,根据妊娠囊与瘢痕位置关系,参照国内专家研究将CSP 分为3 型,其中Ⅰ型:瘢痕处宫腔内型17例,妊娠囊主体位于剖宫产术后瘢痕上方的子宫前下段宫腔内(图6)。Ⅱ型:瘢痕处肌层内型11 例,妊娠囊生长于子宫瘢痕处肌层内(图7),Ⅲ型:包块型或者类滋养细胞疾病型2例,1 例患者为CSP 药物流产术后,阴道不规则出血2 周,另1 例患者为CSP 清宫术后复查。
经测量,30 例CSP 患者术后瘢痕长度为 (3.54±0.96)cm;瘢痕厚度约(0.52±0.18)cm;宽度约(1.33±0.47)cm(图10)。
3 讨论
3.1 CSP 发生机制
CSP 近年来在全球范围发病率增加,随着目前我国再生育人数增多,预计发病人数将会进一步增加,由于CSP 可能并发包括子宫破裂在内的一系列严重妊娠风险,早期准确诊断CSP 并及时处理,显得尤为重要,尤其对有再次生育愿望的育龄期女性,治疗应优先考虑保留生育功能。CSP 的具体发生机制尚不明确,比较公认的发病因素有:剖宫产后再次妊娠时间间隔短、既往多次子宫手术史、“臀围妊娠”及双胎妊娠等因素[8]。前次剖宫产与后续妊娠的胎盘附着位置可能有一定相关性,然而具体机制不明,国外学者认为,既往剖宫产术后瘢痕可能影响子宫收缩波进而影响正常子宫收缩功能[9],由于瘢痕处结构与正常子宫结构不同,影响蜕膜形成,不利于妊娠囊的着床[10]。
3.2 CSP 的影像分型
目前尚无针对CSP 统一的MRI 分型,在日常工作中,国内外专家根据CSP 的临床及超声表现将CSP 分为3 型,Ⅰ型:瘢痕处宫腔内孕囊存活型,孕囊主体位于瘢痕上方的宫腔内;Ⅱ型:瘢痕处肌层内孕囊型,孕囊生长、附着于子宫前壁下段瘢痕处肌层,局部肌层菲薄;Ⅲ型:包块型或者类滋养细胞疾病型,此型表现为子宫前壁下段实性、囊实性包块,回声不均匀,在MRI 上表现为T1WI 等信号(如合并出血可表现为高信号)、T2WI 混杂信号包块,增强扫描不均匀明显异常强化[11-13]。
3.3 MRI 诊断CSP 的优势
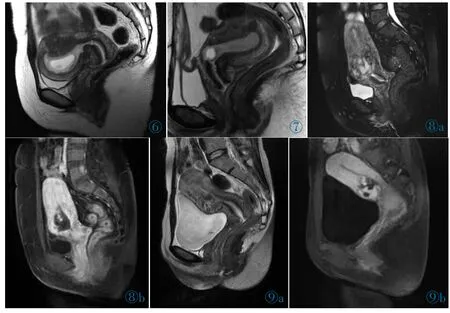
图6 CSP Ⅰ型。图7 CSPⅡ型。图8,9 CSP Ⅲ型。图8a:子宫前壁下段瘢痕处可见一T2WI 压脂呈混杂信号包块。图8b:增强扫描包块呈不均匀明显强化。图9a:子宫前壁下段瘢痕处T2WI 混杂信号包块。图9b:增强扫描包块呈不均匀明显强化。Figure 6.CSP type Ⅰ.Figure 7.CSP Type Ⅱ.Figure 8,9.CSP Type Ⅲ.Figure 8a:A mixed signal mass on fs-T2WI can be seen in the scar of the anterior wall of the uterus.Figure 8b:Contrast-enhanced T1WI shows an uneven enhancement.Figure 9a:It shows a mixed signal mass at the scar in the lower segment of the anterior uterine wall on T2WI.Figure 9b:Contrast-enhanced T1WI shows an uneven enhancement.
在CSP 的诊断中,超声作为常规检查具有方便、无创等优点,但是无法对子宫肌层及子宫邻近病变范围进行全面评价[14],而且检查结果与操作者经验水平密切相关。MRI 具有高软组织分辨力,能够清晰显示孕囊形态、瘢痕位置,进而判断孕囊与瘢痕的相对位置关系,对瘢痕进行准确的量化描述,例如,瘢痕的厚度、宽度以及瘢痕与宫颈之间的距离,是否有胎盘植入等等,为临床制定手术计划提供了可靠的影像学证据,降低患者术中并发症风险。
随着二胎政策的实行,既往认为是少见病的CSP 及胎盘植入发病率呈逐渐升高的趋势,确诊CSP 后,为避免妊娠风险,大多数学者建议终止妊娠,尽管目前尚没有统一的MRI分类标准,但是MRI 作为无创性检查方法,与超声CSP 分型有良好的对应性,并且组织分辨能力更强,能够对CSP 进行有效的形态学评估,为指导临床诊断、治疗CSP 提供重要指导及参考依据。

